Вторичный период сифилиса
Этот период характеризуется наличием генерализованной сыпи (главным образом розеолезно-папулезной) на коже и слизистых оболочках, полиаденитом, нередко субъективными ощущениями недомогания, общей слабости, температурной реакцией, чаще субфебрильной, головной болью, резко положительными серологическими реакциями. В периферической крови отмечаются анемия, лейкоцитоз, ускоренная РОЭ.
Со стороны внутренних органов у части больных выявляются функционального характера изменения (альбуминурия, нарушение антитоксической, белковой, углеводной и других функций печени, боли в костно-суставном аппарате, в мышцах, миокардит, реже функциональные расстройства легких, желудка и других органов). Однако эти нарушения неспецифичны. Такое течение сифилиса напоминает различные кожные, терапевтические, инфекционные и другие заболевания (розовый лишай, токсикодермия, грипп, сыпной тиф, корь, скарлатина).
Вторичный период сифилиса возникает через 272—3 месяца (реже через 4—5 месяцев) после заражения и длится 2—5 лет. Как уже отмечалось, в его течении различают: сифилис вторичный свежий, сифилис вторичный скрытый и сифилис вторичный рецидивный.
Число рецидивов бывает от 2 до 4 и более. Сыпи вторичного периода — так называемые сифилиды, многообразны и. как правило, обильны. Встречаются следующие основные разновидности сифилидов: пятнистый, узелковый, пустулезный, пигментный и сифилитическое выпадение волос. Разновидности сыпей могут сочетаться у одного и того же больного в самых различных вариациях (пятнисто-папулезные, значительно реже пустулезные высыпания), что и обусловливает сифилитический полиморфизм.
Для сифилидов вторичного периода характерны следующие признаки.
- Проявления вторичного периода на коже и слизистых оболочках весьма контагиозны. На их поверхности, особенно эрозированной, имеется обильное количество бледных трепо- нем, которые легко обнаруживаются при микроскопическом исследовании в затемненном поле зрения. Эти высыпания не носят островоспалительного характера, не сопровождаются ощущением зуда, боли или жжения, быстро и полностью разрешаются под влиянием специфической терапии антибиотиками. Даже при отсутствии лечения они так же бесследно исчезают, но через более продолжительный срок (3—10 недель).
- Реакция Вассермана и осадочные реакции в сыворотке крови бывают положительными при вторичном свежем сифилисе почти в 100% случаев, при вторичном скрытом — в 95%, при вторичном рецидивном сифилисе — в 98%. Лишь у единичных больных вторичным свежйм сифилисом отмечаются отрицательные реакции: при так называемом злокачественном течении сифилиса с наличием пустулезной сыпи, иногда с поражением костно-суставной системы и ослаблением иммунных сил организма.
- При вторичных сифилидах, особенно рецидивных, отмечается патология в спинномозговой жидкости (лейкоцитоз, положительные реакции Вассермана, Панди » Нонне — Апельта).
- Вторичным сифилидам, особенно при вторичном свежем сифилисе, свойственна реакция обострения (реакция Лукашевича—Яриша—Герксгеймера), когда в ответ на первсе введение противосифилитических средств увеличивается количество высыпаний, окраска их делается более яркой. Реакция обострения сопровождается ознобом и подъемом температурытела до 38—39°. При. вторичном свежем сифилисе на первое введение прртивосифилйтических средств реакция обострения более выражена и отмечается чаще (в 90% случаев). При вторичном рецидивном сифилисе явления обострения менее выражены и встречаются реже (до 70% случаев).
- Сифилиды характеризуются склонностью к рецидивам. После исчезновения и латентного промежутка они появляются вновь через йесколько месяцев (2—6—12).
- Биопсия сифилидов обнаруживает общие гистопатоло- гические изменения, которые сводятся к околососудистой инфильтрации из плазматических, лимфоидных, эпителиоидных и единичных гигантских клеток.
Указанные общие характерные признаки свойственны как свежим, так и рецидивным высыпаниям. Однако проявления свежего вторичного сифилиса отличаются от рецидивных большей генерализацией, симметричностью высыпаний, обильным количеством, мелкими размерами, преимущественной локализацией на коже туловища (эпигастральная область, боковые поверхности тела, грудь, живот), более яркой окраской.
Рецидивные же сыпи более ограниченные, часто располагаются несимметрично, крупны по размерам, более бледны по окраске, склонны образовывать различные фигуры, кольца, полукольца, гирлянды с преимущественной локализацией в местах, подвергающихся раздражениям (промежность, паховые складки, слизистые оболочки половых органов, полости рта).
Как уже отмечалось, при свежих высыпаниях бывает выражен специфический полисклераденит, являющийся важным диагностическим признаком (периферические лимфатические узлы, доступные пальпации, увеличены, плотно-эластической консистенции, безболезненны, подвижны). При рецидивных сыпях полисклераденита может и не быть, так как, развившись еще в конце первичного серопозитивного периода, лимфатические узлы за 6—12 месяцев возвращаются к своему обычному состоянию и величине.
У некоторых больных при свежих высыпаниях сохраняются е.ще остатки первичной сифиломы, тогда как при рецидивных ее не бывает.
Установление диагноза свежего или рецидивного вторичного сифилиса практически важно для правильного выбора метрдбв лрчения и профилактики, а также для выяснения вопроса об источнике заражения и контакте.
Основные свойства сифилидов кожи и слизистых оболочек во вторичном периоде сифилиса. Наиболее часто в этот период; выявляются розеолезные и папулезные, реже пустулезные высыпания.
Пятнистый сифилид. Чаще других сифилидов, особенно в свежий период, встречается розеола — сосудистое неостровоспалительное пятно розово-красного цвета, размером до ногтя мизинца, правильных округлых очертаний. Оно не имеет тенденции к периферическому росту, не шелушится и временно исчезает при надавливании. Чаше располагается на груди, спине, боковых поверхностях живота. Не наблюдается на лице, стопах и кистях.
Существуют следующие разновидности сифилитической розеолы: 1) склонная к слиянию (сливная) — встречается чаще у детей; 2) приподнимающаяся 'над уровнем кожи (элевированная) или крапивная (уртикарная). Уртикарная (временно возвышающаяся над окружающей кожей) розеола может сопровождаться чувством зуда и легкого жжения, может шелушиться; 3) кольцевидная,-ноздняя (тар- дивная) розеола, образующаяся в поздние сроки вторичного и даже третичного сифилиса; 4) зернистая, встречающаяся у лиц, страдающих наряду с сифилисом и туберкулезом; 5) геморрагическая, отмечающаяся у больных с повышенной проницаемостью стенок сосудов, ослабленных гиповитаминозом, алкоголем.
Патогистология розеолы характеризуется расширением поверхностных кровеносных сосудов, утолщением, набуханием их стенок, пролиферацией эндотелия и незначительным пери- васкулярным клеточным инфильтратом из лимфоцитов и гистиоцитов.
Дифференциальная диагностика сифилитической розеолы проводится с отрубевидным и розовым лишаем, токсикодерми- ей, укусами вшей (mac,ulae coerulei), сыпями при инфекционных заболеваниях (брюшной и сыпной тиф, корь, скарлатина), с так называемой мраморной кожей.
Пятна при отрубевидном или разноцветном лишае шелушатся, поэтому проба с йодом положительная. Цвет их различный — от розоватого и светло-коричневого до темно-коричневого.
Для розового лишая Жибера характерны зудящие пятна розового или бледно-красного цвета с желтоватым, слегка шелушащимся центром—так называемые медальоны, которые располагаются своим длинным диаметром по линиям натяжения кожи Лангера.
Токсикодермия, или точнее токсико-аллергический дерматит, в том числе и лекарственный, протекает с островоспалительными полиморфными высыпаниями (розеолы, эритема, экссудативные папулы, пузырьки, пузыри), зудом, наклонностью к отечности и слиянию отдельных эффлоресценций, а в дальнейшем к их шелушению. Диагноз подтверждается анамнестическими сведениями (связь высыпаний с приемом лекарств, пищевой интоксикацией).
Укусы вшей сопровождаются зудом, а возникающие при этом синюшно-красноватые и буроватые пятна нередко носят характер геморрагических. Локализация этих пятен в местах
обитания вшей и их обнаружение способствуют установлению правильного диагноза.
Для перечисленных выше инфекционных заболеваний типичны соответствующая симптоматика и данные соответствующих лабораторных исследований, которые подробно излагаются в различных руководствах по инфекционным болезням.
Папулезный сифилид. Папулы овальных или округлых очертаний, плоские или полушаровидные, плотно-эластической консистенции, без остро выраженных воспалительных явлений, медно-красного, ветчинно-красного или насыщеннокрасного цвета с буроватым оттенком и гладкой поверхностью.
В период разрешения в центре папулы нередко выявляется слабо выраженное шелушение. В дальнейшем по периферии папулы образуется из чешуек своеобразный венчик (воротничок Биетта). Постепенно папулы полностью исчезают. На месте некоторых из них остается временная пигментация.
Патогистологически в верхней трети дермы преимущественно вокруг сосудов в виде муфт, местами вне сосудов диффузно располагается выраженный инфильтрат, состоящий главным образом из плазматических клеток, а также лимфоцитов, гистиоцитов и фибробластов. Стенки поверхностных сосудов утолщены, а их просвет сужен из-за выраженного эндо-, мезо- и периваскулита.
В зависимости от величины папул, их поверхности и формы различают несколько разновидностей: 1) лентикулярный (чечевицеобразный) папулезный. сифилид, чаще всего возникающий в области туловища, конечностей, лба, ладоней, подошв; 2) милиарный; 3) нуммулярный (монетовидные папулы, кокардные, коримбиформные); 4) псориазиформный; 5) лихеноидный. Особого внимания заслуживают широкие кондиломы (6), а также мокнущие или эрозивные папулы (7), возникающие при вторичном рецидивном сифилисе в области ануса, наружных половых органов, крупных складок и содержащие на своей поверхности огромное количество бледных трепонем. Эти папулы являются наиболее частым и опасным источником заражения, так как располагаются на коже и слизистых оболочках гениталий и полости рта.
Дифференциальная диагностика лентикулярных и нумму- лярных папулезных сифилидов проводится с красным плоским и чешуйчатым лишаем, а при их локализации в области ладоней и подошв с эпидермофитией. Милиарный папулезный сифилид дифференцируется с милиарным туберкулезом кожи, лишаем скрофулезным и трихофитийным.
Мокнущие папулы и широкие кондиломы в ано-генитальной области и крупных складках следует отличать от остроконечных кондилом вирусной этиологии, для которых характерно наличие ворсинчатых папилломатозных образований не плотно-эластической, а мягкой или плотноватой консистенции, располагающихся не на широком инфильтрированном основании, а нередко на ножке или суженном основании.
Широкие кондиломы у ануса могут симулировать геморрой. При дифференциальном диагнозе следует учитывать то обстоятельство, что узлы при геморрое мягкие, имеют сморщенную спавшуюся поверхность, крас- новато-синеватый цвет, часто резко болезненны и кровоточат.
Пустулезный сифилид. Встречается нечасто, часто, составляя всего 2—3% всех проявлений вторичного сифилиса. Наличие этих высыпаний свидетельствует о злокачественном течении инфекции и ослаблении иммунных сил организма. Различают пять клинических разновидностей пустулезного сифилида: 1) угревидный; 2) импетигинозный; 3) оспенновидный; 4) сифилитическая эктима; 5) сифилитическая рупия. Последние три разновидности оставляют после себя рубчик или рубец. Соответственно названиям пустулезные сифилиды надо отличать от вульгарных акне, ветряной оспы, вульгарного импетиго, вульгарной эктимы и хронической язвенной пиодермии.
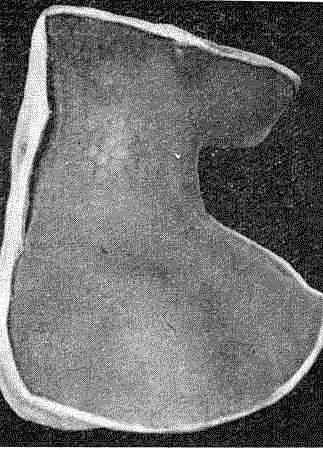
Сифилитическая лейкодерма
Пигментный сифилид, или сифилитическая лейкодерма. Возникает в период вторичного рецидивного сифилиса и представляет собой аномалию пигмен- тообразования. В связи с тем что при наличии лейкодермы у больных часто обнаруживается патология ликвора, полагают, что в ее развитии значительную роль играют изменения нервнотрофических влияний. В зависимости от величины, взаимного расположения пигментных и непигментированных участков различают три разновидности пигментного сифилида, или сифилитической лейкодермы: пятнистую, кружевную (сетчатую) и мраморную.
Сифилитическая лейкодерма (от греч. leuco — белый, derma — кожа) характеризуется наличием на слегка гиперпиг- ментированном фоне депигментированных белых пятен примерно одинаковых размеров с правильными очертаниями.
Такие белые пятна, чаще напоминающие сетку или кружева, располагаются главным образом в области шеи, реже — в верхней половине туловища.
Сифилитическую лейкодерму дифференцируют от вторичных пятен после отрубевидного и чешуйчатого лиша® (псевдолейкодерма) и от витилиго. Псевдолейкодерма возникает в результате того, что в области предшествующих ей шелушащихся папул или пятен после инсоляции не откладывается пигмент меланин.
Поэтому такие участки на фоне загоревшей кожи остаются первоначального (до загара) бледного цвета, по очертаниям и размерам полностью соответствуют предшествовавшим им первичным морфологическим элементам. Пятна же витилиго возникают невторично, а первично, сохраняются долгое время, имеют различные размеры (от мелких до весьма обширных); для них не характерно наличие «сетки» и «кружев».
Сифилитическая плешивость. Чаще возникает во вторичном рецидивном периоде заболевания вследствие нервнотрофических расстройств, обусловленных токсическим воздействием бледных трепонем. У некоторых больных алопеция бывает при вторичном свежем сифилисе.
Различают: а) очажковую; б) диффузную; в) смешанную сифилитическую алопецию (плешивость).
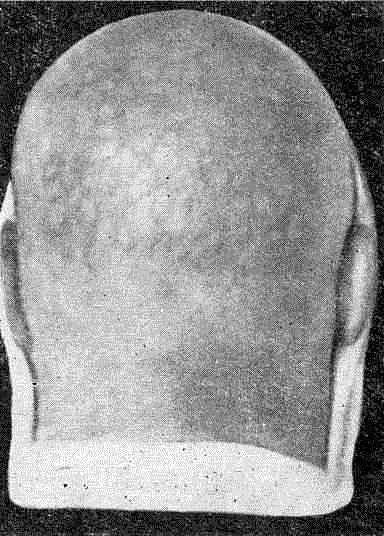
Сифилитическая мелкоочаговая алопеция
Очажковая алопеция (alopecia areolaris) напоминает вид меха, пораженного молью, т. е. наряду с другими симптомами вторичного сифилиса и положительными серологическими реакциями на волосистой части головы имеются множественные мелкие очажки облысения, на которых не все волосы отсутствуют.
Кожа в очажках поредевших волос внешне не изменена в отличие от нередко встречающегося у Детей нервно-эндокринного заболевания — очагового или гнездного облысения (alopecia areata), когда в области немногочисленных и крупных очагов облысения волосы полностью отсутствуют, а кожа в очагах облысения становится гладкой, блестящей. При этом по периферии очагов гнездного облысения выявляется зона расшатанных волос. Естественно что у детей, страдающих alopecia areata, реакция Вассермана отрицательная и отсутствуют другие признаки сифилитической инфекции.
Диффузное облысение (alopecia diffusa) при вторичном сифилисе констатируется реже, весьма напоминая себорейное диффузное поредение волос (defluvium capillorum seborrhoicum). Диагноз в таких случаях затруднен и устанавливается на основании положительных серологических реакций и других признаков вторичного сифилиса.
В отличие от диффузного себорейного поредения волос при сифилисе оно обычно наиболее отчетливо выражено в области висков. Смешанное облысение характеризуется сочетанием диффузного поредения волос с наличием мелких очажков облысения. Под влиянием противосифилитического лечения антибиотиками и препаратами висмута восстанавливается обычный рост волос и они отрастают.
Вторичные сифилиды слизистых оболочек. Проявлениям вторичного периода сифилиса на слизистых свойственны характерные особенности, перечисленные выше для сифилитических сыпей на коже. Они также подвержены рецидивирующему течению в соответствии с периодами вторичного сифилиса.
Высыпания могут наблюдаться на всех доступных слизистых оболочках вплоть до мочевого пузыря, прямой кишки и пищевода. Но наиболее часто они возникают на местах, подвергающихся раздражению — в полости рта, зеве, гортани, слизистой носа. Вторичные сифилиды слизистых по своей гистологической структуре идентичны высыпаниям на коже, но несколько отличное строение слизистой обусловливает их морфологические особенности.
Сифилиды слизистых оболочек, так же как и кожи, делятся на пятнистые, папулезные и пустулезные. В связи с тем что естественная окраска слизистых розовая, пятнистые высыпания обычно бывают трудноразличимы. Однако при достаточном внимании и опыте можно заметить пятна размером с чечевицу, ноготь мизинца, округлых или овальных очертаний, несколько более синюшно-розового цвета, чем окружающий фон, с гладкой поверхностью и неизменной консистенцией. Границы элементов четкие и резкие. Пятна имеют значительную склонность к слиянию и могут образовывать очаги значительных размеров, несколько выступающие над уровнем окру-
Жающей слизистой. В этих случаях окраска становится более насыщенной, границы имеют фестончатые очертания. Подобные сливные макулезные сифилиды слизистых чаще располагаются на мягком небе, в зеве, носоглотке и на языке. Обычно их приходится констатировать как сифилитическую эритема- Тозную ангину, которая отличается от катаральной ангины стрептококковой этиологии отсутствием болевых ощущений при глотании и островоспалительных явлений в области зева, а также резкими границами эритемы.
Диагноз сифилитического процесса подтверждается обнаружением бледных трепонем в соскобе с очагов поражения на слизистых, наличием полиаденита и вторичных сифилидов на коже, положительными серологическими реакциями.
Папулезные вторичные сифилиды на слизистых обнаруживаются чаще, чем пятнистые. Они представлены в основном лентикулярными (чечевицеобразными) элементами плоской формы, слегка возвышающимися над общим уровнем, имеющими плотно-эластическую консистенцию, резкие границы и насыщенно-красный цвет с серовато-перламутровым оттенком. Папулезные сифилиды слизистых располагаются преимущественно на красной кайме губ, в области зева, на языке, слизистой щек, десен и в области гениталий и ануса.
Папулезная ангина в зеве служит наиболее частым проявлением вторичного свежего или рецидивного сифилиса. Папулы слизистых оболочек имеют плотный отчетливый инфильтрат и хорошо выявляются при осмотре. В процессе существования и даже на начальных этапах развития папулы эрозируются. В этих случаях образуются округлые или овальные эрозии с четкими границами, иногда окаймленные ярким зритематозным венчиком. Эрозивная поверхность склонна к пролиферации и гиперплазии с образованием папиллярных разрастаний. При этом папулы гипертрофируются, разрастаются, а дно эрозий становится неровным, сосочковидным с серовато-желтым, грязноватым налетом.
Папулезная ангина неприятными субъективными ощущениями обычно не сопровождается. Лишь изредка можно услышать от больных жалобы на ощущение чувства неловкости или значительной боли при глотании или жевании, если высыпания располагаются на слизистой десен, щек или в зеве.
При локализации эрозивных, вегетирующих папул на гениталиях, у ануса болевые ощущения могут быть значительными, особенно у неопрятных субъектов. Под влиянием раздражения экскрементами и выделениями папулезные высыпания в ано-генитальной области значительно пролиферируют, разрастаются и образуют гипертрофированные папулы, называемые широкими кондиломами.
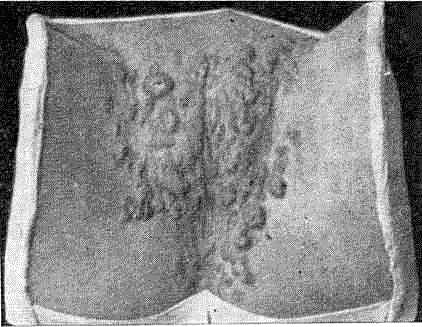
Широкие кондиломы
Дифференциальная диагностика эрозивной папулезной ангины у детей проводится с дифтеритическим поражением и ангиной Плаута—Венсана. Отсутствие лихорадки, тяжелогообщего состояния, острых воспалительных явлений и серова- то-грязного или некротического налета в области эрозивных поражений дают основание для исключения дифтерии и симбиоза Плаута—Венсана.
Решающее значение имеет бактериологическое исследование, которое у детей необходимо производить во всех случаях поражения слизистых оболочек, так как дифтерия и ангина Плаута—Венсана могут протекать без резкого изменения общего состояния.
Эрозивные высыпания на слизистых у больных вторичным сифилисом следует дифференцировать и с афтозным стоматитом вирусной этиологии. Афты представляют собой эрозии, окаймленные остатками или обрывками пузырей, чего не бывает при эрозивных сифилидах. Кроме того, афты чрезвычайно болезненны, имеют правильные округлые очертания, покрыты светлым желтоватым налетом и окружены островоспалительным ярко-красным венчиком.
Пустулезные сифилиды слизистых оболочек в настоящее время почти не встречаются. Они являются симптомом недоброкачественного течения болезни. В области зева, носоглотки или на слизистой гениталий возникают быстро изъязвляющиеся инфильтративные образования. Язва может быть округлых или овальных очертаний, различной величины, с уплотненными, неровными и подрытыми краями. Дно язвы плотное, изрытое, покрытое значительным количеством гнойно-некроти- ческого отделяемого.
Болезненные ощущения и даже лихорадочные состояния могут сопровождать пустулезные сифилиды слизистых и затруднять диагностику. Язвенные поражения, склонные к образованию глубоких дефектов слизистых, рубцуются и приводят к значительным разрушениям и деформациям.
Диагноз основывается на обнаружении в отделяемом бледных трепонем, наличии других вторичных сифилидов на коже и положительных серологических реакциях. Однако при злокачественном течении сифилиса классическая реакция Вассермана может быть иногда отрицательной.
Нередко во вторичном периоде сифилиса наблюдаются специфические риниты, ларингиты и трахеиты. Как правило, в настоящее время констатируются лишь катаральные формы этих поражений. При сифилитическом рините обращает на себя внимание небольшое увеличение слизистого отделяемого, образование ссыхающихся корок и легкое затруднение дыхания из-за умеренной набухлости слизистой оболочки. При выраженных формах болезни с поражением придаточных пазух больные часто жалуются на неприятный запах из носа — ощущение субъективное, не замечаемое врачом.
Специфический ларингит может быть катаральным, эрозивным или папулезным. Наиболее часто обнаруживается катаральный ларингит с поражением голосовых связок, проявляющийся характерной осиплостью голоса (raucedo). Сифилитический трахеит катарального характера выражается легким першением, иногда покашливанием или незначительными неприятными ощущениями. Течение этих заболеваний доброкачественное. Все проявления исчезают бесследно.
Поражение костей и суставов во вторичном периоде сифилиса. У детей во вторичном периоде сифилиса особенно отчетливо выявляются симптомы спи- рохетного сепсиса вследствие несовершенства иммунологических процессов. При этом возникают патологические изменения в костях и суставах с характерным для вторичных сифилидов доброкачественным течением и самопроизвольным разрешением при переходе процесса в латентное состояние.
Специфическое поражение костей проявляется объективно болевыми ощущениями и явлениями периостита и остеоп.ери- остита, более резко выраженными в костях черепа, верхних и нижних конечностей. Боли, ломоту в костях, обусловленные сифилитическим процессом, больные чувствуют по ночам или днем в состоянии покоя. В отличие от ревматических поражений и других заболеваний чувство болезненности при движениях не ощущается.
Периоститы и остеопериоститы можно обнаружить по ограниченным, плотным, болезненным припухлостям с неизмененной кожей, нечетко отграниченным в области плоских костей черепа (лобная, теменная, затылочная) и большеберцовых костей. Возможно и асимптомное течение сифилитического поражения костей во вторичном периоде. Рентгенологически сифилитические остеопериоститы и периоститы вторичного периода не определяются и быстро исчезают самопроизвольно или под влиянием специфического лечения.
Суставы у детей, страдающих вторичным сифилисом, нередко вовлекаются в процесс. При этом обнаруживаются артральгии или артропатии с изменением периартикулярных тканей. Артральгии чаще констатируются в свежем периоде в виде ночных болей в крупных суставах — коленных, голеностопных, плечевых, грудино-ключичных.
Артропатии протекают со значительным выпотом в суставе. Явления гидрартроза проявляются отечностью суставов, ограничением их подвижности и болевыми ощущениями по ночам. Сифилитические артриты вторичного периода отличаются от заболеваний суставов другой этиологии общим хорошим самочувствием больных, прекращением болей днем во время движения; отмечается тенденция к быстрому их исчезновению после начала лечения или даже самопроизвольно.
Поражение нервной системы во вторичном периоде сифилиса. Генерализация сифилитического процесса во вторичном периоде сопровождается поражением центральной нервной системы, изменением ликвора.
Основные формы нейросифилиса вторичного периода обусловлены поражением оболочек и сосудов. В зависимости от степени анатомических изменений формируется и клиническая симптоматика. В связи с этим различают асимптомный менингит, манифестный специфический менингит и ранний ме- нинго-васкулярный нейросифилис. Течение процесса доброкачественное с полным разрешением всех проявлений после полноценною лечения.
