Поражения центральной нервной системы при раннем сифилисе были известны еще в XVI веке. Существование спинномозговой жидкости у животных и человека было признано лишь спустя два столетия: в XVIII веке уже имелись исследования и работы в этой области. Однако только с конца XIX века, со времени введения (Квинке, 1891) в клинический обиход люмбальной пункции,начал быстро накапливаться материал в области изучения сифилиса и было установлено, что, начиная с самых ранних его периодов спинномозговая жидкость у больных сифилисом в большем или меньшем проценте утрачивает свой нормальный состав и приобретает, в зависимости от случая, патологические показатели разной интенсивности.
Через 5 лет после открытия возбудителя сифилиса бледная трепонема была найдена при раннем сифилисе в сосудах, оболочках мозга и в центрифуге спинномозговой жидкости (1910). Несколько позднее была доказана возможность заражения кроликов патологической спинномозговой жидкостью.
В настоящее время уже никто не оспаривает три основных положения:
- Патологическая спинномозговая жидкость, которая может возникать во всех периодах сифилиса, определенно указывает на частое наличие бледной трепонемы в центральной нервной системе — в оболочках мозга.
- Каждой активизации специфического процесса в нервной системе соответствует размножение инфекта в первую очередь в оболочках мозга.
- В ответ на присутствие возбудителя в тканях оболочек происходят специфические изменения, которые отражаются на составе спинномозговой жидкости, открываются соответствующими реакциями, свидетельствуют о тяжести процесса.
Все ранние поражения сифилисом центральной нервной системы (манифестные, зародышевые, стертые или асимптомные) возникают в мягких оболочках, т. е. связаны с менингитом — генерализованным или ограниченным. Отсюда исследование спинномозговой жидкости есть основное требование в каждом отдельном случае, и ее анализ, таким образом, является гуморальной патологией, неопровержимо доказывающей менингеальное поражение и его специфическую этиологию.
Спинномозговая жидкость, ее нормальный и патологический состав
Спинномозговая жидкость в нормальном состоянии в основном является продуктом сосудистых сплетений мозга. При патологических условиях, особенно если поражены мозговые оболочки, возможна патологически измененная секреция из обычного источника плюс экссудация с воспаленных участков мозговых оболочек.
В вопросе о том, что надо считать нормальной жидкостью, не существует полной договоренности. Мы принимаем за норму такую спинномозговую жидкость, где цитоз не превышает 5 клеток в 1 мм3, белок — 0,02%, глобулиновые реакции с сернокислым аммонием (реакция Нонне-Апельта), с карболовой кислотой (реакция Панди), сулемой (реакция Вейхбродта) показывают отрицательные или сомнительные (+) результаты. Реакции с коллоидным золотом (реакция К. Ланга) и с мастикой (реакция Якобеталя-Кафка) дают нормальные кривые.
Реакция Вассермана во всех разведениях 0,2, 0,5, 1,0 (при 5 мл жидкости в пробирке) также должна быть отрицательной.
Патология спинномозговой жидкости при воспалении мозговых оболочек начинается с увеличения цитоза. Цитоз есть основной начальный показатель воспаления. К этому быстро присоединяются увеличение белка и положительные выпадения глобулиновых реакций. Коллоидные кривые рассматриваются как в известной мере показатели качества процесса.
Они позволяют подходить более точно к диагнозу, давая кривые, характерные для сифилиса мозга, прогрессивного паралича, менингита. Положительная реакция Вассермана, являясь основным показателем специфичности процесса, говорит о его длительности, причем вначале она бывает положительной только в последней дозе (1 мл).
Обратное развитие патологической спинномозговой жидкости как под влиянием лечения, так и спонтанно начинается с уменьшения цитоза, затем белка и глобулинов. Параллельно может снижаться и реакция Вассермана, давая отрицательный результат вначале в первом разведении (0,2), а затем — в последующих. Однако можно встретить отдельные случаи раннего сифилиса большой тяжести, где при почти полной ликвидации менингеально-воопалительных показателей после лечения реакция Вассермана все же упорно удерживает четыре креста в первой дозе. Кривые коллоидных реакций нормализируются с большим запозданием.
Можно наблюдать случаи, где при нормализации всех показателей реакции Вассермана коллоидные реакции еще дают «глубокий мешок», как бы свидетельствуя о значительности прежнего процесса.
Типы спинномозговой жидкости
Таким образом, в соответствии с меняющимся ходом менингеального процесса при раннем сифилисе имеет значение динамика изменений спинномозговой жидкости. Поэтому однократное ее исследование говорит только об определенном и относительно ограниченном во времени этапе болезни.
Сопоставление результатов исследований спинномозговой жидкости с клиническими данными, с длительностью сифилиса я проведенным лечением дает лечащему врачу большие возможности для суждения. При люмбальных пункциях основные показатели патологии спинномозговой жидкости (цитоз, белок, глобулино- вые реакции, реакция Вассермана, коллоидная кривая) могут находиться в разнообразных сочетаниях. Из практических соображений эти сочетания можно свести к следующим группам (табл. 1).
|
Степень тяжести процесса |
Характеристика спинномозговой жидкости |
с * |
Цитоз |
Белок (в Но) |
Г лобули- новые реакции |
Реакция Вассер мана |
Коллоидная кривая |
|
Нормальная |
1 |
5 |
0,2 |
Отри |
1110000000 |
||
|
2 |
3 |
0,15 |
± |
цательна |
|||
|
со всеми |
|||||||
|
+ |
дозами |
||||||
|
-- |
0000000000 |
||||||
|
I |
Минимальная |
3 |
12 |
0,15 |
± |
Отри |
0000000000 |
|
патология |
4 |
7 |
0,25 |
— |
цатель |
1221000000 |
|
|
5 |
4 |
0,33 |
+ |
на со |
1111100000 |
||
|
всеми |
|||||||
|
дозами |
|||||||
|
п |
Значитель |
6 |
125 |
0,23 |
+ |
То же |
4331100000 |
|
ная патоло |
7 |
75 |
0,33 |
2+ |
5422110000 |
||
|
гия при отри |
8 |
16 |
1,5 |
3+ |
1233221000 |
||
|
цательной ре |
|||||||
|
акции Вассер |
|||||||
|
мана |
|||||||
|
in |
Значительная |
9 |
107 |
0,75 |
3+ |
4+ при |
5444200000 |
|
патология при |
дозах 0,5 |
||||||
|
положительной |
и 1,0 |
||||||
|
реакции Вассер |
10 |
39 |
0,21 |
2+ |
4+ при |
6432100000 |
|
|
мана |
1,0 |
||||||
|
11 |
4 |
0,18 |
+ |
4+ со |
1111000000 |
||
|
всеми |
|||||||
|
дозами |
|||||||
|
IV |
Паралити |
12 |
110 |
1,0 |
4 + |
То же |
6666532000 |
|
ческий тип |
13 |
53 |
0.23 |
3+ |
|||
|
14 |
3 |
0,33 |
2+ |
• |
Такое деление, конечно, условно. Даже нормальная спинномозговая жидкость не может иметь абсолютного значения, ибо опыты на кроликах показали, что спинномозговая жидкость с абсолютно нормальными показателями в отдельных случаях может вызвать заражение.
При редких секциях умерших в период раннего сифилиса, когда при жизни была констатирована нормальная спинномозговая жидкость, гистологическое обследование очень часто выявляло ясные признаки сифилитического поражения оболочек мозга. Таким образом, надо принять положение, что нормальная спинномозговая жидкость еще не говорит о полном отсутствии специфического менингита.
Специфический процесс в оболочках мозга должен достигнуть значительных степеней в одном месте (локально) или быть генерализованным, чтобы дать о себе знать патологическими реакциями в спинномозговой жидкости. В связи с этим приобретает особое значение минимальная патология (I степени), которая, без сомнения, говорит о наличии в оболочках инфекции и соответствующих патологических изменений.
Даже при всех этих оговорках показатели спинномозговой жидкости у больного сифилисом являются для лечащего врача важнейшим ориентиром в ходе болезни, эффективности терапии и в последующем контроле.
Литературные данные об изменении спинномозговой жидкости в разные периоды развития сифилиса
Литературный материал по патологии спинномозговой жидкости, представленный многочисленными авторами, очень велик. Все ведущие сифилидологи, все клиники и стационары представили свои данные. Однако собранный материал охватывает главным образом период 1910—1925 гг., когда больные сифилисом недостаточно лечились.
Поэтому в данных работах поражает громадное число патологических случаев, достигающее для отдельных форм 100%. Отсутствие единого плана, недостаточная или отсутствующая диференцировка материала, неточность оценки нормальной спинномозговой жидкости снижают ценность этих работ, порождая противоречия и пестроту статистических данных.
Все же факт частого обнаружения патологической спинномозговой жидкости, а следовательно, и поражения мозговых оболочек в период раннего сифилиса этими работами вполне доказан. Два кардинальных фактора влияют на состояние и динамику спинномозговой жидкости при раннем сифилисе: длительность существования инфекционного процесса и продолжительность проводимого лечения.
Приведем наш собственный материал по состоянию спинномозговой жидкости в разные периоды развития сифилиса. Наши цифры собраны в период 1936—1940 гг. Патологическая спинномозговая жидкость (включая минимальную патологию) при исследованиях 20 больных с серонегативным первичным сифилисом не была констатирована ни разу.
При серопозитивном первичном сифилисе она констатирована в 15%, при свежем сифилисе— в 20%; серорецидивы, в зависимости от давности процесса, давали 10—20% патологической спинномозговой жидкости; 30—50% патологических изменений спинномозговой жидкости давал манифестный вторичный рецидивный сифилис, включая формы с лейкодермой и алопецией.
Нелеченный рецидивный сифилис при распространенных массивных кожных поражениях мог давать еще большой процент патологической спинномозговой жидкости. При этих формах часто открывалась максимальная патология спинномозговой жидкости, в то время как в более свежих формах она констатировалась редко.
Исследуя спинномозговую жидкость у всех больных, закончивших лечение, безотносительно к качеству терапии и показаний реакции Вассермана в крови мы обнаружили к концу второго года болезни патологию в 5% случаев (из 5 000 больных).
(По данным нашей клиники (Васильев), соответствующая цифра для больных, лечившихся в 1942—1946 гг. по Москве, около 10%. Таким образом, во время войны наблюдался некоторый рост этой патологии, что следует иметь в виду для предупреждения тяжелых поздних форм нейросифилиса.).
Спинномозговая жидкость в первый год болезни. Схематически развитие болезни можно представить следующим образом. В период спирохетного сепсиса, в период свежих высыпаний возбудитель достигает мозговых оболочек в 100% случаев и задерживается там, однако патологическая спинномозговая жидкость обнаруживается только у 1/4 или 1/5 части больных.
Но генерализация процесса все же продолжается, патология спинномозговой жидкости углубляется, охватывая уже 35—50% всех больных к 8—10-му месяцу от начала заражения. Особенно убедительны в этом отношении наблюдения над нелеченными или плохо леченными больными.
Даже при хорошей терапии эту тенденцию нарастающей активности специфического процесса в мозговых оболочках в течение первого года можно выявить при сравнении спинномозговой жидкости непосредственно после курса лечения (первого, второго) со спинномозговой жидкостью перед следующим курсом (вторым, третьим), особенно если он запаздывает. Учитывая, что 3/4 нейрорецидивов возникает в первые 8—9 месяцев болезни, можно утверждать, что первый год сифилиса — это самый агрессивный его период. Вот почему необходимо зорко следить за регулярным лечением в это время.
Спинномозговая жидкость на втором и третьем году болезни. Менингеальные поражения на втором и третьем году болезни характеризуются убывающей активностью процесса. Это особенно показательно, когда оздоровление спинномозговой жидкости совершается спонтанно, без терапевтического вмешательства.
В общем на втором году болезни при условии полноценной терапии первого года обычно через 1—2 месяца после окончания курса уже не встречается менингеальной экзацербации. Если же это и имеет место, то патология спинномозговой жидкости не достигает больших степеней и склонна к самостоятельному оздоровлению.
Эта убывающая активность сифилиса второго и третьего года является как бы естественным переходом в латентный период сифилиса. Все же даже при удовлетворительном лечении после двух лет в определенном числе случаев обнаруживали патологическую спинномозговую жидкость.
Течение сифилитического менингита определяется не только длительностью существования инфекционного процесса в организме, но и его специфическим лечением. Оказывая в большинстве случаев несомненное терапевтическое воздействие, оздоровляя спинномозговую жидкость, сальварсанные препараты при неправильном применении таят в себе провоцирующие возможности. Могут провоцировать обострения менингита, так называемые нейрорецидивы, подчас сопровождающиеся очень тяжелыми симптомами — энцефалопатиями.
Используя многочисленные статистические материалы по патологии спинномозговой жидкости и изучая клинические случаи нейрорецидивов, можно установить: 1) агрессивный период сифилиса в течение первого года инфекции; 2) убывающую активность его на втором году болезни; 3) стимулированный недостаточным саль- варсанным лечением нейросифилис второго и третьего года инфекции.
Спинномозговая жидкость в более поздние периоды раннего сифилиса и при переходе в поздний нейросифилис. Через два года от начала инфекции под влиянием лечения или спонтанно патология жидкости регрессирует больше в тех случаях, где лечение было регулярным, и меньше там, где терапия отсутствовала.
Плохое лечение, в зависимости от случая, может стимулировать менингит, но чаще на последующих этапах лечения оно все же подавляет воспалительный процесс. Таким образом, плохое лечение в конечном итоге все же лучше, чем полное его отсутствие. Патологическая жидкость на третьем году болезни большей частью дает минимальную патологию: I степень, II степень обычно не удается отметить, III степень встречается, IV степень — паралитический тип наблюдается очень редко.
Спинномозговая жидкость в это время остается стойко патологической даже при лечении, причем тем упорнее, чем больше прошло времени с момента его окончания. С другой стороны, возможность сальварсанной провокации здесь меньше, чем в более раннем перио- д е. Поэтому необходимо перестроить реактивность организма путем пиро- или маляриотерапии и лишь после этого провести интенсивную сальварсанно-висмутовую терапию.
Следует отметить, что санирование спинномозговой жидкости в ряде случаев совершается не во время лечения и не сразу после него, а требует более или менее длительного свободного от медикаментозных воздействий времени (в пределах года), когда и происходит возвращение к норме. С этим фактом посттерапевтического санирования надо считаться при нашем планировании лечения и констатации его результатов.
С другой стороны, если такой мало- или асимптомный менингит не лечить, то он стойко удерживается и течение нескольких лет. В таких случаях даже при мини, мальной или умеренной патологии спинномозговой жидкости нередко со временем можно констатировать появление таких объективных симптомов, как нарушение зрачковой иннервации или расплывчатых показателей церебральной сосудистой недостаточности, обусловливающей астенизацию личности.
При значительном сроке инкубации (5—10—15 лет) может наступить большее или меньшее обострение менингита, на фоне которого формируется прогрессивный паралич, спинная сухотка или органические поражения как следствие инсульта при диффузном менинго-васкулярном сифилисе.
Патологическая анатомия раннего нейросифилиса и переход его в поздние формы
Массивные специфические поражения оболочек в раннем сифилисе трудно установить макроскопически даже во время секции. Под микроскопом виден темноокрашен- ный круглоклеточный инфильтрат, состоящий из лимфоцитов и плазматических клеток. Он сосредоточен исключительно в тканях мягких оболочек, располагаясь в виде муфт вокруг сосудов.
При этом разные отделы мозга поражаются различно. Чаще, сильнее он выражен на основании мозга, меньше — на его выпуклой поверхности. Реже наблюдается обратная картина. Степень воспаления вариирует от единичных точек с небольшим количеством клеток, где спинномозговая жидкость имеет нормальную картину, до сплошного инфильтрата, разлитого по всей поверхности оболочек и проникающего вместе с ними вглубь извилин. Такая чисто менингеальная локализация специфического воспаления (повидимому) соответствует в клинике асимптомному менингиту.
Иную картину представляет процесс, когда рядом с поражением оболочек инфильтрат вокруг мелких сосудов вместе с ними погружается в паренхиму мозга, уходя на большее или меньшее расстояние от поверхности. Стремление к очаговости здесь выражено более резко.
Соответственно этому можно встретить такие случаи, где на фоне умеренного поражения оболочек отдельные фокусы с массивным инфильтратом, проникающие по ходу сосудов в мозговую ткань, обнаруживают наклонность к слиянию в большой очаг с нарушением целостности сосудов и кровоизлияниями.
Это должно соответствовать манифестным формам. Как правило, воспаление в оболочках спинного мозга в это время не выходит за их пределы. Только значительно позднее, после 2—3 лет болезни, можно встретить такие же очаговые поражения в спинном мозгу рядом с клинической симптоматологией миэлита.
К 3—5 годам от началу болезни в соответствии с более медленным нарастанием клинических явлений гистологическая картина начинает меняться. Процесс приобретает диффузный инфильтративный гиперпластический характер; плазматические клетки могут преобладать в инфильтрате, отмечается размножение фибро- бластов.
Оболочки утолщаются, местами намечается формирование милиарных гумм с некрозом в центре и грануляционной тканью по периферии. При этом отмечается последовательное вовлечение в процесс спинного и головного мозга, причем поражение распространяется по кровеносным сосудам. Сосуды оболочек и мозга пронизаны плазматическим инфильтратом, отмечается разрастание их внутренней оболочки.
Таким образом развивается диффузный менинго-васкулярный сифилис поздних периодов болезни, который выражается гуммозным менингитом с поражением черепных нервов, специальных корешков, сосудов головного и спинного мозга и последующими клиническими явлениями специфического менинго-энцефалита и менингомиэлита. К поздним проявлениям относятся редко встречающиеся гуммы головного и спинного мозга.
Сифилитические изменения сосудов мозга и особенно специфические облитерирующие эндоартерииты могут быть изолированными поражениями без заметного участия оболочек. В конце концов, это может привести к тромбозу с ишемическим размягчением значительных участков мозга. Клинически это выразится в инсультах, эпилепсиях, параличах, афазии. Таков чистый васкулярный сифилис мозга.
Долго существующий (7—15 лет) асимптомный менингит заканчивается переходом на мозговую ткань, порождая тяжелые явления дегенерации и обусловливая клинические явления прогрессивного паралича. Наконец, тог же асимптомный менингит с течением времени в ограниченном районе задних корешков (корешковых нервов) модифицируется и принимает диффузный хронический характер, вовлекая в воспалительный ‘ процесс твердую оболочку, эпидуральную клетчатку, пери- и эндо- неврий. Такова первоначальная база и патологоанатомическая основа спинной сухотки.
Основные формы раннего нейросифилиса
Основную массу нервных поражений при раннем сифилисе составляет так называемый асимптомный специфический менингит. Он констатируется в 4% случаев первичного сифилиса, 15—25% свежего вторичного, 30—50% вторичного рецидивного сифилиса. Только на втором году инфекции частота пораженное™ спинномозговой жидкости начинает убывать, достигая к концу второго года, по литературным данным, 15—20% случаев. Симптоматика этого поражения скудна. Она захватывает главным образом слух, отчасти зрение; объективно она определяется с трудом из-за больших колебаний в норме.
В несколько десятков раз меньшую цифру дает манифестный (с поражением черепных нервов и мозговых сосудов) острый сифилитический менингит. Между этими двумя страданиями существуют переходные формы.
Значительно реже, чем рецидивные поражения, развиваются поражения глаз и внутреннего уха. Для этих форм, т. е. заболеваний нервных аппаратов уха и глаза, поражения оболочек не обязательны; для всех остальных форм раннего нейросифилиса исходным моментом является менингит.
В связи с недостаточным сальварсанным лечением могут возникать провоцированные этой терапией острые сифилитические менингиты, которые Эрлих назвал нейрорецидивами. Иногда они возникают непосредственно к концу курса, но чаще в промежутках между курсами лечения, не позже 3 месяцев после окончания курса.
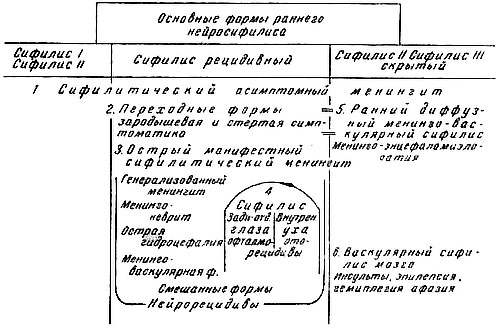
Рис. 1. Схема связи во времени периодов и фаз течения сифилиса с основными формами раннего нейросифилиса
Асимптомный менингит и его симптоматология. Асимптомный менингит — наиболее частая форма раннего нейросифилиса. Менингит может сопровождать вторичный период, как показывает приведенная схема, на всем его протяжении (4—5 лет), непосредственно переходя в поздние формы нейросифилиса, где он уже нередко приобретает свойственные ему симптомы, в первую очередь отклонения со стороны зрачковой иннервации.
Обычным неврологическим обследованием при асимптомном менингите часто не удается его обнаружить. Головная боль, эта наиболее постоянная жалоба при сифилисе, также может полностью отсутствовать даже в тех случаях, когда спинномозговая жидкость на вид опалесцирует и содержит до 500 клеток в 1 мл. Все же асимптомность этой формы относительна. Имеются, правда, очень незначительные жалобы со стороны больного, а также признаки, выявленные с помощью более тонких методов исследования.
Наиболее отчетливую симптоматологию дает восьмая пара черепномозговых нервов (слуховой нерв). При небольших жалобах на головокружение, шум в ушах, падение слуха объективно можно констатировать действительное понижение слышимости высоких тонов и даже шопотной речи.
Это снижение наиболее заметно в костной проводимости низких тонов, хотя воздушная проводимость здесь также страдает. Такая непропорционально низкая костная проводимость временами является единственным симптомом, свидетельствующим о менингеальном поражении. Диспропорция характерна и для вестибулярных показателей, скажем, для соотношений между вращением и калорическим раздражением. Диспропорция может быть отмечена также между слуховыми и вестибулярными показателями.
Таким образом, отиатр может подтвердить специфическую природу расстройства со стороны VIII пары нервов. Слабым местом в отоневрологической диагностике при асимптомном менингите является, наряду с умеренностью поражения, наличие больших колебаний всех показателей в норме. Все эти исследования приобретают значимость, когда предварительно известны показатели, присущие этому больному в нормальных условиях, или когда они становятся полноценными после лечения. Специфическую природу слуховых расстройств более убедительно подтверждает неодинаковость поражения правого и левого VIII нерва, что встречается часто.
Несравненно реже наблюдаются изменения со стороны зрительных нервов. Гиперемия сосочка, папиллит могут сопутствовать асимптомному менингиту. Все эти явления более убедительны, когда они наступают относительно быстро при тех менингеальных обострениях, которые сопутствуют распространенным рецидивным высыпаниям, особенно высыпаниям при свежем вторичном сифилисе.
Однако в розеолезном периоде все субъективные симптомы и объективные находки должны быть тщательно диференцированы. Обычно забывают, что сифилис II свежий есть период спирохетного сепсиса со значительными явлениями токсикоза и большой, довольно характерной реакцией со стороны организма. Этот период ярко проявляется в клинике симптомами общей инфекции: слабость, разбитость, температура, нервное истощение, тянущие боли в теле.
Головные боли могут быть отнесены за счет общего инфекционного заболевания организма. Затылочная и межреберные невралгии, шейные миофас- циты, плечевые артралгии, болезненные периоститы грудины, ключицы, черепных костей, параличи лицевых нервов могут быть с большим правом объяснены общей инфекцией и обусловленной ею реакцией со стороны плотной соединительной ткани.
Головная боль, устойчиво локализующаяся на ограниченном участке черепа, скорее зависит от периостита; затылочная невралгия, шейные миалгии могут симулировать явления менингита. Шум в ушах, падение слуха могут вызываться также евстахиитом, обусловленным поражением слизистых.
Патогенез поражения слуха во время розеолезного и отчасти рецидивного периода сифилиса не определяется только поражением оболочек и евстахиитом. Существует заболевание слухового нерва за счет общей интоксикации, как и при других инфекциях. В свежем вторичном периоде значительно чаще встречается гиперемия сосочка — папиллит. Типичная офталмоскопическая картина застойного соска при нормальной спинномозговой жидкости и давлении встречается редко.
Таким образом, для свежего вторичного периода вообще типично отсутствие выраженной очаговости поражения, наличие нерезко выраженной симптоматики ме- нингеального происхождения. Чаще, несмотря на наличие менингита, отсутствуют не только объективные симптомы, но и субъективные ощущения.
Острый сифилитический рецидивный менингит. С окончанием периода свежих вторичных высыпаний, т. е. к 5—6-му месяцу с момента заражения, воспалительные явления в оболочках усиливаются. Обычно к этому времени возникают рецидивные высыпания. В рецидивный период болезнь меняет и свой неврологический облик: рядом с асимптомным менингитом появляются формы с резкими клиническими проявлениями. Это и есть острый сифилитический менингит — тяжелое заболевание, где клиническая симптоматология спинномозговой жидкости и изменения отчетливо выражены.
Острый менингит начинается быстро нарастающей головной болью, которая на 6—8-й день вынуждает больного лечь в постель. Присоединяется шум в ушах, головокружение, поднимается температура. Больной производит тяжелое впечатление. Присоединившаяся рвота усугубляет страдания.
Эту форму мы называем острым генерализованным сифилитическим менингитом. Как правило, заболевание не сразу распознается. Нередко больного помещают в терапевтическое или инфекционное отделение с диагнозом острого гастрита, гриппа с фронтитом, тифозного заболевания. Сифилитическая этиология обычно менее всего подозревается.
В дальнейшем больной продолжает страдать жестокими головными болями; слух понижается до полной глухоты, рвота продолжается. Появляются отчетливые менингеальные признаки, ригидность затылка, симптомы Кернинга, Брудзинского, нередко явления гиперемии глазного дна, папиллита и даже неврита зрительного нерва.
Картину такого генерализованного менингита часто затемняют сосудистые расстройства в виде инсультов с эпилептическими припадками, парезами. Неосложненный процесс через 1-1.5 месяца начинает затихать и при отсутствии лечения. К концу второго месяца больной начинает чувствовать себя лучше, в то время как спинномозговая жидкость остается патологической.
Общемозговые явления преобладают и во второй форме острого специфического менинги- т а, которая выражается в гидроцефалии. Она может развиваться более внезапно; рядом с приступами жесточайшей головной боли наблюдается спутанность сознания, а иногда и бессознательное состояние.
Отчетливо констатируются застойные соски, часто двоение в глазах. Тяжелые явления, быстро сформировавшись, через 2—3 недели так же быстро могут подвергнуться обратному развитию (нередко после люмбальной пункции), оставляя после себя умеренные головные боли, слабость, патологическую жидкость. Гидроцефалия обычно диагносцируется как серозный менингит.
Третья менинго-невритическая форма характеризуется наличием фокальных поражений, наряду с общими явлениями менингита. Чаще всего фокус определяется в области мозжечково-мостовош угла. Начинается эта форма обычно с шума и падения слуха на одно ухо. Вскоре наступает парез одноименного лицевого нерва, двоение в глазах на почве недостаточной функции отводящего нерва той же стороны, далее явления со стороны мозжечка и тройничного нерва. Если к тому же отмечаются застойные явления на дне глаза, то становится понятным обычный неправильный диагноз — опухоли мозжечково-мостового угла (гумма).
Четвертая менинг о-в аскулярная фор- м а встречается чаще, чем она распознается. Нередко поражение отдельных черепных нервов зависит от вовлечения в процесс васкуляризирующих сосудов. Для этой формы типично инсультообразное начало, иногда даже без ясных предварительных головных болей, которые возникают и нарастают позже. Эпилептические припадки, гемипарезы,- альтернирующие параличи — клинические проявления этой формы.
Если генерализованный специфический менингит, острая гидроцефалия и менингонев- рит хорошо поддаются специфическому лечению и под его влиянием в течение 2—3 недель подвергаются обратному развитию, не оставляя зачастую стойких нарушений, то при васкулярных формах остаточные явления могут быть очень значительны и обусловить стойкую инвалидность.
Описанные здесь клинические формы редко наблюдаются в изолированном, чистом виде: к общим явлениям менингита присоединяются односторонние легкие поражения черепных нервов, небольшие инсульты, не влекущие за собой тяжелых последствий; часто возникают явления застоя на глазном дне как показатели затрудненного оттока жидкостей из желудочков.
С другой стороны, наряду с тяжелыми формами, могут наблюдаться более легкие, когда бурное начало не получает дальнейшего завершения чаще всего в связи с предпринятым лечением. Кроме того, наблюдаются стертые формы, когда с самого начала болезнь протекает настолько вяло, что больной продолжает работать.
В спинномозговой жидкости при остром сифилитическом менингите обнаруживаются, как правило, большие патологические сдвиги и часто массивные изменения. Цитоз может доходить до 1 ООО клеток в 1 мл, белок — до 1%; часто наблюдается паралитическая кривая коллоидных реакций; свыше чем в 50% случаев реакция Вассермана положительная, причем больше половины из них во всех разведениях.
При гидроцефалии может встречаться изолированное увеличение белка. Редкие случаи минимальной патологии спинномозговой жидкости больше связаны с васкулярными формами и го лишь в начале этого процесса. Повторные пункции дают уже значительный рост показателей.
Состояние спинномозговой жидкости сближает асим- птомный и манифестный менингит. В связи с одинаковой медикаментозной резистентностью и те, и другие формы приходится относить к числу тяжелых случаев раннего сифилиса. Несмотря на то, что в одних случаях имеются резкие клинические проявления, а в других они отсутствуют, предсказания как в отношении ближайших, так и отдаленных результатов приблизительно одинаковы.
Возможно, более быстрая нормализация спинномозговой жидкости — основная цель всех ближайших терапевтических мероприятий. Устойчивость патологического состава жидкости представляет для больных серьезную опасность в смысле возможного развития спинной сухотки и прогрессивного паралича.
Нервные поражения уха и глаза при вторичном рецидивном сифилисе
Для рецидивного сифилиса типичны такие поражения глаза, как ирит, иридоциклит, хориоретинит и хорионев- рит. Поражение задней стенки глаза встречается раза в три реже, чем острые сифилитические менингиты. Так же редко наблюдаются специфические поражения лабиринта.
Для этих форм патологическая спинномозговая жидкость является случайной находкой, хотя сочетание поражений глаза и ухода с асимптомным и острым менингитом вполне возможно. Любая из форм острого сифилитического менингита, поражение задней стенки глаза и лабиринта могут сопровождать рецидивные высыпания, но могут возникать и как изолированный симптом рецидивного сифилиса.
Все эти нервные поражения при рецидивном сифилисе довольно редки; они составят не больше 0,3% и встречаются главным образом в случаях, когда лечение сифилиса проводится недостаточно.
Нейрорецидивы, их характеристика и практическое значение
Особое значение приобретает острый сифилитический менингит, получающий название нейрорецидива, когда он возникает в первые 2 года болезни через 3 месяца после окончания курса лечения, как бы свидетельствуя об его неполноценности. Термин «нейрорецидив», обозначающий особые случаи острого менингеального сифилиса, стоит особняком среди узаконенной терминологии сифилитических поражений центральной нервной системы.
Существует опасность беспредельного расширения значения этого названия, когда чисто формально используют сочетание двух понятий — нервного поражения и рецидива. Термину «нейрорецидив» нужно придавать узкое значение, считаясь главным образом с историческими условиями его возникновения. Эрлих закрепил этот термин за лавинообразно развивающимися и бурно протекающими случаями нервных поражений, вызванных недостаточной дозировкой сальварсана при лечении раннего сифилиса.
Существование висмутовых нейрорецидивов с самого начала подвергалось большому сомнению, так как они очень редки и наступают не ранее чем через 3—4 месяца после применения препарата, т. е. в срок, достаточный для выявления обычных рецидивных влияний при плохо леченном сифилисе. Изучение литературного материала о ртутных нейрорецидивах показывает, что они встречаются гораздо реже, чем сальварсанные.
Их меньшая зависимость от лечения позволяет утверждать, что это по существу спонтанно возникающий острый менин- геальный сифилис, которого ртуть как более слабое средство не в состоянии ни предупреждать, ни лечить. Поэтому явления так называемого ртутного нейрорецидива сохраняются дольше.
Таким образом, только сальварсанные препараты дают ясную картину провокации. Такой провоцированный сальварсаном острый менинге- альный сифилис, в зависимости от большей или меньшей недостаточности препарата, от способа его введения и формы терапии и конечно, от состояния организма носителя инфекции, создает более рано возникающую и более остро протекающую картину страдания.
Итак, мы приходим к выводу, что к нейрорецидивам можно относить только обусловленный сальварсанной терапией острый менингеальный сифилис первых двух лет инфекции. Для этого периода характерен укороченный срок наступления нейрорецидива после окончания курса лечения; чем этот срок меньше, чем больше подчеркивается элемент провокации, что и надо считать самым существенным для этого страдания.
Если острый сифилитический менингит возникает позже 3 месяцев после окончания или перерыва лечения, то его рассматривают как проявление обычного рецидива при недолеченном сифилисе. Это подтверждается появляющейся заранее положительной реакцией Вассермана в крови, а особенно рецидивными проявлениями на коже и слизистых.
Представляя собой острую сверхраннюю активизацию сифилитического процесса в центральной нервной системе, нейрорецидивы являются эксквизитным показателем неполноценного лечения, которое сопровождается увеличением асимптомного специфического менингита, служащего основным источником позднего нейррсифилиса, спинной сухотки, прогрессивного паралича и диффузного менинго-васкулярного сифилиса.
Каждое увеличение числа нейрорецидивов на определенном этапе должно служить сигналом неполноценности лечения, требуя интенсификации специфической терапии, быстрых, решительных организационных мероприятий в этом направлении.
Клинически нейрорецидивы мало чем отличаются от острого сифилитического менингита. Только более бурное нарастание процесса, когда больного укладывают в постель на 3—4-й день болезни, более часто выделяло в начале отдельные формы генерализованного менингита, острой гидроцефалии, менингЬ-неврита и менинго-васкулярной формы.
Если заболевание оставалось в течение месяца без специфической терапии, оно давало, в конце концов, смешанную симптоматологию, где рядом с тяжелыми явлениями менингита наблюдались односторонние поражения нервов, происходили легкие инсульты, а явления застоя на дне глаза говорили в отдельных случаях о гидроцефалии.
Реже при этом встречалось снижение зрения на почве хориоретинита и тяжелые явления головокружения в связи с лабиринтитом. После 1, 1,5 или 2 месяцев тяжелого состояния процесс, сохраняя патологическую спинномозговую жидкость, обнаруживал склонность к нормализации, причем как бы переходил в асимптомный менингит.
Остаточные явления всецело зависят от того, как рано начата специфическая терапия, которая быстро снимает клинические проявления. Наибольшие остаточные явления и здесь наблюдаются после менинго-васкулярных форм и менинго-невритов. Как при остром сифилитическом менингите, так и при нейрорецидивах часто встречаются случаи с вялым течением, дающие стертую и зародышевую симптоматику.
Резидуальные явления после специфических менингитов. Даже при полном обратном развитии всех клинических явлений под влиянием лечения, в конце концов, можно наблюдать церебро-вегето- астенический синдром, который возникает как редкое следствие асимптомного менингита. Значительно реже после нейрорецидивов, после острого сифилитического, манифестного и асимптомного менингита можно встретиться с неполной гидроцефалией.
При наличии явлений астении больной жалуется на постоянную (правда, умеренную) головную боль, усиливающуюся при всяком напряжении. Давление ликвора 140—170 мм водяного столба (вместо нормального 100 мм). Все явления, в первую очередь головная боль, исчезают после люмбальной пункции. Сам больной подчас настаивает на повторной пункции при возобновлении страдания. К числу остаточных явлений после манифестного и асимптомного менингита относят периодические головные боли типа мигрени и др.
Головная боль как основной симптом при раннем сифилисе и его специфическом лечении. Резистентность патологической спинномозговой жидкости, склонность к обострениям при раннем сифилисе, тяжесть неврологических поражений, срочность терапевтического вмешательства обязывают лечащего врача зорко следить за больным в этот период, считаться с его жалобами и в первую очередь с головной болью.
Бурно нарастающей головной болью начинаются нейрорецидивы; менее резкой головной болью (тяжелая голова) может сопровождаться так называемый асимптомный сифилитический менингит. Однако нельзя считать, что всякая головная боль в период первых 1,5 лет, когда мы лечим больных ;ранним сифилисом, относится к обострению сифилитического менингита. Сальварсанные препараты могут с самого начала или после реакции 9-го дня плохо переноситься больным и быть причиной головных болей.
Новарсенол к концу лечения с 4—5 курcов может создавать так называемую позднюю приобретенную непереносимость, продуцируя, наряду с другими явлениями, тяжелые головные боли. Арсеноксидам также сопутствует часто ряд побочных явлений, в числе их и головные боли, усиливающиеся при повторении вливаний, т. е. к концу курса. Только непрерывно нарастающие головные боли в сочетании с шумом в ушах и головокружением, которые развиваются в перерыве между курсами, вернее, к концу перерыва, перед началом следующего курса могут £ыть связаны с обострением или вспышкой специфического менингита.
Поздние формы нейросифилиса
В период убывающей активности сифилиса второго- третьего года инфекции заметно уменьшается возможность генерализации процесса, возникновения острых мозговых явлений. Зато в это время можно встретить, кроме редких поражений головного мозга, также очаговые симптомы со стороны спинного мозга. Дальнейший ход процесса, утрачивая способность к генерализации, приобретает более хроническое течение, обнаруживая устойчивую тенденцию к ограничению, к распространению воспаления в определенных тканях или их отделах.
Это стремление к ограничению может свестись к созданию нескольких или даже одного сосудистого очага при отсутствии менингеальных показателей. Таков чистый васкулярный сифилис. Обычно это инсульты с последующей гемиплегией, афазией или другими мозговыми выпадениями. Положительная реакция Вассермана в крови и отсутствие изменений в спинномозговой жидкости типичны для сосудистого сифилиса мозга.
Он может начинаться с третьего-четвертого года течения болезни, но чаще встречается в более позднем периоде; возникает он главным образом в пресклеротическом возрасте (45—50 лет), обычно в сочетании с кардио-васкулярным сифилисом.
Кроме чисто васкулярных форм, к позднему нейросифилису относится прогрессивный паралич, спинная сухотка и диффузный менинго-васкулярный сифилис. Они формируются из асимптомного менингита, оставшегося от ранних специфических поражений нервной системы.
Для этого необходим определенный период инкубации (5—10—15 лет). Сильные головные боли, астенизирован- ная психика, менингиты с поражением черепных нервов, эпилептические припадки, инсульты, гемипарезы, параплегии, альтернирующие параличи — такова клиническая картина диффузного менинго-васкулярного сифилиса.
В спинномозговой жидкости при этом наблюдаются значительно выраженные менингеально-воспалительные компоненты. Все же цитоз редко превышает 100 клеток, зато чаще встречаются большие количества белка, достигающие 2—5%о, чем подчеркивается гуммозный характер процесса в -оболочках. Реакция Вассермана может быть как отрицательной, так и положительной, причем часто только в последних дозах: например, при 0,2—отрицательной (-), при 0,5—положительной (++), при 1,0—резко положительной (++++).
Специфическое лечение позднего нейросифилиса. Специфическое лечение менинго-васкулярного сифилиса и спинной сухотки резко меняет патологию спинномозговой жидкости. Через 1—2—3 года после законченного специфического лечения можно констатировать 50—80% санирования спинномозговой жидкости или перевод в минимальную патологию.
Редкие неблагоприятные итоги лечения менинго-васкулярного сифилиса и спинной сухотки позволяют выделить синдром гуморального препаралича. Приводим два примера этих страданий, когда в ходе лечения убедительно была выражена резистентность вассермановских реакций на фоне почти полного санирования менингеально-воспали- тельных показателей: цитоза, белка и глобулинов.
|
Таблица 2
|
|
Цитоз |
Белок (в %0) |
Г ло- були- ны |
Реакция Вассермана |
Коллоидная кривая |
|
|
Спинная ciy- |
62 |
0,45 |
+ + + |
Во всех раз |
665432100 |
|
хотка |
ведениях-1—j—j—|- |
||||
|
Через |
год после лечения |
||||
|
Менинго- |
3 |
0,15 |
+ |
Во всех разведе |
1211000000 |
|
васкулярный |
ниях + ++ + |
||||
|
сифилис . . . |
— |
||||
|
Спинная су |
8 |
0.1 |
-|- |
То же |
4543110000 |
|
хотка |
|||||
Дальнейшее лечение подтвердило наши опасения: после 4 и 3 лет стационарного лечения наступил прогрессивный паралич. Клиническое проявление его сопровождалось ясным менингеальным обострением и усилением всех показателей. Патология спинномозговой жидкости оказалась следующей (табл. 3).
|
Цитоз |
Белок (в%0) |
Г ло- були- ны |
Реакция Вассермана |
Коллоидная кривая |
|
|
Менинго- васкулярный сифилис |
81 |
0,33 |
+++ |
Во всех разведениях +++++ |
4544432100 |
|
Спинная сухотка |
19 |
0,2 |
++ |
Во всех разведениях ++++ |
6665310000 |
Приводя схему взаимной связи патологии спинномозговой жидкости с ранним и поздним сифилисом нервной системы, необходимо оговориться, что развитие прогрессивного паралича, спинной сухотки и менинго-ваекуляр- ного сифилиса из минимальной патологии или даже из нормальной спинномозговой жидкости также может иметь место, но очень редко — в единичных случаях.
Развитие позднего нейросифилиса
В дореволюционной России каждый десятый больной сифилисом через 7—15 лет заболевал поздним нейросифилисом (прогрессивный паралич, спинная сухотка, менинго-васкулярный сифилис) и в связи с этим государству, естественно, наносился громадный ущерб.
За последние 10 лет в Советском Союзе основные формы позднего нейросифилиса (прогрессивный паралич, спинная сухотка и диффузный менинго-васкулярный сифилис) количественно резко снизились и претерпели определенную эволюцию в сторону смягчения клинических проявлений.
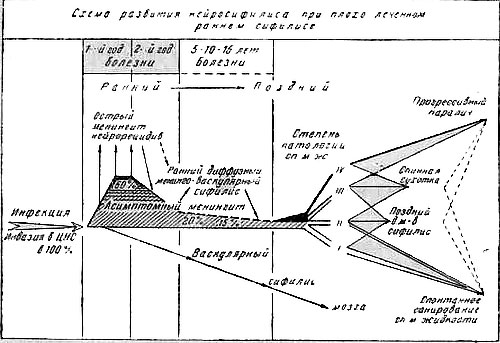
Рис. 2. Схема развития нейросифилиса при плохо леченном раннем сифилисе
Главную роль в этом сыграл советский государственный строй, советская диспансерная система с ее активными методами лечения, контролем за лечением, обследованием и проведением реакции Вассермана среди широких слоев населения, настойчивым выявлением источников инфекции и т. д. Прогрессивный паралич в нашей стране почти исчез. Несмотря на расширение симптомокомплекса, снизилась количественно и качественно спинная сухотка.
Диффузный менинго-васкулярный сифилис сделался редким заболеванием; к тому же он поддавался специфическому лечению лучше других форм. Количество случаев васкулярного нейросифилиса уменьшилось, но удельный вес его заметно возрос на фоне общего резкого уменьшения поздних форм.
Однако во время второй мировой войны много больных лечилось плохо, а часть из них не могла лечиться совсем. Отсюда приобретает большое значение своевременное выявление и лечение таких больных, необходимость их обследования, проведения лечения для предупреждения тяжелых поздних поражений.
Профилактика позднего нейросифилиса
В предупреждении позднего нейросифилиса имеет значение его ранняя профилактика, причем педантично проведенное лечение раннего сифилиса играет ведущую роль. Поэтому в каждом отдельном случае необходим тщательный анализ проведенного лечения. Особенно внимательно должно быть изучено начало лечения — его первый курс, а также второй и третий курсы, которые проводятся в период наибольшей активности специфического процесса, когда возникают нейрорецидивы.
Должны быть приняты во внимание все осложнения, которые нарушают темпы лечения и снижают его эффективность. Кроме осложнений во время терапии приходится учитывать случайные инфекции, травмы, беременность и роды. Кроме реакции Вассермана, систематически проводимой до и после каждого курса, необходимо считаться с самочувствием больного, колебаниями веса, температуры, с жалобами в первую очередь на головную боль.
Обнаружение специфического менингита позволяет отно? сить случай в разряд более тяжелых, требующих для санирования значительно больше терапевтических усилий. Большое значение имеет выявление неведомого, не- леченного или плохо леченного сифилиса, из которых в основном формируется прогрессивный паралич и спинная сухотка. Кроме клинического обследования, здесь помогает вассерманизация широких слоев населения.
Для возникновения поздних сифилитических страданий центральной нервной системы имеет значение нервно-психическая неполноценность больного. Однако обосновывать раннюю профилактику позднего нейросифилиса только на нервно-психическом облике больного, на анализе проделанного специфического лечения или на симптоматологии ранних сифилитических поражений нервной системы, конечно, нельзя.
Остается в силе старое правило, что после законченного специфического лечения исследование спинномозговой жидкости является основой профилактики поздних сифилитических страданий нервной системы, а наличие и степень патологии спинномозговой жидкости при этом укажут путь к последующей интенсификации и модификации специфической терапии. Конечно, при нарушенном лечении, длительных перерывах, серорецидивах необходимо значительно раньше воспользоваться данными пункции. Но для основной массы больных при удовлетворительно проведенном лечении пункция назначается через год после окончания лечения.
Для широкого применения люмбальной пункции необходимо разъяснить каждому больному целесообразность этого мероприятия, максимально снизить болевые ощущения, связанные с проколом и с последующими явлениями менингизма, что достигается применением тонких игл (толщина иглы не более 0,5 мм), двойных игл. Необходимо облегчить стационирование и, наконец, надо иметь достаточно квалифицированную лабораторию для исследования спинномозговой жидкости.
Психическая сфера и сифилис
Сифилис наносит психическую травму больному. Специфическое лечение препаратами сальварсана в первом его курсе, бесконечные последующие вливания, насыщение препаратами до пределов интоксикации также небезразличны для нервной системы. Появляются осложнения, которые отражаются на всем организме и в особенности на нервной системе, что ведет к преходящим и стойким вегетативным и психическим сдвигам и деградации. Церебро-вегето-астенический синдром — нередкое явление, возникающее в результате специфической терапии.
Сифилис и связанное с ним частое поражение оболочек сосудов мозга, не говоря уже о других грубых структурных поражениях мозгового вещества, нарушают динамику, гармонию мозговых процессов, астенизируют психику, создают психические отклонения.
Трудности для лечащего врача усугубляются еще тем, что нервно-психические и вегетативные расстройства часто не имеют тех отличительных свойств, которые позволяли бы со всей определенностью либо относить их за счет психической реактивности, либо связывать с лечением, либо приписывать активному нейросифилису.
Таким образом, состояние психики при сифилисе имеет исключительное значение. Отсюда от врача требуется не только умение наблюдать больного, во-время констатировать изменения его поведения, характера, правильно расценивать их, но и быть искусным психотерапевтом, так как последнее обеспечивает бесперебойное лечение, безотказное проведение всех необходимых мероприятий, а главное дает возможность больному при всех испытаниях сохранить полноценность психики.
