Формирование кожи начинается в первые недели жизни плода из двух эмбриональных зачатков. Из эктодермального зародышевого листка образуется эпидермис, а из мезодермального — дерма и подкожножировая клетчатка. К концу II месяца внутриутробной жизни эпидермис состоит из двух слоев полигональных клеток, а в дерме определяются зародышевые формы эластических и коллагеновых волокон с зачатками сальных, потовых желез и волосяных фолликулов.
В течение IV и V месяцев беременности четко выявляется многослойный эпидермис с образованием ороговевающих клеток на ладонях и подошвах, развиваются эластические и коллагеновые волокна, начинают формироваться ногти, волосы и жировые дольки в подкожножировой клетчатке. Во второй половине беременности происходит полное структурное оформление всех основных анатомических составных частей кожи, являющихся единым сложным органом, выполняющим многообразные физиологические функции.
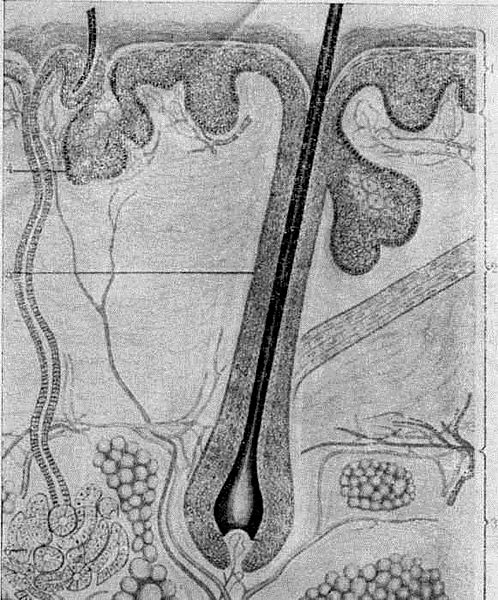
Гистология нормальной кожи (схема). 1—эпидермис; 2 — дерма; 3 — подкожножировая клетчатка; 4 — сальная железа; 5 — волосяной фолликул; 6 — потовая железа.
В коже различают три функционально отличающиеся части: 1) наружную часть — эпидермис, или надкожицу; 2) среднюю часть — собственно кожу, или дерму; 3) глубокую часть — гиподерму, или подкожножировую клетчатку
Эпидермис, или надкожица, развивается из клеток базального (stratum basale) или зародышевого слоя, имеющих удлиненную палисадообразную форму и расположенных в один ряд. Ядра клеток крупные, овальные, с большим количеством хроматина, часто в состоянии митотического деления находятся в центре клетки. Протоплазма базальных клеток светлая, с хорошо выраженными протоплазматическими образованиями, особенно четко выдающимися на внешних полюсах клеток, а также у их основания и соединяющими их между собой и с базальной мембраной.
В протоплазме базальных клеток содержатся глыбки пигмента меланина. У смуглых и темнокожих людей меланин образуется в обильном количестве и располагается в клетках не только базального слоя, но и вышележащих слоев. У лиц с белой кожей меланин находится над верхним полюсом ядра клетки, выполняя защитную роль и предохраняя от лучевых повреждений ядерную субстанцию. Клетки базального слоя располагаются близко друг к другу в виде частокола, оставляя незначительные межклеточные щели. Их протоплазм этические отростки почти незаметны и часто имеют вид гранул (десмоз). Постоянное митотическое деление ядер обеспечивает интенсивный рост клеток, их размножение и продвижение в вышележащие слои, где они приобретают полигональную, корзинчатую форму. Из-за постоянного обновления клеток базального слоя происходит непрестанное новообразование слоев эпидермиса, поэтому базальный слой называют еще ростковым, или зародышевым, герминативным (stratum germinativum).
Среди клеток базального слоя и над ними располагаются в виде включений крыловидные или отростчатые клетки, содержащие зерна меланина. Им также свойственна защитная роль в отношении лучевых воздействий на зародышевый, камбиальный, слой эпидермиса. Кроме того, их отростки, ветвясь между клетками базального слоя, проникают в базальную мембрану и соединительную ткань дермы, способствуя прочной связи эпидермиса и дермы. Отростчатые клетки называют мелано- цитами, так как из содержащегося в них вещества допаокси- дазы или меланазы образуется меланин, который затем откладывается в цилиндрических клетках базального слоя.
Следующий слой состоит из продвигающихся снизу клеток базального слоя, приобретающих полигональную форму и имеющих большое количество отростков. Число рядов клеток этого слоя неравномерно. В тех местах, где эпидермис образует эпидермальные выросты, проникающие между сосочками дермы, количество рядов варьирует от 5 до 7, а в участках эпидермиса, располагающихся над сосочками, клетки расположены в 2—3 ряда. Из-за обилия в клетках отростков, напоминающих шипы, эта часть эпидермиса названа шиповидным слоем (stratum spinosum).
Протоплазма клеток бледная, с четкой структурой, в которой хорошо видны множественные тонофибриллы, заканчивающиеся в отростках. Ядра бедны хроматином, круглые, расположены в центральной части клеток. Митотический процесс в этом слое выражен слабо и поэтому фигуры деления ядер встречаются изредка. Клетки шиповидного слоя соединяются друг с другом отростками. Между ними образуются значительные межклеточные щели, в которых циркулирует лимфа, с которой поступают питательные вещества и удаляются продукты обмена. По мере продвижения клеток шиповидного слоя к поверхности эпидермиса они утрачивают полигональность и несколько уплощаются.
В следующем слое — зернистом (stratum granulosum) клетки располагаются в 1—3 ряда. Они становятся веретенообразными, удлиненными, несколько напоминая ромбовидную форму, и содержат по периферии протоплазмы тонофибриллы, а в центре, вокруг ядер, — значительное количество зерен кератогиалина. Кератогиалином называется белковая субстанция протоплазмы, подвергающаяся биохимическим изменениям в процессе ороговения. При этом в молекуле белка уменьшается содержание воды, а часть атомов азота замещается атомами серы. Ядра клеток также претерпевают изменения. Они по-прежнему бедны хроматином, бледно окрашиваются ядерными красками, уменьшаются в размере и в здоровой коже утрачивают способность к делению.
Зернистый слой хорошо выражен в местах физиологического гиперкератоза, где имеется 3—4 ряда клеток, а на лице и в местах складок зернистый слой представлен 1—2 рядами клеток. Под влиянием вновь образующихся клеток базального и шиловидного слоев клетки зернистого слоя вытесняются ближе к поверхности эпидермиса. У детей до 5 лет клетки зернистого слоя более сочные и не столь уплощенные. Их ядра образуют митотические фигуры. Вследствие способности к росту клеток базального, шиповидного и кератогиали- нового слоя их объединяли в одну структурную часть—мальпигиев слой. Продолжающиеся процессы ороговения белкового вещества клетки на этом этапе проявляются резким изменением ее внешнего вида. Протоплазма и ядро клетки образуют сплошное гомогенное вещество, называемое элеидином.
По внешнему виду элеидин похож на стекло, блестит, прозрачен и резко преломляет свет, в связи с чем этот слой эпидермиса называется блестящим, стекловидным или элеидиновым (stratum lucidum). Границы клеток сглажены, плохо различимы. Элеидиновый слой отсутствует или плохо выражен на участках складок, в области лица и хорошо контурируется на ладонях и подошвах. Элеидин в последующей фазе эволюции белкового вещества клеток превращается в окончательный продукт ороговения — кератин.
Слой ороговевающих клеток (stratum corneum) представлен тонкими безъядерными плоскими клетками, плотно и компактно прилегающими друг к другу в глубине слоя и рыхло расположенными на поверхности. Вследствие этого верхнюю часть рогового слоя выделяют в отслаивающуюся часть (stratum disjunctum). Толщина рогового слоя неравномерна. На ладонях и подошвах он хорошо выражен (физиологический гиперкератоз), а в области век, половых органов и на коже лица, особенно у детей, едва определяется.
Дерма, или собственно кожа (cutis proprium), делится на два слоя — сосочковый (stratum papillare) и сетчатый. j(stratum reticulare). Условной границей между ними служит поверхностное сосудистое сплетение. Основными структурными элементами, из которых состоит дерма, являются клеточные элементы и волокнистые субстанции, объединенные в единое функциональное целое аморфным межуточным веществом. Клеточные элементы дермы представлены у взрослых гистиоцита'ми, фиброцитами, тучными клетками, мелано- бластами, меланофорами и другими блуждающими клеточными элементами.
Волокна дермы подразделяются на коллагеновые, эластические и аргирофильные. Они обеспечивают упругость, плотность, эластичность и прочность кожи и ее ромбовидно-треугольный рисунок. Аморфное межуточное вещество представляет собой гомогенную гелеподобную субстанцию, имеющую сложное строение и выполняющую важные физиологические функции. Наиболее изученной составной частью основного межуточного вещества являются кислые мукополисахариды, содержащие гиалуроновую и хондро- итинсерную кислоты и ферменты — гистаминазу, гиалурони- дазу и др. В период формирования аллергических реакций или воспалительных изменений в коже особенно активно в процесс вовлекается основное межуточное вещество дермы.
Изучение патологических изменений аморфного межуточного вещества при аллергических реакциях способствовало выявлению таких биологических веществ, образующихся в дерме, как гистамин, серотонин, брадикинин и медленно реагирующая субстанция аллергии (ILS-allergy).
В верхней части дермы имеются сосочки, внедряющиеся между эпителиальными выростами и обеспечивающие плотное соединение эпидермиса и собственно кожи. Сосочки представляют собой конические или слегка закругленные гребешки — выступы, имеющие различную величину. На участках кожи с явлениями физиологического гиперкератоза сосочки высокие и крупные, на местах складок сосочки сглажены. Рисунок расположения сосочков чрезвычайно индивидуален. В области сосочкового слоя дермы преобладают тонкие нежные эластические и аргирофильные волокна, расположенные перпендикулярно к поверхности кожи.
Сетчатый слой дермы имеет волокнистое строение и содержит наряду с эластическими и аргирофильными волокнами большое количество грубых коллагеновых волокон, расположенных горизонтально в виде ромбовидно-треугольной сети. Соединяясь в массивные соединительнотканные образования (retinaculum cutis), коллагеновые волокна переходят без резкой границы в подкожножировую клетчатку и образуют ячейки, в которых располагаются жировые дольки. Условной границей между дермой и гиподермой является глубокое сосудистое сплетение.
Подкожножировой слой, или гиподерма, заканчивается фасцией, нередко сливающейся с периостом или апоневрозом мышц. От верхней поверхности фасции идут пучки соединительнотканных волокон в лежащие выше слои дермы. Соединительнотканные волокна анастомозируют между собой, образуя как бы решетку, петли которой заполнены небольшими дольками жировой ткани.
Особенности анатомического строения кожи у детей. В связи с резко выраженным своеобразием общего состояния детей на различных этапах формирования их организма выделяют шесть основных периодов развития: 1) период новорожденное™ (с момента рождения до 3—4 недель); 2) грудной возраст, или период кормления грудью (продолжающийся до 1 года); 3) ранний, или преддошкольный, возраст (от 1 года до 3 лет); 4) дошкольный возраст (от 3 до 7 лет); 5) младший школьный возраст (от 7 до 12 лет); 6) старший школьный, или подростковый, возраст — период полового созревания (от 12 до 18 лет).
Особенно выявляется несовершенство детского организма и детской кожи в первых трех возрастных группах. Недоразвитие центральной нервной системы, слабость процессов иммунитета, механизмов регуляции и вариабельность обмена веществ обусловливает частое возникновение инфекционных и кожных заболеваний.
Кожа детей, особенно грудного и ясельного возраста, отличается обилием сосудов, нежностью, рыхлостью расположения основных структурных компонентов, большим содержанием воды, более значительным развитием подкожножировой клетчатки. Эпидермис новорожденных покрыт кожной смазкой — пиридермой, тонок, количество слоев на значительном протяжении уменьшается до трех. Определяются в основном ростковый, шиповидный и ороговевающий слои. Только на ладонях и подошвах намечается образование зернистого и элеидинового слоев, а в других местах они отсутствуют. Толщина эпидермиса на ладонях и подошвах в 2'/2—3 раза меньше, чем у зрослых, а эпидермальные тяжи и сосочки дермы хорошо сформированы лишь в коже ладоней и подошв. Поэтому рисунок кожи у детей очень нечеткий, а кожа в целом имеет гладкий бархатистый вид.
Процесс митотического деления совершается интенсивно в базальном, частично в шиповидном и зернистом слоях. Этим объясняется быстрая физиологическая смена слоев эпидермиса и рыхлость расположения ороговевающих клеток. В дерме детской кожи обращает на себя внимание преобладание клеточных элементов и недостаточное развитие эластических и коллагеновых волокон. Строение волокнистых субстанций, их компактность и степень распространения характеризуют возрастные особенности кожи. На протяжении перечисленных периодов детства происходят постепенные эволюционные изменения всех структурных частей не только эпидермиса, но и дермы. У новорожденных собственно дерма в 1 ’/2—3 раза тоньше, чем у взрослых. Сосочки дермы бывают достаточно сформированы к моменту рождения ребенка только на ладонях и подошвах, тыле кистей и стоп и на красной кайме губ. На остальных участках кожного покрова сосочковый слой сглажен или имеет слегка волнистое строение.
Эластические, коллагеновые и аргирофильные волокна слабо развиты, многие из них недостаточно дифференцированы, слишком тонкие или утолщенные, короткие, с нечеткими контурами. В сосочковом слое преобладают эластические волокна в виде тонких фибрилл, расположенных перпендикулярно к поверхности кожи. В сетчатом слое дермы у детей коллагеновые волокна сформированы рыхло, имеют фибриллярное строение и расположены беспорядочно, не образуя правильной ромбовидно-треугольной сети. Среди них много эластических и аргирофильных волоконец. Анатомической особенностью дермы детей периода новорожденное™ и ясельного возраста является разнообразие и большое количество не полностью созревших соединительнотканных клеток.
Среди них особенно часто встречаются гистиоциты, ретикулоциты, фибро- бласты, лимфоциты, меланобласты, меланофоры, мастоциты (тучные клетки Эрлиха). Тучные клетки соединительной ткани имеют особенно важное 'значение в аллергических реакциях замедленного типа, так как являются активными продуцентами биологически активных веществ и ферментов, образующихся при реакциях антиген — антитело. Особенно много ими выделяется гистамина, гепарина, гиалуронидазы, протеа- зы и медленно реагирующей субстанции аллергии. Морфологическая незрелость тучных клеток у детей и их физиологическая активность в младшем детском возрасте сочетаются с несовершенством их регуляции. Результатом этого является нередко избыточная секреция гепарина, гиалуронидазы и биологически активных факторов, приводящая к повышенной проницаемости сосудов и тканей и к частому возникновению аллергических реакций замедленного типа.
Гиподерма, или подкожножировая клетчатка, детей периода новорожденности и ясельного возраста характеризуется рыхлостью и обилием жировых долек. Отношение веса гиподермы к общему весу детей в 5 раз больше, чем у взрослых. Жировые дольки состоят из мелких жировых клеток с крупными ядрами, часто не полностью дифференцированных, располагающихся вдоль или вокруг кровеносных сосудов. Соединительнотканные ячейки, разделяющие скопления жировых клеток, образованы отростками еще не созревших коллагеновых волокон, имеющих нечеткие контуры.
В составе жировых клеток детей содержится большее количество, чем у взрослых, тугоплавких, более плотных кислот типа стеариновой и пальмитиновой, а жидкая олеиновая кислота содержится в меньшем соотношении. Этим объясняется высокий тургор подкожножировой клетчатки у детей и быстро возникающее диффузное или крупноочаговое уплотнение кожи и подкожножировой клетчатки при склерозе и склередеме новорожденных.
Кровеносная и лимфатическая системы кожи детей анатомически идентичны таковым взрослых. Имеются поверхностная и глубокая сосудисто-лимфатические сети, ответвления от которых перпендикулярно и горизонтально располагаются в сетчатом и сосочковом слоях кожи, анастомозируя друг с другом. Характерной особенностью кожи детей является наличие одного ряда эндотелиальных клеток, образующих стенки большинства сосудов, и повышенная их проницаемость. Лимфатические сосуды и канальцы также расширены и часто образуют значительные лимфатические озера.
Таким образом, рыхлая структура эпидермиса и дермы, их тонкость, недостаточная дифференцировка клеточных элементов и волокнистых субстанций обусловливают нежность и бархатистость детской кожи. Через тонкий эпидермис и недостаточно развитую дерму легко просвечивает обильная капиллярная сеть с расширенными сосудами, обеспечивая «физиологическую гиперемию» новорожденных, а в дальнейшем своеобразный розово-перламутровый цвет кожного покрова детей.
Железы кожи. Из эктодермального зародышевого листка, образующего эпидермис, формируются потовые, сальные железы и волосяные фолликулы.
Зачатки потовых желез определяются в коже плода на II месяце внутриутробного развития. К моменту рождения ребенка потовые железы хорошо сформированы, но функционально не активны. На протяжении первых 2 лет происходит постепенное усиление потоотделительной функции, а переход от детского к взрослому типу потоотделения совершается в период полового созревания. Детский тип потоотделения характеризуется преобладанием незаметного потоотделения (perspiratio insensibilis), которое бывает особенно интенсивным у детей в первый год жизни. Количество потовых желез чрезвычайно велико и превышает 3 млн. Количество пота, выделяемое в сутки, варьирует от 300—500 до 700—800 мл.
Потовые железы (glandulae sudoripare) являются простыми трубчатыми железами. По механизму образования секрета они принадлежат к мерокринным железам, образующим продукт секреции комплексно не только вследствие секреторной активности клеток, но и при участии процессов осмоса и диффузии. Потовые железы состоят из секреторной части — клубочка, располагающегося в гиподерме, и выводного протока, проходящего через всю толщу дермы и заканчивающегося в базальном слое эпидермиса,- а затем продолжающегося в эпидермисе в виде штопорообразно извитой щели.
Располагаются потовые железы по всему кожному покрову. Особенно много потовых желез на ладонях, подошвах и лице. Отсутствуют потовые железы на головке полового члена, внутреннем листке крайней плоти и на наружной поверхности малых половых губ. Несмотря на то что полное развитие потовых желез происходит к моменту рождения ребенка, их функциональная активность в течение периода новорожденное™ и грудного возраста снижена.
Деятельность потовых желез регулируется потовым центром, расположенным в клетках III желудочка межуточного мозга, и периферическими нервными окончаниями, находящимися в капсуле клубочков. Недостаточной дифференцировкой центров головного мозга, отсутствием физиологического равновесия корковых и подкорковых образований, повышенной возбудимостью периферических нервных волокон объясняется угнетение потоотделитель- ной функций у детей первых месяцев жизни.
Апокринными железами (glandulae apocrinicae) называются особые потовые железы, образующие секрет с участием вещества клетки. Они также являются простыми трубчатыми железами, но отличаются более крупными размерами, глубоким залеганием и своеобразной локализацией. Апо- кринные железы располагаются около волосяных фолликулов в коже гениталий, ануса, у ареол грудных сосков и в подмышечных впадинах. Выводные протоки их впадают в сальноволосяные фолликулы.
Зачатки апокринных желез появляются в коже плода в 2—3 месяца. Полное развитие апокринных желез происходит в первый год жизни ребенка, но функциональная активность проявляется только в период полового созревания. В дальнейшем ритм деятельности апокринных желез совершается циклично, совпадая с фазами секреции половых желез. На этом основании апокринные железы относятся к вторичным половым признакам-
Сальные железы (glandulae sebacea) являются сложными альвеолярными образованиями, имеющими голокриновый тип секреции. Секрет образуется путем жировой метаплазии клеток. Протоплазма и ядро клетки превращаются в жировое содержимое, разрывающее оболочку клетки и собирающееся в выводных протоках.
Сальные железы в обильном количестве окружают волосяные фолликулы, их выводные пути впадают в верхнюю треть волосяного мешочка. Как правило, вокруг каждого фолликула имеется 6—8 сальных железок. Поэтому все участки волосяного покрова кожи обильно покрыты кожной смазкой. Однако имеются сальные железы, располагающиеся изолированно и открывающиеся на поверхности кожи самостоятельным выводным протоком. Богато снабжены сальными железами, не связанными с волосяными фолликулами, участки кожи на лице, головке полового члена, в области крайней плоти и Малых половых губ.
Полностью отсутствуют сальные железы на ладонях и подошвах. Зачатки сальных желез у плода выявляются в 2—3 недели, т. е. гораздо раньше, чем зачатки потовых желез. Их формирование заканчивается к 3—4 месяцам внутриутробного развития и они интенсивно функционируют до рождения ребенка, обильно покрывая весь кожный покров плода сальной смазкой (vernix caseosa). Особенностью сальных желез у детей являются их более крупные размеры, обилие этих желез в области лица, ано-генитальной области, волосистой части головы и спины.
С ростом ребенка интенсивность секреции сальных желез уменьшается, а часть их полностью атрофируется. Все железы кожи — сальные, потовые, апокринные обильно снабжены сосудами и нервными окончаниями, располагающимися в соединительнотканной капсуле.
Ногти начинают у детей форхмироваться на III месяце внутриутробной жизни. Вначале закладывается ногтевое ложе, на котором эпителий несколько утолщается и слегка погружается в подлежащую соединительную ткань. Затем из эпителиальной части ногтевого ложа — матрицы — отрастает плотное, компактное образование — корень ногтя. Рост ногтя происходит очень медленно, особенно на ногах. Поэтому только к концу беременности ноготь достигает конца пальца. По длине ногтей обычно судят о доношенности ребенка. Ноготь представляет собой плотную роговую пластинку с блестящей наружной оболочкой (lamina externa), лежащую на ногтевом ложе.
Ногтевое ложе с боков и у основания ограничено кожньгми складками — ногтевыми валиками. Ногтевая пластинка имеет корень, тело и свободный край. Небольшая часть корня ногтя, выступающая из-под заднего валика в виде беловатого участка, называется луночкой ногтя. Боковые ногтевые валики и задний ногтевой валик покрыты роговым слоем (eponichium), переходящим постепенно в эпидермис ногтевого ложа.
Первые зачатки волос в коже плода появляются на II—III месяце эмбрионального развития в области бровей, а на IV—VI месяце происходит формирование зачатков волос по всему телу. Однако эти первичные волосы лишены мозгового вещества, атрофичны, слабо пигментированы и быстро выпадают. К моменту рождения ребенка вырастают вторичные, или детские, волосы. Волосяной покров в виде пушковых волос (lanugo) покрывает почти всю кожу ребенка, за исключением ладоней, подошв, боковых поверхностей пальцев, тыльной поверхности ногтевых фаланг, головки полового члена, внутренней поверхности крайней плоти, грудных сосков, клитора, малых половых губ и красной каймы губ.
Пушковые волосы в течение первого года жизни несколько раз выпадают и вновь вырастают. Помимо пушковых волос, у детей бывают длинные волосы в области волосистой части головы, короткие или щетинистые (брови, ресницы). В период полового созревания появляются волосы в области лобка, в подмышечных впадинах. У мальчиков наблюдается усиленный рост волос на лице. Свободная часть волоса, лежащая на коже, называется стержнем; часть волоса, скрытая в коже, является корнем. Расширенная часть корня — луковица — непосредственно п-римыкает к соединительнотканному образованию — сосочку, в котором проходят сосуды и нервные волокна.
Корень волоса, окруженный оболочками — наружным и внутренним корневыми влагалищами и соединительнотканной капсулой, называется волосяным фолликулом (рис. 2). Волосяной мешочек на поверхности кожи воронкообразно расширяется, образуя устье или воронку, к которой подходят выводные протоки сальных желез.
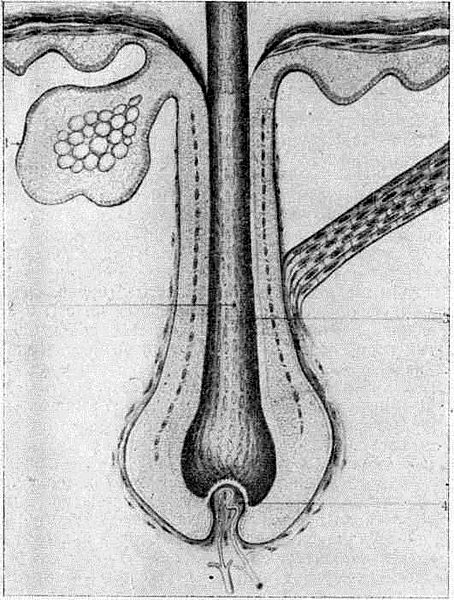
Рис. 2. Продольный разрез волосяного фолликула (схема). 3 — сальная железа; 2—мозговое вещество волоса; 3 — кутикула волоса; 4 — волосяной сосочек.
В волосе различают центральную часть — мозговое вещество — и наружный слой — корковое вещество. Оболочка волоса называется кутикулой. Мозговое вещество волоса определяется только в корне и‘в прикорневой части длинных волос. Пушковые и щетинистые волосы мозгового слоя не имеют. Волосы растут из матрицы — эпителиальных клеток луковицы волоса, расположенных в сосочке. Среди этих клеток находится значительное количество допа-положительных меланоцитов, из которых образуется пигмент волоса.
Рост волос происходит медленно. В течение суток длина волоса увеличивается на 0,3—0,5 мм, причем весной и летом волосы растут быстрее, чем зимой и осенью. У детей глубина залегания луковицы волоса и волосяных сосочков более поверхностная — в основном в дерме, а не в подкожножировой клетчатке, как это наблюдается у взрослых. Детские волосы отличаются от окончательных или терминальных волос взрослых большей гидрофильностью, эластичностью и содержанием значительного количества мягкого кератина. Вследствие различий в физиологических и биохимических свойствах волосы у детей чаще поражаются грибами.
Мышцы кожи у детей развиты слабо. Отчетливо выявляется непроизвольная, гладкая мышца, поднимающая волос— m. errector pili, вплетающаяся одним концом в соединительнотканную капсулу волосяного мешочка, несколько ниже впадения сальной железы, а другим концом заканчивающаяся в соединительной ткани дермы под сосочковым слоем. 'Особенно обильно снабжена пучками гладкомышечных волокон кожа мошонки, вокруг ануса, у грудных сосков и подмышечных впадин, но у детей они тонкие, разрыхленные, несколько атрофичны. Лишь к периоду полового созревания гладкомышечные волокна кожи хорошо сформированы. В коже лица вокруг рта и в области глаз расположены поперечнополосатые мышцы.
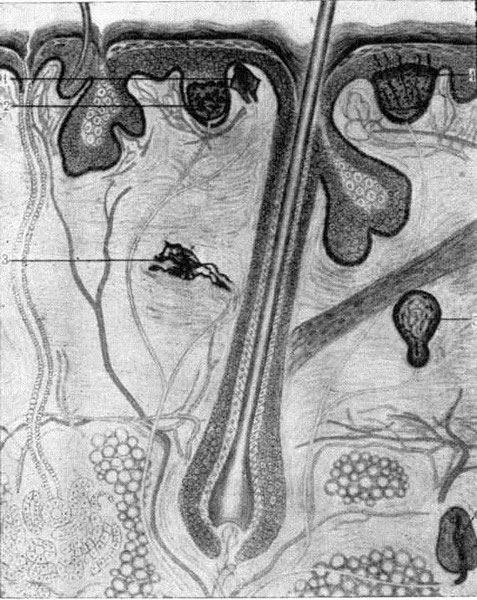
Рис. 3. Строение рецепторного аппарата кожи (схема). 1 - тельце Мейснера; 2 — осязательные клетки Меркеля; 3 — тельце Руффини; 4 — свободные нервные окончания; 5 — колба Краузе; 6 — тельце Фатер—Пачини.
Иннервация кожи. Нервы, расположенные в коже, сопровождают поверхностную и глубокую сосудистую сеть (рис. 3). Цереброспинальные нервы, ответвляясь от магистральных стволов, заложенных в подкожножировой клетчатке, проникают в толщу дермы и, ветвясь, отдают многочисленные веточки, иннервирующие сальные и потовые железы, волосяные фолликулы и сосуды. В нижнем отделе сосочкового слоя они образуют поверхностное нервное сплетение, от которого отходят нервные волокна в мальпигиев слой эпидермиса и в сосочки.
Вегетативные нервные окончания также идут в составе глубокого и поверхностного нервных сплетений, иннервируют сосуды и образуют нервную сеть вокруг потовых, сальных желез и волосяных фолликулов. Наряду с симпатическими и вегетативными нервными сплетениями в коже располагаются свободные нервные окончания и нервные рецепторы, воспринимающие отдельные виды чувствительности.
В мальпигиевом слое эпидермиса обнаруживаются тонкие нервные волокна, голые осевые цилиндры, лишенные миели- новой оболочки, воспринимающие чувство боли и зуда. Здесь же находятся осязательные диски Меркеля. В сосочках дермы располагаются осязательные тельца Мейснера. Особенно обильно снабжена осязательными тельцами, дисками и безмиелиновыми нервными волокнами кожа пальцев кистей, лица, области гениталий, заднего прохода и боковых поверхностей туловища. Чувство тепла воспринимается тельцами Руффини, расположенными в глубоких отделах сетчатого слоя дермы, а чувство холода — рецепторами, называемыми колбами Краузе, залегающими под сосочками дермы.
В гиподерме находятся рецепторы, воспринимающие чувство давления и называемые тельцами Фатер — Пачини. Тонкость эпидермиса и недоразвитость соединительнотканной стромы кожи детей обусловливают повышенную раздражимость нервных окончаний и специальных рецепторов, особенно у детей грудного и ясельного возраста. С ростом ребенка дифференцируются соединительнотканные клетки дермы, формируются коллагеновые и эластические волокна, уплотняется аморфное межуточное вещество и вследствие этого нервный аппарат кожи становится менее доступным для внешних раздражений. В этот период происходит созревание нервных клеток головного мозга, дифференциация функций вегетативной нервной системы, заметно усиливается регулирующее и координирующее влияние центральной нервной системы.
