В Советском Союзе благодаря улучшению санитарно-гигиенических норм, повышению культуры, материального благосостояния и санитарной грамотности населения, проведению медицинской службой профилактических мер, своевременному выявлению, изоляции и лечению больных чесотка не получила широкого распространения. Однако это заболевание полностью еще не ликвидировано. Возникают небольшие вспышки заболевания чесоткой, которые хотя и носят временный, преходящий характер, но все же треоуют настороженности со стороны как врачей, так и населения.
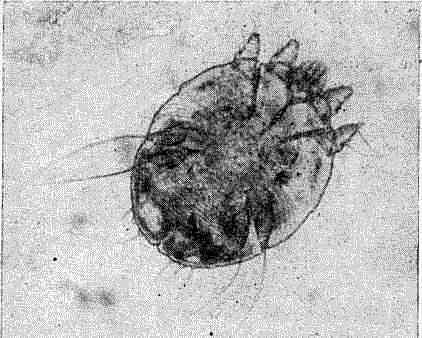
Рис. 15. Чесоточный клещ под микроскопом
Этиология и патогенез. Заболевание вызывается чесоточным клещом (Acarus scabiei или Sarcoptes hominis), видимым под микроскопом и напоминающим черепаху (рис. 15). Длина и ширина самки около U,75 мм, самец на 7з меньше. Заражение вызывают только самки, так как после оплодотворения самец погибает, а самка внедряется в поверхностный слой кожи, где прокладывает параллельно ее поверхности туннель — чесоточный ход, по ходу которого откладывает яйца. За 1,5—2 месяца жизни самка откладывает до 50 яиц, из которых через 3—4 дня вылупляются личинки чесоточного клеща. Вне кожи самка гибнет в течение нескольких дней.
Через 3—7 недель молодые клещи становятся половозрелыми.Заболевание встречается в любое время года, несколько чаще— в осенне-зимний период. Заражение чесоткой происходит при непосредственном общении с больным, при пользовании его постельным бельем, одеждой, игрушками и т. д. в условиях тесного бытового контакта. Предрасполагающими к заболеванию факторами являются скученность в помещении, вагонах, палатках и т. д.), редкое мытье в бане, несвоевременная смена белья и другие нарушения санитарно-гигиенических правил.
Инкубационный период при чесотке длится от 5—12 дней до 1 месяца и дольше. Первым признаком заболевания является выраженный зуд, обычно появляющийся в ночное время. Наряду с зудом в области луче-запястных суставов, межпальцевых складок, разгибательной поверхности предплечий, локтевых суставов (симптом Горчакова — Гарди), передних стенок подмышечных впадин, молочных желез, живота (особенно в области пупочного отверстия), ягодиц, межъягодичной складки, наружных половых органов—бедер и голеней появляются парные и рассеянные точечные узелково-пузырьковые высыпания, чесоточные ходы, следы от расчесов кожи. Маленькие пузырьки и узелки обычно появляются на месте проникновения самки в роговой слой кожи.
Затем содержимое пузырька ссыхается в корочку. По мере продвижения самки в толще рогового слоя соответственно ее продвижению на поверхности кожи образуется слегка возвышающийся узкий нитеобразный валик, который заканчивается на противоположном конце свежим пузырьком, где в данный момент находится клещ. В дальнейшем на месте этого валика появляется узенькая линейная корочка или царапина темного цвета. Это и есть так называемые чесоточные ходы. У детей чесотка сопровождается интенсивным зудом, беспокойством, нарушением сна. Проявления чесотки у детей чаще наблюдаются в локтевых сгибах, сгибательной поверхности предплечий, на голенях, спине, животе, груди, а у грудных детей — и на лице, ладонях, подошвах.
Присоединение гнойной инфекции приводит к развитию осложнения чесотки — гнойничкового заболевания кожи (пиодермии). В таких случаях чесотку распознать труднее.
Предрасполагают к возникновению пиодермии загрязнение кожи, расчесы, физическое и умственное переутомление, перегревание и охлаждение. Кроме того, гнойная инфекция заносится в кожу и с укусом клеща.
Другим осложнением чесотки является экзематизация, т. е. присоединение признаков, характерных для экземы: очень мелкие пузырьки, мокнутие, эритема с отечностью, мелкие ссадины и корочки, в дальнейшем развитие на отдельных участках утолщения кожи (инфильтрации). Развивается повышенная чувствительность кожи на различные, даже слабые, раздражители; в крови увеличивается количество эозинофилов, а иногда и моноцитов.
Причинами развития дерматитов и экзематизированных форм чесотки являются нерациональное лечение, непереносимость антипаразитарного противо- чесоточного лечения, а также сенсибилизирующее действие на кожу и весь организм самого клеща и продуктов его жизнедеятельности (слюны, экскрементов), постоянное механическое раздражение кожи (расчесы вследствие сильного зуда), невротические нарушения из-за зуда и связанной с ним бессонницы.
Диагноз. Для распознавания чесотки важно учитывать преимущественное расположение высыпаний (точечных пузырьков и узелков, чесоточных ходов, корочек и ссадин), ночной характер весьма выраженного зуда, появление зуда у других членов семьи.
В сомнительных случаях проводится лабораторное исследование с использованием микроскопа для обнаружения чесоточного клеща либо продуктов его жизнедеятельности (яйца, экскременты).
Лечение. У взрослых оно проводится 33—20% серной или вилькинсоновской мазью, а также по методу Демьяновича: вначале дважды втирают в каждый участок кожи в течение 5 минут (всего 25 минут) 60% раствор гипосульфита натрия, а затем 6% раствор концентрированной соляной кислоты (или 18% разбавленной). После этого больной надевает чистое белье, через сутки моется, а затем вновь повторяет ту же процедуру. Используется мыло К, а в последнее время 20—25% водно-мыльная эмульсия бензил-бензоата.
У детей чесотку лечат теми же средствами, но в меньших концентрациях. Серная мазь применяется 10%, мазь Виль- кинсона используется в равном разведении с цинковой пастой. Если же лечение проводится по способу Демьяновича, то концентрацию гипосульфита натрия уменьшают до 40%, а концентрированной соляной кислоты до 4% (или 12% разбавленной). Бензил-бензоат выписывают в следующей прописи:
- Rp. Benzil-benzoati 10,0
- Sapo viridis 1,5
- Aq. fontana 100,0
- MDS. Наружное
Водно-мыльную эмульсию 10% бензил-бензоата втирают по 5 минут в течение 2 дней последовательно во все очаги поражения. Во избежание явлений дерматита, а также закрепления зуда по механизму условного рефлекса, особенно у детей, склонных к экссудативному диатезу, рекомендуется с первых дней противочесоточного лечения назначать десенсибилизирующие, антигистаминные препараты — глюконат кальция, супрастин, диазолин и др.
Маленьким детям, легковозбудимым или при наличии у них значительных эрозивных участков, рекомендуется применять 10% бензил-бензоатную мазь на эмульсионной основе в течение 3 дней.
Важно наряду со строгим соблюдением правильной методики лечения одновременно производить тщательную дезин-
секцию, а также стирку с кипячением и проглаживанием одежды, белья, постельных принадлежностей. При отсутствии лечения нахождение больных в коллективах создает угрозу заражения окружающих. Чем дольше больной не получает лечения, тем чаше развиваются распространенные и осложненные формы и тем труднее заболевание излечивается. При чесотке, не осложненной гнойничковой инфекцией или экзе- матизацией, лечение продолжается не более 10 дней, при осложненной — не менее 3 недель.
Причинами неудач могут быть недостаточная интенсивность терапии, ограничение лечения лишь местами высыпаний, несвоевременные мытье и смена белья, отсутствие заключительной дезинсекции, недостаточный контроль за результатами лечения.
При осложнении чесотки пиодермией показаны антибиотики, сульфаниламиды, обтирание кожи 2% салициловым спиртом, смазывание анилиновыми красками, применение мазей (серно-дегтярной, борно-дегтярной, ртутной). Для лечения чесотки, осложненной аллергическим дерматитом, применяются противозудные (димедрол, супрастин), противовоспалительные и десенсибилизирующие (препараты кальция, кортикостероидные гормоны) средства. Наружно назначаются противовоспалительные средства (водно-цинковая взбалтываемая смесь со спиртом и глицерином, преднизолоновый крем).
После стихания воспалительных явлений на коже антипаразитарное противочесоточное лечение продолжают.
