Заболевания этой группы характеризуются патологическим изменением только в роговом слое (от греч. keros — рог, mycos — гриб), незначительной контагиозностью и отсутствием воспалительных изменений. К кератомикозам относятся отрубевидный лишай и эритразма, вызываемые гриба- ми-сапрофитами у лиц с повышенной потливостью, нарушением состава пота и измененной pH кожи.
Отрубевидный, или разноцветный, лишай (pityriasis versicolor)
Этиология и патогенез. Возбудитель — Micrsporum furfur — вызывает изменение окраски рогового слоя эпидермиса, располагаясь в нем. Гриб обнаруживается при микроскопировании чешуек, взятых с очага поражения в виде обрывков короткого толстого септированного, слегка изогнутого мицелия и гроздей из круглых двухконтурных спор. Чаще болеют ослабленные дети, страдающие сахарным диабетом, туберкулезом и другими хроническими заболеваниями, вегетоневрозом с повышенной потливостью в препубертатном и пубертатном периодах.
Клиника. Через 2—3 недели после контакта на коже шеи, верхней половины туловища появляются мелкие точечные желтовато-бурые пятна. Процесс начинается с устьев волосяных фолликулов. Пятна округлых очертаний, с четкими границами, постепенно увеличиваясь в размерах, ели ваются и образуют значительные участки поражения с микро- фестончатыми краями. Окраска пятен может быть разной: от бледно-розовой до буро-коричневой (поэтому болезнь и называется разноцветным лишаем).
Чаще встречаются больные с пятнами цвета кофе с молоком. Поверхность пятен слегка шероховатая из-за образующихся мелких отрубевидных чешуек. Шелушение отчетливо выявляется при поскабливании в виде глыбок растрескивающегося эпидермиса (симптом Бенье). Субъективные ощущения отсутствуют, лишь иногда бывает незначительный зуд. У детей отрубевидный лишай наблюдается редко — в дошкольном возрасте или у подростков в период полового созревания. Особенностью клинической картины этого заболевания у детей является более обширное распространение: на шее, груди, в подмышечных впадинах, на животе, спине, в области верхних и нижних конечностей (рис. 17). В последние годы отрубевидный лишай обнаруживается и на коже волосистой части головы без поражения волос.
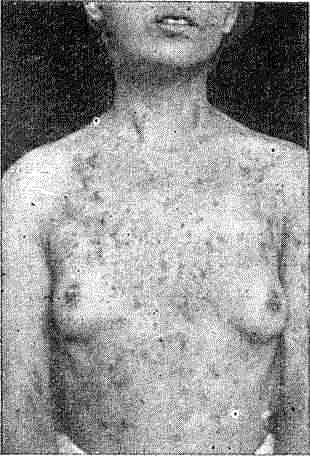
Рис. 17. Отрубевидный лишай
Диагноз. Легко устанавливается на основании характерного вида пятен и скрытого шелушения. Для диагностических целей смазывают кожу 5% настойкой йода, 1—2% раствором метиленовой сини или бриллиантовой зелени. Мицелий гриба,, располагаясь в рогивом слое, разрыхляет его, чем и обусловливает симптом скрытого шелушения и отчетливое окрашивание пятен при смазывании йодом илй анилиновыми красителями. Мицелий гриба флюоресцирует тускло-коричневым свечением в лучах люминесцентной лампы, оборудованной стеклом Вуда,, пропитанным солями никеля; через него и пропускаются ультрафиолетовые лучи.
В случаях распространенного процесса с локализацией очагов на волосистой части головы используется люминесцентная диагностика. Диагноз отрубевидного лишая легко подтверждается обнаружением элементов гриба при микроскопировании чешуек, обработанных 20—30% раствором едкой щелочи — КОН или NaOH.
Дифференциальная диагностика проводится на основании того, что розово окрашенные пятна отрубевидного лишая отличаются от элементов розового лишая и сифилитической розеолы отсутствием воспалительного расширения сосудов, поэтому они не исчезают при надавливании.
Кроме того, первичные эффлоресценции при розовом лишае располагаются по линиям расщепления или натяжения кожи Лангера, имеют ромбовидную или слегка удлиненную овальную форму и в центре своеобразно шелушатся наподобие папиросной бумаги («медальоны»). Вторичная, или ложная лейкодерма, называемая также achromia cutis postparasitaria и образующаяся после лечения отрубевидного лишая, дифференцируется с истинной сифилитической лейкодермой. Наличие сливных гипопигментированных пятен, их характерное расположение, отсутствие положительных серореакций исключает сифилитическое поражение.
Лечение. Проводится фунгицидными и отшелушивающими препаратами. Из многочисленных средств наиболее удобна жидкость Андриасяна (Urotropini 10,0, Glycerini 20,0, Sol. Acidi acetici 8% 70,0), не окрашивающая кожу и не обладающая раздражающим свойством. При распространенных формах назначается видоизмененное для детей лечение по методу Демьяновича: 40% раствор гипосульфита натрия и 4% раствор соляной кислоты. Перегревание детей, нерациональный гигиенический режим способствуют рецидивированию отрубевидного лишая. Для профилактики рецидивов назначаются водно-солевые обтирания с применением 2% борно-салицилового спирта.
Эритразма (erythrasma)
Этиология и патогенез. Заболевание вызывается бактерией — Corynebacterium minutissimum, выявляемой не только в очагах заболевания, но и на непораженной коже, а также у здоровых людей. Являясь сапрофитом и обладая небольшой вирулентностью, Corynebacterium minutissimum становится патогенной при наличии мацерации, трения, изменения pH пота в щелочную фазу и при снижении резистентности кератина кожи детей из-за недостаточности в организме серы и азота.
Клиника. Первичным проявлением заболевания является пятно, которое в свежих случаях имеет розовато-красноватый цвет, а при длительном существовании становится кирпичнокрасным или буро-красным. Поражается только роговой слой эпидермиса. Воспалительные явления отсутствуют. Увеличение пятен происходит за счет периферического роста и слияния. При этом образуются крупные участки с четкими округлыми фестончатыми или дугообразными очертаниями. Пятна покрыты нежными отрубевидными чешуйками.
По краю эффлоресиенций иногда виден слегка возвышающийся валик, а в центре процесс разрешается с побледнением или образованием буроватой пигментации. При ограниченных формах болезни субъективные ощущения отсутствуют, а при распространенном процессе отмечается зуд. Заболевание локализуется з крупных складках кожи — паховых, подмышечных, бедренных и под молочными железами. Эритразма чаще встречается у мужчин в пахово-бедренно-мошоночной области. У женщин проявления эритразмы чаще располагаются в подмышечных зпадинах, в складках под грудными железами, реже — в пахово-бедренных областях.
У детей эритразма наблюдается редко, особенно в грудном и ясельном возрасте. У подростков, помимо обычной локализации, заболевание нередко обнаруживается в межпальцевых складках стоп.
Диагноз. Устанавливается как на основании клинических симптомов, так и с помощью кораллово-красной или кирпично-красной флюоресценции очагов в свете люминесцентной лампы; она обусловлена водорастворимыми порфиринами, выделяемыми возбудителем болезни в процессе его жизнедеятельности.
Лечение. Оно затрудняется из-за устойчивости заболевания и частых обострений при пользовании фунгицидными и отшелушивающими средствами (3—5% салициловый спирт, нитрофунгин, микосептин, мази — ундецин, цинкундан, афунгил). В связи с высокой чувствительностью возбудителя к эритромицину в настоящее время наиболее эффективно лечение этим антибиотиком. При ограниченных формах назначается 5% эритромициновая мазь, при распространенном процессе — эритромицин внутрь по 1 г в сутки.
Профилактика. Рекомендуются частое мытье, протирания 2% борно-салициловым спиртом и применение кислых присыпок (Ac. salicylici, Ac. borici по 0,5, Talci veneti, Zinci oxydati по 15,0).
