Грибковые заболевания, поражающие гладкую кожу, ногти и волосы, называются трихомикозами (trichos — волос, myces — гриб). Среди них наиболее распространены у детей трихофития, микроспория и фавус. Частота этих заболеваний у детей объясняется недостаточной резистентностью и морфологической незрелостью кератина рогового слоя эпидермиса и волос.
Трихофития (trichophytia)
Трихофития может вызываться антропофильными грибами, паразитирующими у человека (Trichophyton violaceum, Trichophyton crateriforme). Она протекает с нерезко выраженными воспалительными изменениями кожи и называется поверхностной. Трихофития, обусловленная зоофильными грибами, паразитирующими у животных — мышей, крыс, телят, коров, лошадей (Trichophyton gypseum, Trichophyton faviforme), проявляется чаще бурной воспалительной реакцией с поражением кожи и подкожной клетчатки. Она называется инфильтративно-нагноительной, или глубокой.
Возбудители поверхностной трихофитии — грибы Trichophyton violaceum, Trichophyton crateriforme, поражая волосы, располагаются внутри вещества волоса и называются Trichophyton endothrix, а грибы, вызывающие инфильтративно-нагнои- тельную, или глубокую нагноительную трихофитию, находятся вокруг волоса и называются Trichophyton ectothrix. Последний в зависимости от размеров спор подразделяется на мелкоспоровую и крупноспоровую разновидности. Мелкоспоровая разновидность (Trichophyton ectothrix microides) паразитирует на домовых, полевых мышах и морских свинках. Крупноспоровая разновидность (Trichophyton ectothrix mega- sporon) паразитирует на крупных домашних животных (телята, коровы, лошади), от которых инфицируются преимущественно жители сельских местностей (рис. 22).
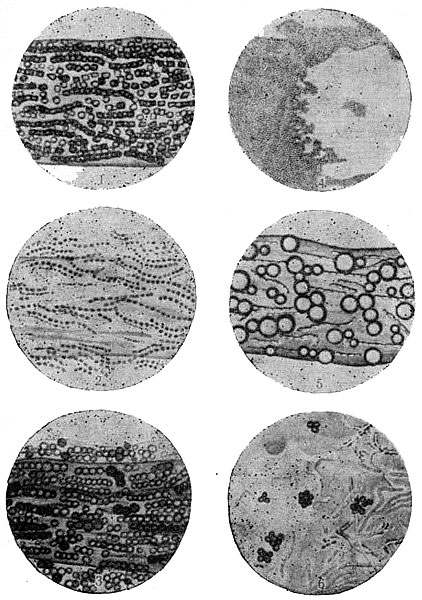
Рис. 22. Схема расположения элементов грибов в чешуйке и в волосе. 1 — трихофитон эндотрикс; 2 — трихофитон эктотрикс мелкоспоровый; 3 —трнхофитон эктотрикс крупноспоровый; 4 — микроспорон; 5 — ахорион Шонлейна; 6—элементы гриба в чешуйке
Заражение поверхностной трихофитией происходит при непосредственном контакте здоровых детей с больными или через предметы, которыми пользовались больные. В ряде случаев дети могут заражаться от матерей или бабушек, страдающих хронической трихофитией взрослых. Источниками заражения зоофильной трихофитией являются больные трихофитией животные.
Поверхностная трихофития (trichophytia superficialis). Проявляется поражением гладкой кожи, волосистой части головы, волос и ногтей. В области кожи лица, шеи, верхних и нижних конечностей, реже на закрытых участках туловища образуются красные пятна с правильно округлыми очертаниями и четкими границами. Периферическая часть пятен несколько отечна, приподнята, там имеются пузырьки, чешуйки и корочки. В центре пятна интенсивность воспаления менее значительна, а шелушение хорошо выражено. Пятна концентрически распространяются по периферии, сливаются. В результате образуются крупные участки с хорошо контурированными полицикличными валикообразными границами (рис. 23).
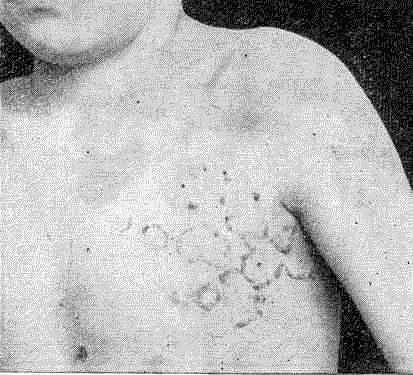
Рис. 23. Трихофития гладкой кожи
На волосистой части головы возникает единичный очаг или несколько участков с едва заметной гиперемией, размером с 2—3-копеечную монету, с умеренным шелушением и уплотнением, округлых или овальных очертаний. Эти участки сливаются в сплошное поражение. Пораженные волосы обламываются низко на расстоянии 1—2 мм или на границе с кожей в виде черных точек. Характерно наличие на участках поражения значительного количества непораженных волос, вследствие чего поверхностную трихофитию у детей при небрежном осмотре можно не заметить (рис. 24).
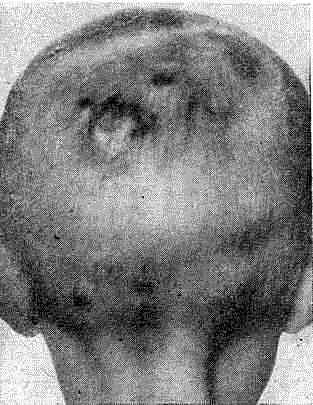
Рис. 24. Поверхностная трихофития волосистой части головы
Ногти вовлекаются в процесс у 2—3% больных и, как правило, на руках. Ногтевые пластинки поражаются со свободного края. Они утолщаются, деформируются, приобретают серовато-землистый цвет, становятся рыхлыми, крошатся.
При дисфункции половых желез и щитовидной железы, особенно у женщин, трихофития детского возраста переходит в хроническую трихофитию взрослых.
Хроническая трихофития взрослых. Характеризуется стертыми симптомами с едва заметными изменениями гладкой кожи, ногтей и волосистой части головы. На гладкой коже, чаще на ладонях, тыле кистей, ягодицах, раз- гибательной поверхности локтевых и коленных суставов наблюдаются застойно-ливидные бледно-розовые пятна с нечеткими контурами, неправильных очертаний, слегка шелушащиеся. Субъективные ощущения отсутствуют. На ладонях наряду с шелушением отмечается гиперкератоз.
На волосистой части головы видны небольшие бледно-красноватые очажки со слегка синюшным оттенком, с нерезкими границами и незначительным шелушением. Они быстро регрессируют, оставляя легкую рубцовую атрофию. В местах частой локализации этих изменений, в височных и затылочной областях, мож
но обнаружить единичные черные точки — остатки низко обломанных волос. Ногти при хроническом течении процесса поражаются у 1/3 больных, утолщаются, становятся серыми, бугристыми, изъеденными, ломкими, крошатся. Блестящая наружная пластинка ногтей разрушается. Свободный край ногтя отстает от ногтевого ложа (рис. 25).
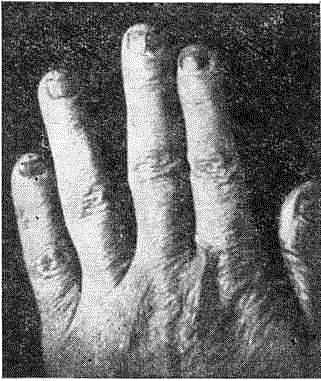
Рис. 25. Трихофития ногтей
Инфильтративно-нагноительная, или глубокая (фолликулярная) трихофития (trichophytia profunda). Зоофильные грибы (Trichophyton! gypse- um, Trichophyton faviforme), попадая на кожу человека, вызывают бурные воспалительные явления с образованием гноя и некротических масс. Поражается гладкая кожа, волосистая часть головы и лица. На гладкой коже образуются фолликулярные инфильтраты насыщенно-застойной красной окраски с массивными гнойными корками. На волосистой части головы возникают фолликулярные, глубокие абсцессы, покрытые отечной, ливидно-красной или красно-бурой кожей.
При надавливании на поверхность инфильтрата из вскрывшихся абсцессов вытекает в обильном количестве гной (рис. 26). По аналогии с медовыми сотами древнеримский врач Цельс назвал это заболевание «Kerion» (медовые соты). Вместе с гноем удаляются волосы. На месте поражения образуются втянутые рубцы, нередко спаянные с апоневрозом. Глубокая нагноительная трихофития области бороды и усов (sycosis parasitaria) у детей не наблюдается. Все разновидности глубокой трихофитии сопровождаются увеличением регионарных лимфатических узлов и значительной болезненностью. Нередко нарушается и общее состояние больных: появляется температура, головная боль, недомогание. У некоторых больных с аллергической реактивностью могут возникать высыпания (трихофитиды).
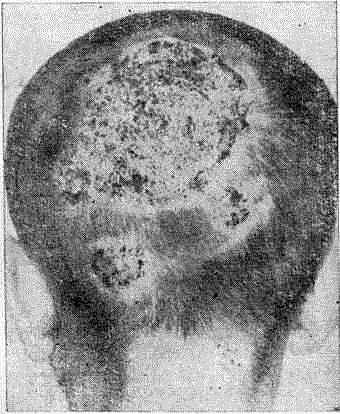
Рис. 26. Глубокая нагноительная трихофития волосистой части головы (kerion Celsi)
Нередко воспалительные явления выражены нерезко (инфильтративная форма).
Диагноз. Распознавание поверхностных и глубоких форм трихофитии несложно, за исключением хронической трихофитии взрослых, при которой скудность симптоматики и незначительность кли нических явлений затрудняют обнаружение очагов.
Дифференцировать поверхностную трихофитию гладкой кожи от микроспории гладкой кожи трудно, ибо при общности клинических явлений в обоих случаях в чешуйках эбнаруживается мицелий гриба. Микроскопия пораженных волос позволяет отдифференцировать заболевания. Так как лечение однотипное, практического значения точность диагностики в этом случае не имеет. Для научных и эпидемиологических целей проводится культуральное исследование. Поверхностная трихофития гладкой кожи у детей отличается от внешне похожих проявлений при розовом лишае, псориазе и себорейной экземе более правильными округлыми очертаниями, наличием периферического более гиперемирован- ного отечного валика с пузырьками и корочками, и мицелия гриба в чешуйках при бактериоскопии.
Поверхностную трихофитию волосистой части головы у детей следует дифференцировать прежде всего от микроспории и фавуса. Наличие низко обломанных волос, значительное количество сохранившихся здоровых волос в очагах, незначительные воспалительные явления, отсутствие склонности очагов к слиянию — все это отличает трихофитию от микроспории. Отсутствие скутул, амбарного запаха, а также длинных волос на голове, имеющих безжизненный тусклый
париковый вид, позволяет исключить фавус. Гнездное облысение отвергается в этих случаях ввиду наличия воспалительной реакции и обломков волос, пораженных спорами гриба.
Микроспория (microsporia)
Среди дерматомикозов у детей микроспория встречается наиболее часто. Это объясняется большой контагиозностью как зоофильного гриба — микроспорума пушистого (Micro- sporum lanosum), паразитирующего у кошек и реже у собак, так и антропофильного гриба — микроспорума ржавого (Microsporum ferrugineum), обитающего у человека. Инфицирование происходит чаще вследствие непосредственного контакта здоровых детей с больными животными или человеком, а также через предметы, загрязненные элементами грибов — спорами или мицелием. В последнее время установлена возможность заражения микроспорией от клинически здоровых' кошек, являющихся носителями гриба пушистого микроспорума.
Инкубационный период колеблется от 2—4 дней до 5—6 недель. При микроспории поражается волосистая часть головы и гладкая кожа. Поражение ногтей грибами микроспории представляет собой весьма редкое явление и рассматривается как казуистика. Очапи микроспории волосистой части головы не- сколйко отличаются по внешнему виду в зависимости от вида гриба.
Микроспория, вызванная пушистым микроспорумом, характеризуется наличием единичных крупных очагов округлых или овальных очертаний с хорошо контурированными границами и значительной воспалительной реакцией. На поверхности пораженных участков, имеющих насыщенный застойно-красный цвет, видны скопления в большем или меньшем количестве серых, асбестовидных чешуек. Все волосы обломаны на уровне 5—8 мм, а вокруг обломков волос отчетливо заметны муфточки или «футляры».
При зоофильной микроспории наблюдается более острое течение с формированием в очагах пустул, гнойных корок. Инфильтрат очагов становится более глубоким, и пораженные участки заметно возвышаются над уровнем кожи (рис. 27). Нагноительная, или глубокая, форма микроспории (типа kerion) иногда сопровождается лихорадочным состоянием и недомоганием, увеличением регионарных лимфатических узлов, аллергическими высыпаниями (микроспориды).
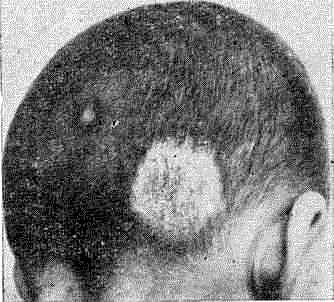
Рис. 27. Микроспория волосистой части головы («кошачья»)
При поражении гладкой кожи, вызванном пушистым микроопорумом, наблюдаются эритематозно-шелушащиеся очажки с округлыми 'или овальными очертаниями, располагающиеся чаще на открытых частях тела. Края их четкие, слегка возвышенные, с отдельными везикулами или серозными корочками и чешуйками. При множественном поражении элементы сливаются и возникают крупные участки с полициклическими очертаниями. Поражение пушковых волос и фолликулов обусловливает образование на очагах гладкой кожи перифоллику- лярных узелковых элементов.
Микроспория волосистой части головы, вызванная антропофильным грибом, проявляется множественными очажками неправильных очертаний, с нечеткими границами, с наклонностью к слиянию и расположению в краевых зонах, в местах- перехода волосистой части головы в гладкую кожу. Кожа пораженных участков воспалена, но менее интенсивно, чем при зоофильной форме. Окраска застойно-розовая, шелушение умеренное. Волосы обламываются не все и на различных уровнях, но вокруг обломков видны чехлы. Вокруг очагов можно видеть отсевы, образовавшиеся вследствие аутоинокуляции (рис. 28).
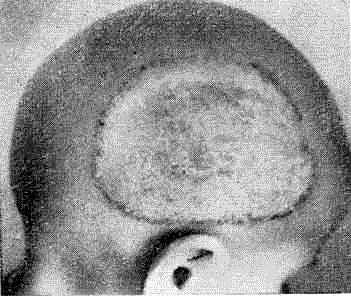
Рис. 28. Микроспория волосистой части головы (ржавая»)
При внедрении антропофильного гриба в гладкую кожу образуются округлые эритематозно-шелушащиеся элементы с четкими границами, несколько возвышающимися по периферии, и бледным центром, покрытым небольшим количеством чешуек. В результате повторной инокуляции в центре вновь возникает эритематозное пятно с хорошо контурированной периферической зоной. Таким образом образуются вписанные друг в друга кольца (форма «ирис») (рис. 29).
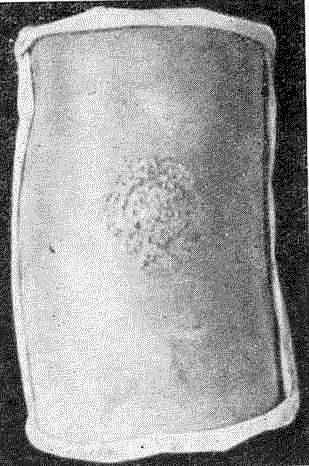
Рис. 29. Микроспория гладкой кожи
Диагноз. Участки поражения микроспории легко диагностируются как по характерным клиническим симптомам, так и по способности гриба и пораженных им волос флюоресцировать в лучах Вуда фосфоресцирующим зеленовато-желтым или серебристо-зеленым (изумрудным) свечением. Диагноз подтверждается наличием элементов грибов: проводится микроскопическая и, главное, культуральная диагностика. Дифференциальный диагноз с поверхностной трихофитией у детей основывается на наличии высоко обломанных волос, выраженности воспалительной реакции и обильном асбестовидном шелушении.
При бактериоскопии обломков волос, взятых у больных поверхностной трихофитией, видны пораженные волосы с крупными спорами, располагающимися цепочками внутри волоса, тогда как при микроспории споры располагаются вокруг волоса; они мелкие и рассеяны беспорядочно в виде гроздевидной мозаики.
Фавус (favus)
Этиология и патогенез. Фавус, или парша, вызывается антропофильным грибом Achorion schonleinii, который может располагаться или внутри, или вокруг волоса. Течение фавуса хроническое. Инкубационный период 2—3 недели. Болезнь малоконтагиозна. Заболевают преимущественно гипотрофичные, ослабленные дети, страдающие желудочно-кишечными, эндокринными расстройствами и перенесшие различные инфекции. Большое значение имеет также плохой уход, несоблюдение элементарных правил гигиены. Источником заражения являются больные или белье, одежда, предметы, которыми пользовался больной. Чаще всего у детей поражается волосистая часть головы, значительно реже — гладкая кожа и ногти. В Советском Союзе фавус как массовое заболевание ликвидирован.
Клиника. В зависимости от характера поражения выделяют типичную скутулярную форму фавуса и атипичные формы — импетигинозную и сквамозную, или питириоидную.
При скутулярной форме болезни на волосистой части головы и на гладкой коже имеются слегка гиперемированные пятна, на которых располагаются желтовато-серые круглые образования — скутулы (фавозные щитки) с центральным западением, представляющие чистую культуру гриба. Длинные волосы становятся тусклыми, безжизненными, ломкими, напоминая волосы старых париков. Процесс медленно прогрессирует, распространяясь по периферии, а в центре воспалительные явления исчезают, скутулы отпадают и на их месте образуется рубцовая атрофия (рис. 30).
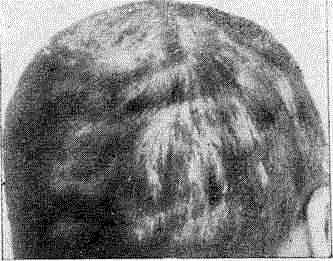
Рис. 30. Фавус волосистой части головы
Импетигинозная разновидность фавуса проявляется возникновением вместо скутул фолликулярных пустул, подсыхающих с образованием желто-медовых корок, похожих на вульгарное импетиго. Сквамозная, или питириоидная, разновидность фавуса характеризуется наличием застойно-гиперемированных участков кожи с обильным мелкопластинчатым шелушением. Как импетигинозная, так и сквамозная разновидности парши разрешаются с образованием рубцовой атрофии.
Гладкая кожа, как травило, вовлекается в процесс вторично и лишь изредка возможно ее изолированное поражение. Клиническая симптоматика типичной скутулярной формы определяется наличием скутул, которые возникают на отечно-гиперемированных участках кожи. При атипичных разновидностях болезни имеются эритематозночшелушащиеся очаги с нечеткими границами, склонные к периферическому росту и слиянию (сквамозная форма), или появляются поверхностные фолликулярные пустулы, напоминающие остиофолликулиты (импетигинозная форма).
Поражение гладкой кожи разрешается бесследно без рубцовой атрофии. Ногти утолщаются, приобретают желтовато-серый цвет. Свободный край ногтевых пластинок приподнимается. Поверхность ногтевых пластинок становится бугристой, изъеденной, крошится.
Диагноз. При типичных формах фавуса диагноз основывается на обнаружении скутул и характерном виде пораженных волос. Во время люминесцентного исследования волосы, пораженные ахорионом, светятся серебристо-серым цветом. Дифференциальный диагноз сложен при атипичных формах болезни. Себорейная экзема отличается от сквамозной формы фавуса яркой окраской очагов, значительной их отечностью и наличием серозных корок. При импетиго вульгарном и остиофолликулитах очаги окружены островоспалительным отечным венчиком.
Эти заболевания не имеют хронического течения. Обнаружение элементов гриба в патологическом материале подтверждает грибковую этиологию процесса. Для решения вопроса о видовой принадлежности гриба, если необходимо отдифференцировать сходные по клинической картине поражения гладкой кожи при поверхностной трихофитии, микроспории и атипичной сквамозной форме фавуса, применяют культуральную диагностику.
Лечение трихомикозов
Лечение всех проявлений трихомикозов проводится по единым схемам с учетом локализации болезни и возраста детей.
При изолированном поражении гладкой кожи применяется наружное лечение 2—5% настойкой йода утром и серносалициловой мазью (с содержанием 10% серы и 3% салициловой кислоты или 10% серно-дегтярной мазью) вечером.
При множественных поражениях гладкой кожи или при наличии единичных очагов, но с вовлечением в процесс пушковых волос, назначается внутрь противогрибковый антибиотик — гризеофульвин-форте по схеме с одновременной отслойкой эпидермиса отслаивающей мазью Ариевича (Ac. sali- cylici 12,0, Ac. lactici 6,0, Vaselini 82,0). Для детей до 5 лет салициловая и молочная кислоты применяются в половинной концентрации, с последующим смазыванием 2% настойкой йода и серно-салициловой мазью.
Трихомикозы на волосистой части головы подвергаются обязательному лечению гризео- фульвином, если нет противопоказаний. Противопоказаниями к назначению гризеофульвина являются: заболевания крови, печени, почек, порфириновая болезнь, злокачественные заболевания. Следует воздержаться от применения гризеофульвина или назначать его в меньших дозах при выраженной лейкопении, нарушениях мозгового кровообращения, метроррагиях, после инсульта, а также кормящим матерям. Гризеофульвин выпускается в обычном виде в таблетках по 0,25 г и в высокодисперсной форме — гризеофульвин-форте в таблетках по 0,125 г. Гризеофульвин-форте менее токсичен и лучше всасывается в кишечнике, он хорошо проникает в кровь и ткани и адсорбируется кератином рогового слоя эпидермиса, волос и ногтей.
В волосах антибиотик откладывается только на расстоянии 2—3 мм от гладкой кожи, поэтому волосы необходимо обривать, чтобы удалить жизнеспособные споры, не подвергшиеся действию антибиотика. Препарат назначают в .суточной дозе из расчета 21—22 мг на 1 кг веса. Суточную дозу вводят в 3 приема во время еды. Для лучшей всасываемости в кишечнике гризеофульвин запивают чайной ложкой растительного масла или рыбьего жира. Одновременно назначают наружную терапию: смазывание 2% настойкой йода утром и 10% серной и 3% салициловой мазью или сернодегтярной (серы 10%, дегтя 3%) мазью вечером. Один раз в неделю волосы сбривают и моют голову горячей водой с мылом. Мыть голову можно 2—3 раза в неделю. Отслойку проводят один раз в 2 недели.
Гризеофульвин-форте назначают ежедневно до первых двух отрицательных анализов на гриб, затем гризеофульвин- форте принимают через день, а после стойкого исчезновения грибов в анализах, проводимых каждые 2—3 дня, с 3-кратным отрицательным результатом антибиотик назначают2 раза в неделю в течение 2 недель. Препарат переносится хорошо и вызывает побочные явления в меньшей степени, чем обычный гризеофульвин. У детей чаще, чем у взрослых, возникают аллергические явления в виде мелкоузелковых, пятнистых и уртикарных высыпаний.
Если элементы скудные и зуд незначительный, антибиотик не отменяют. Назначают десенсибилизирующие и антигистаминные препараты: глюконат кальция, диазолин, еупрастин и др. При обильных аллергических эффлоресценциях, выраженном зуде гризеофульвин временно отменяют и проводят десенсибилизирующее лечение с использованием кортикостероидных кремов и мазей (0,5% преднизолоновая, гидрокортизоновая, синалар и др.) наружно.
После исчезновения аллергических сыпей гризеофульвин назначают снова, но в первые дни в половинной дозе. Если аллергические элементы появляются вновь, лечение гризеофульвином прекращают. У некоторых детей в процессе терапии гризеофульвином отмечаются головная боль, боли в сердце, в животе, тошнота, рвота, жидкий стул, изменения крови: лейкопения или лейкоцитоз, эозинофилия, лимфопения. В таких случаях лечение временно отменяют на 2—3 дня. Затем гризеофульвин назначают вновь, и обычно он хорошо переносится.
При упорном повторении побочных явлений гризеофульвин отменяют совсем. Введение гризеофуль- вина у некоторых больных снижает неспецифический иммуногенез, вызывает нарушение порфиринового обмена, а также обмена витаминов группы В с появлением симптомов гиповитаминоза. Поэтому наряду с гризеофульвином необходимо назначать поливитамины комплекса В на протяжении всего курса. При наличии противопоказаний к гризеофульвино- терапии сначала проводят эпиляцию волос 4% эпилиновым пластырем. Перед наложением пластырной массы волосы сбривают и эпилиновый пластырь накладывают тонким слоем преимущественно на очаги микоза. Детям до 6 лет пластырь накладывают однократно сроком на 15—18 дней, а детям старшего возраста и взрослым — дважды со сменой повязки через 8—10 дней.
У детей легко возбудимых, астени- зированных эпиляцию пластырем проводят по прерывистой методике. До 6 лет пластырную массу накладывают на 3 суток, а затем после 7-дневного перерыва еще на 7—10 дней. Детям старше 6 лет и взрослым эпилиновый пластырь накладывают на 1 неделю, а после 7-дневного перерыва —на срок от 10 до 14 дней. Волосы выпадают приблизительно через 3 недели. В период облысения до отрастания волос проводят днем смазывание 2% настойкой йода, а вечером — втирание серно-салициловой мази (серы 10%, салициловой кислоты 2—3%).
Побочные явления (конъюнктивит, блефарит, акнеподобные и фолликулярные высыпания на лице, фолликулярный гиперкератоз на волосистой части головы, головная боль, беспокойный сон и ночные страхи) бывают редко и, как правило, слабо выражены. При их возникновении пластырную массу снимают, назначают обильное питье, аскорбиновую кислоту, витамин Вь антигистаминные препараты. Пластырную массу дозируют в зависимости от веса больного по методу Ариевича и Тюфилиной.
|
Вес тела в кг |
Доза пластыря в г|| Вес тела в кг |
Доза пластыря |
|
10—11 |
2—2,5 19—25 |
5,0 |
|
. 12—13 |
3—3,5 26—30 |
5,5 |
|
14—15 |
3,5—4,0 31—35 |
6,0 |
|
16—'17 |
4,0 36—40 |
7—8 |
|
18 |
4,5 |
Противопоказания к назначению эпилинового пластыря: болезни печени, почек, нервной системы. Детям эпилиновый пластырь применяется только в условиях стационара.
При отсутствии гризеофульвина и эпилинового пластыря, если нет противопоказаний к рентгеновскому облучению, детям старше 3 лет назначают рентгеновскую эпиляцию по четырехпольной системе или дробными дозами по методу Ариевича и Беззаботнова. После выпадения волос и (если необходимо) дополнительной ручной эпиляции проводят йодно-мазевое лечение так же, как после удаления волос с помощью эпилинового пластыря.
Детям, больным микроспорией волосистой части головы, при наличии противопоказаний к применению гризеофульвина, эпилинового пластыря и рентгеновского облучения назначают дийодолеин (Iodi 37,5, Kalii iodati 25,0, Ac. oleinici 350,0, Spiriti aethylici 96° 87,5). Ежедневное двукратное смазывание с периодической отслойкой, еженедельной стрижкой и мытьем головые в течение 17г—2 месяцев дает хороший результат.
Для лечения онихомикозов используют методику Ариевича и Вихревой с применением различных кератолитических пластырей: 20% уреапласта, 10% трихлоруксуеного и 50% салицилового. После размягчения и удаления ногтевых пластинок на ногтевое ложе накладывают повторно и последовательно фунгицидные пластыри (5% феноловый, 5% бетанаф- толовый, 7,5% йодный, 5% тимоловый и 20% пирогалловый) с последующим назначением внутрь гризеофульвина-форте в указанных выше дозировках с учетом веса детей в течение 2 недель ежедневно и на протяжении 8 недель 2 раза в неделю.
Для объективной оценки излеченности процесса проводят троекратное повторное исследование с 7—10-дневным промежутком тотчас после прекращения лечения, а затем в течение 2-го и 3-го месяцев. Детский коллектив разрешается посещать после трех отрицательных анализов с условием ношения шапочки на голове и после проведения дома заключительной дезинфекции.
Лечение глубокой трихофитии волосистой части головы и гладкой кожи заключается в применении влажно-высыхаю- щих повязок в период бурного нарастания воспалительных явлений. С этой целью используют примочки: Aq. Goulardi, 2% раствор борной кислоты, раствор риванола 0,1%, раствор фурацилина 1 : 5000, 10% раствор ихтиола. После ликвидации острого воспаления назначают серно-дегтярную мазь (10%) или мазь Вилькинсона. Глубокая трихофития обладает склонностью к самоизлечению. Назначение активных рассасывающих средств в период нарастания воспалительных явлений может вызвать возникновение вторичных аллергических элементов — трихофитидов.
Профилактика трихомикозов
Профилактика трихомикозов включает мероприятия по борьбе с грибковыми заболеваниями не только среди городского населения, но и среди жителей сельских местностей. Огромное внимание в нашей стране уделяется обследованию детских контингентов, а также выявлению источников и контактов у больных грибковыми заболеваниями. Проведение санитарного контроля в детских учреждениях, в парикмахерских, выявление и лечение больных домашних животных (собаки, кошки, коровы, лошади, телята), уничтожение бездомных собак и кошек, борьба с полевыми и домашними мышами, носителями Trichophyton ectothrix microides — все это способствует резкому снижению трихомикозов среди детей и взрослых.
Для дальнейшей успешной профилактики трихомикозов необходима активная санитарно-просветительная работа не только среди больных детей и их родственников, но и в детских коллективах — школах, детских домах, интернатах. Важно координировать лечебно-профилактическую работу врачей-дерматологов и педиатров с деятельностью санитарно-эпидемиологических станций и ветеринарных учреждений.
