В группу глубоких микозов объединяют грибковые заболевания, поражающие не только кожу и слизистые оболочки, но и отдельные системы организма (дыхательную, пищеварительную, нервную, эндокринную). Глубокие микозы могут протекать в виде септикогаиемии. Они отличаются продолжительным течением и плохо поддаются лечению. У детей, особенно в грудном возрасте, встречаются редко. Описаны единичные случаи в младшем школьном возрасте и у подростков. В нашей стране наблюдается в основном актиномикоз, бластомикоз, споротрихоз и хромомикоз.
Актиномикоз
Этиология и патогенез. Актиномикоз — хроническое инфекционное заболевание, вызываемое грибами из рода Actinomyces. Они широко распространены в природе и сапрофитируют на растениях. Актиномицеты попадают в организм воздушно-пылевым путем через рот, дыхательные пути и слизистую оболочку кишечника. Возможно внедрение их в кожу и слизистые при травматических повреждениях, связанных с попаданием в рану земли, пыли, частей растений. Так как актиномицеты сапрофитируют и в организме человека (в полости рта, в кишечнике) возможно заражение и путем аутоинокуляции.
Развитию патологического процесса в таких случаях способствует ослабление иммунологических свойств организма, а также активизация патогенности и вирулентности грибов. Длительность инкубационного периода точно неизвестна. По Г. О. Сутееву, он варьирует от 1 до 3 недель. П. Н. Кашкин полагает, что иногда процесс развивается очень медленно и патологические изменения возникают спустя 2—3 года после травмы. Контагиозность актиномикоза ничтожная. Достоверных данных о заражении здорового от больного контактным путем нет. Мужчины болеют в 2 раза чаще, чем женщины.
Различают первичный актиномикоз кожи и слизистых оболочек, обусловленный непосредственным внедрением грибов, и вторичный, возникающий при метастатическом распространении процесса из внутренних органов или по соприкосновению (per continuitatem) с пораженными лимфатическими узлами или костями. Кожные поражения подразделяются на гуммозно-узловатую, язвенную и бугорково-пустулезную формы.
Наиболее часто у подростков и младших детей наблюдаются гуммозные инфильтраты. Первичный элемент — узел застойно-бурой или темно-красной окраски, полушаровидной формы, деревянисто-плотной консистенции. В центре узла появляется несколько свищевых отверстий, из которых выделяется жидкий гной с плотными желтоватыми включениями (друзами). Узлы склонны к слиянию и образуют диффузные уплотненные участки с валикообразными возвышениями (рис. 31). Узлы могут изъязвляться.
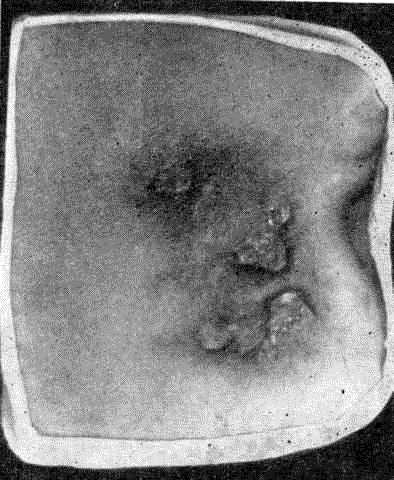
Рис. 31. Актиномикоз
Язвенная форма болезни встречается редко. Узлы становятся менее плотными, поэтому края язв мягкие, подрытые, рыхлые. Дно язв покрыто значительным гнойным отделяемым с включением друз, на нем имеются вегетации и некротические отторгающиеся массы. Язвы рубцуются, образуя мостикообразные, неровные рубцы, спаянные с подлежащими тканями.
Бугорково-пустулезная форма болезни отличается образованием менее глубоких инфильтративных элементов — бугорков, которые быстро некротизируются и изъязвляются. Отмечается значительное количество характерного гнойного отделяемого из язв или свищей. Бугорки, так же как и гуммы, сливаются, вследствие чего -формируются сплошные ин- фильтративные очаги своеобразной деревянистой плотности. Локализация процесса бывает различной, но чаще отмечается поражение в подчелюстной, подключичной, подмышечной областях. Кроме того, могут быть поражены слизистые оболочки рта, гениталий, носоглотки.
Диагноз. Основывается на характерной плотности инфильтратов, образовании свищей и язв. Подтверждается при бактериоскопическом и культуральном обнаружении элементов гриба. Актиномицеты неприхотливы и легко растут на всех питательных средах с кислотностью pH около 6,8. Ценное вспомогательное значение для диагностики имеют кожно-аллергические и серологические реакции с актинолизатом.
Лечение. Основным и наиболее эффектиным средством терапии является актинолизат, представляющий собой фильтрат из культур патогенных аэробных актиномицетов. Впервые актинолизат был применен в качестве диагностического и лечебного средства в 1936 г. Г. О. Сутеевым и Д. И. Лениным. Препарат вводится внутрикожно или внутримышечно по 20—25 инъекций на курс с перерывами между курсами в 1 — 11/2 месяца.
Начальная доза 0,05—0,1 мл, постепенно ее увеличивают на 0,1—0,2 мл. Интервалы между инъекциями зависят от местной, общей и очаговой реакции; обычно они варьируют от 2—3 до 4—5 дней. Существенной поддержкой специфической иммунотерапии являются антибиотики широкого спектра действия — эритромицин, стрептомицин, террамицин и др., а также йодистые препараты. В тяжелых случаях актиномикоза используется аутогемотерапия и переливание донорской крови.
Дифференциальный диагноз проводится с хронической пиодермией, колликвативным туберкулезом, гуммозными и бугорковыми сифилидами (см. соответствующие разделы).
Прогноз. При своевременно поставленном диагнозе и рациональном лечении прогноз заболевания вполне благоприятен.
Профилактика. Меры профилактики при актиноми- козе не разработаны. Рекомендуется регулярная санация полости рта и проведение обычных гигиенических мероприятий.
Глубокий бластомикоз
Этиология и патогенез. Это хроническое инфекционное, неконтагиозное заболевание, вызываемое грибами рода Blastomyces dermatitidis и Cryptococcus neoformans (torula histolytica и др.). Грибы сапрофитируют в природе на растениях, овощах и фруктах, а также в организме человека. Факультативная патогенность грибов обусловливает возникновение поражения при определенных условиях. Патогенетическими факторами в этих случаях являются различные нарушения обмена (особенно углеводного), травма слизистых оболочек, а также широкое применение с лечебной целью антибиотиков и кортикостероидных гормонов. Выделяют два типа глубокого бластомикоза: европейский, описанный Буссе и Бушке в 1894 г., и американский, описанный в том же году Джилкрайстом.
Европейский бластомикоз характеризуется появлением глубоких инфильтративных буровато-ливидных узлов размером с грецкий орех, сливающихся и образующих массивные инфильтраты, проникающие до подлежащих тканей. Узлы некротизируются, вскрываются и возникают глубокие язвы кратерообразной формы с подрытыми плотными краями и вялым гранулирующим дном. На дне язв находится значительное количество серозного или серозно-геморрагического отделяемого, содержащего дрожжевые клетки, частично фагоцитированные клеточными элементами.
Течение болезни хроническое. Узлы склонны к прорастанию в подлежащие ткани и к метастазированию во внутренние органы.
Американский тип глубокого бластомикоза отличается более поверхностными поражениями и полиморфизмом. Первичными элементами могут быть пятна, узелки, бугорки и пустулы. Обычно на застойно-гиперемированной, инфильтра- тавной коже возникают узелки, пустулы и бугорки размером от булавочной головки до горошины, сливающиеся и некротизирующиеся с образованием язв. Язвы плоские, поверхностные, с рыхлыми сочными краями и сосочковидным дном с серозно-геморрагическим отделяемым. Вегетации на дне язв мягкие, кровоточат, покрыты гнойно-серозными и геморрагическими корками. Очаги локализуются в основном на открытых участках кожи.
Диагноз. Глубокий бластомикоз диагностируется на основании гистологического обнаружения в очагах элементов гриба. Кожные тесты и серологические реакции имеют второстепенное значение.
Диагноз бластомикоза может считаться бесспорным лишь в том случае, если при типичной клинической картине выделена культура гриба и гистологически доказано его присутствие в ткани, а также по мере возможности получены положительные аллергические кожные тесты, реакции агглютинации и связывания комплемента. При глубоком бластомикозе типа Буссе — Бушке наблюдается лихорадочное состояние, боли в костях и мышцах. У детей это заболевание чаще, чем у взрослых, сопровождается поражением внутренних органов, септикопиемией и приводит к смертельному исходу.
Дифференциальный диагноз проводится с бородавчатым туберкулезом, хронической вегетирующей пиодермией, бородавчатой формой споротрихоза и сифилитической гуммой.
Бородавчатый туберкулез редко локализуется на лице. В отличие от американского бластомикоза, не дает множественных очагов, особенно в начальной стадии, а также характеризуется более выраженной плотностью вегетаций с характерной темно-лиловой каймой по периферии поражения. В гистологической картине бородавчатого туберкулеза отсутствуют бластомицеты.
Хроническую вегетирующую пиодермию трудно отличить от глубоких микозов. Диагностике помогает пробное лечение препаратами йода, которые обостряют течение пиодермиче- ского процесса, и обнаружение в ткани гистологического среза элементов гриба. Сифилитическая гумма характеризуется глубиной инфильтрата, плотностью краев и дна язвы, наличием гуммозного стержня, склонностью к самопроизвольному рубцеванию, а у части больных и положительной реакцией Вассермана.
Пробное лечение при подозрении на гуммозный сифилид проводится только бисмоверолом или пентабисмолом. При дифференциальной диагностике со споротрихозом учитывается характерная для него множественность очагов поражения, частое расположение по ходу лимфатических сосудов, меньшая склонность к рубцеванию и преимущественная локализация на верхних конечностях с образованием мелких, неправильной формы рубцов, имеющих зубчатые и пигментированные края.
Гистопатология. Для обеих разновидностей бластомикоза характерно наличие значительных пролиферативных изменений, которые могут давать картину неспецифического воспаления, а иногда протекают по типу инфекционной гранулемы с наличием эпителиоидноподобных, лимфоидных и гигантских клеток. В эпидермисе и дерме возникают некротические изменения, и среди массы распавшихся клеток видны дрожжевые споры.
Лечение. Особенно сложно лечение у детей, так как новый фунгистатический препарат амфотерицин Б трудно переносится ими и оказывает токсическое действие. В первые дни лечения детям до 5 лет амфотерицин Б назначают внутривенно в 300—500 мл 5% раствора декстрозы по 1—2 мг на вливание капельно в течение 5—6 часов. Затем количество препарата увеличивают до 20—30 мг с учетом возраста детей. Вливания производятся ч§рез 2—3—4 дня в зависимости от реакции. На курс назначается от 20 до 30 вливаний. Используются и антибиотики широкого спектра действия, сульфаниламидные препараты для устранения вторичной инфекции, а также аутогемотерапия, гемотерапия, поливитамины.
Заболевание характеризуется хроническим, торпидным течением и может протекать годами без активных проявлений во внутренних органах.
Споротрихоз
Этиология и патогенез. Это глубокий микоз, вызываемый грибами из рода Sporotrichum (Sporotrichum Beurmannii, Schenckii, Gougerotii, Jeanselmei и др.). Споротрихоз нередко начинается в детском возрасте, особенно у жителей сельских местностей, так как споротрихоны паразитируют в почве, на растениях, овощах, фруктах. Возможно заражение и от животных. Инкубационный период длится от 3—4 недель до 5—6 месяцев. Грибы факультативно патогенны, и заболевание возникает при наличии соответствующих условий. К ним относится повреждение кожи, изменение общего состояния и повышенная вирулентность возбудителя.
Клиника. Возможны локализованные и распространенные (диссеминированные) формы. Первичный элемент — бугорок размером от просяного зерна до вишни, застойнокрасного или буро-красного цвета, плотноватой консистенции. Он быстро увеличивается в размерах, уплотняется, спаивается с подлежащими тканями и нагнаивается в центре. Образующаяся язва обычно имеет неправильную форму, неровные, плотные, подрытые края и кровоточащее дно, покрытое некротическим распадом.
Поражение малоболезненно и окружено по периферии по ходу лимфатических сосудов шнуровидными уплотнениями и узелками. Первичное поражение (споротрихозный шанкр) чаще всего локализуется на верхних и нижних конечностях, но иногда и на коже туловища, лица, в области гениталий. При генерализованной форме бугорки или узлы располагаются рассеянно в значительном количестве на коже туловища, конечностей, лица, а также на слизистых оболочках. Они могут возникать как вследствие дяссеминации процесса из первичного споротри- хозного шанкра, так и гематогенно.
Глубокие инфильтраты спаиваются с подлежащими тканями, в процесс вовлекаются кости, сухожилия и образуются длительно не заживающие язвы со свищевыми ходами, вегетирующими разрастаниями. Процесс сопровождается повышением температуры, недомоганием, болями в мышцах, суставах, астенизацией, поражением внутренних органов. Более легкая форма диссеминированного споротрихоза называется акнеиформной, или эйидермальной. В этих случаях процесс более поверхностный и полиморфный. Наряду с карликовыми бугорками возникают узелки, поверхностные и глубокие пустулы (фолликулярные— типа акне) и везикулы. Локализуется эта форма заболевания чаще на лице, задней части шеи, на груди, верхних и нижних конечностях, на слизистых оболочках.
Диагноз. Он весьма прост при наличии споротрихозного шанкра, когда из вторичных узлов, расположенных по ходу лимфатических сосудов, легко высевается культура, а при микроскопическом исследовании гноя или некротически измененной ткани обнаруживаются элементы гриба. В трудных случаях для подтверждения диагноза производят прививки патологического субстрата белым крысам.
С помощью гистологического исследования можно обнаружить проявления как специфической, так и неспецифической гранулемы. Гистологически в глубоких инфильтративных узлах чаще имеются три слоя: центральный некротический, промежуточный — клеточный, состоящий из эпителиоидных, лимфоидных и гигантских клеток, и периферический. Периферический слой состоит в основном из неспецифических инфильтративных клеток — лимфоцитов, фибробластов и плазматических. Элементы гриба в гистологических срезах обнаруживаются редко.
Дифференциальный диагноз при глубоких диссеминированных формах следует проводить с бородавчатым туберкулезом кожи, скрофулодермой, язвенно-вегетирующей пиодермией, другими глубокими микозами и лейшманиозом (см. соответствующие разделы).
Лечение. Так же как и при бластомлкозе, специфическим средством является амфотерицин Б, но его назначают преимущественно при диссеминированных формах. Локализованная лимфатическая форма кожно-подкожного споротрихоза требует лечения йодистыми препаратами в течение длительного времени. Детям назначается 10% раствор йодистого калия или йодистого натрия по 1 чайной, десертной или столовой ложке 3—4—5—6 раз в день после еды в зависимости от возраста. Наружно используется 50% мазь с йодистым калием, нитрофунгин, 1—5% мазь с амфотерицином Б, примочки с жидкостью Люголя или Кастеллани.
Прогноз благоприятный. В отличие от бластомикоза легкие и другие внутренние органы поражаются при споротрихозе редко.
Хромомикоз
Этиология и патогенез. Глубокий микоз, вызываемый грибами из рода Hormodendron, Philaphora и др., характеризуется хроническим течением. Так же как и возбудители других глубоких микозов, грибы паразитируют в почве, на растениях и проникают в кожу на месте травмы. Болеют в основном жители сельских местностей. Инкубационный период в среднем равен 1—1/2 месяцам, но может удлиняться до 1 года. Грибы обладают факультативной патогенностью.
Клиника. Первичный элемент — бугорок или узел плотно-эластической консистенции, неправильной округлой формы, склонные к периферическому росту и слиянию с образованием опухолевидных очагов. Окраска элементов буровато-красная или коричневато-лиловая, местами с зеленоватым или ливидным оттенком. В местах изъязвления образуются папилломатозные разрастания, покрытые массивными геморрагическими и серозно-гнойными корками. Участки поражения располагаются преимущественно на конечностях, в области кистей, стоп, голеней.
Диагноз. Возможен только при культуральном и микроскопическом обнаружении возбудителя. Дифференциальный диагноз проводится в основном с бородавчатым туберкулезом, вегетирующей язвенной пиодермией и другими глубокими микозами. Облегчает дифференциальную диагностику биопсия. Гистологически для хромомикоза характерно наличие в шиловидном слое эпидермиса микроабсцессов, в которых обнаруживаются элементы гриба в виде «сферических телец».
Лечение. Рекомендуется комплексная терапия с одновременным введением внутрь йодистых препаратов, витамина D2 от 30 000 до 100 000 ЕД через день на протяжении 2—3 месяцев с перерывами в 1—IV2 месяца. Местно — обкалывание 1 раз в неделю амфотерицином Б в количестве 2—3 мг, растворенных в 5 мл 2% новокаина. На курс 10—15 инъекций. На местах поражения образуются стойкие рубцы.
Прогноз благоприятный. Заболевание не склонно к системному диссеминированному распространению. Случаи метастазирования очень редки.
