В группу пузырчатых заболеваний принято объединять болезни кожи не столько по морфологическому признаку, т. е. проявляющиеся пузырьковыми и пузырными элементами, сколько по этиологическому и патогенетическому механизмам. Руководствуясь этим принципом, издавна к пузырчатым дерматозам относят пузырчатку со всеми ее разновидностями и герпетиформный дерматоз Дюринга. Этиология пузырчатки и дерматоза Дюринга до сих пор неизвестна. Из существующих концепций (инфекционная, вирусная, неврогенная, обменная, эндокринная, ферментативная и токсическая) ни одна не получила всеобщего признания.
Рис. 59. Куриный эмбрион, зараженный содержимым пузырей больных пузырчаткой
Инфекционная теория возникновения пузырчатки базируется на данных Липшютца (1909), Радели (1931) и А. И. Картамышева (1947), обнаруживших различные микроорганизмы или следы их пребывания в клетках в виде отдельных включений. Повторные многолетние работы других исследователей не подтвердили эти данные.
В последние годы особенно энергично разрабатывается теория вирусной этиологии пузырчатки. Выявлена положительная реакция связывания комплемента на холоду с антигенами, приготовленными из содержимого пузырей и сывороток больных пузырчаткой и дерматозом Дюринга. Содержимым пузырей удалось заразить белых мышей и кроликов, которые погибали при явлениях резкого истощения и с развитием перед смертью параличей. С помощью электронного микроскопа изучено тонкое строение клеток пузырчатки и в них обнаружены вирусоподобные образования.
Произведено заражение куриных эмбрионов материалом от больных пузырчаткой (рис. 59). Используемый метод культуры тканей также выявил цитопатогенное действие сыворотки крови и содержимого пузырей больных пузырчаткой и дерматозом Дюринга, что, по-видимому, обусловлено наличием вирусного фактора. Глубокие дегенеративные изменения в структуре клеток подтверждают мнение о возможной вирусной природе пузырчатки и дерматоза Дюринга и явились основанием для дальнейших вирусологических исследований у больных пузырчатыми дерматозами.
Неврогенная теория возникновения пузырчатки поддерживалась многими известными дерматологами. П. В. Никольский не только констатировал факты развития болезни после психических аффектов и резких эмоциональных переживаний, но и обнаруживал у больных, умерших от пузырчатки, значительные дегенеративные изменения в клетках спинного, продолговатого мозга и в спинномозговых ганглиях. На основании указанных данных П. В. Никольский трактовал пузырчатку как особое трофическое заболевание кожи, обусловленное перерождением нервных клеток. Этиологическая роль паренхиматозных нервных поражений оспаривается, так как не доказана первичность их возникновения.
Обменная теория возникла в результате того, что ряд авторов выявили задержку натрия и хлоридов в крови и тканях (в коже, печени, мозге) с одновременным снижением их экскреции в моче у больных пузырчаткой, особенно в период развития или обострения болезни. Обнаруженные изменения были настолько постоянными и четкими, что исследователи придавали им диагностическое и прогностическое значение. (А. И. Картамышев). Тем не менее позднее было обнаружено, что лишь у 2/з больных имеются эти явления. В свете последних сведений об интимной взаимозависимости обмена хлоридов и натрия с минералокортикоидной функцией коры надпочечников стало ясно, что более существенное значение в возникновении пузырчатки могут иметь эндокринные нарушения и особенно угнетение функции коры надпочечников.
Эндокринная концепция этиологии пузырчатки обосновывалась вначале клиническими наблюдениями. Гебра отметил появление пузырчатки в период беременности и исчезновение ее после родов. В дальнейшем П. В. Кожевников наблюдал плюригландулярные дисфункции у больных пузырчаткой и пришел к выводу, что они имеют существенное значение в развитии акантолиза. Успешное применение кортикостероидных гормонов в лечении больных пузырчаткой побудило многих дерматологов обратить внимание на функциональную активность коры надпочечников. Было убедительно доказано резкое снижение выделения 17-оксикортикостероидов в моче и крови больных пузырчаткой.
Концентрация 17-оксикортикостероидов в крови и степень снижения их экскреции с мочой варьировали в зависимости от тяжести и распространенности процесса, что свидетельствовало об угнетении глюко- кортикоидной активности коры надпочечников. Задержка натрия и хлоридов в тканях и крови больных пузырчаткой подтверждает значительную недостаточность минералокортикоидной функции коры надпочечников. Эти данные соответствуют результатам аутопсии, когда у больных пузырчаткой, не леченных стероидными гормонами, констатировалась атрофия коры надпочечников.
А. Т. Акопян с сотр. (1958) наблюдал появление пузырной сыпи у обезьян-шимпанзе после прививки содержимого пузырей от больных пузырчаткой. При вскрытии у подопытного животного не было обнаружено никаких изменений внутренних органов, кроме атрофии коры надпочечников. Весьма вероятно, что скоро будет установлена вирусная этиология болезни. В то же время значение вирусной инфекции, видимо, не может быть абсолютным. Она приобретает патогенность при наличии определенных патогенетических факторов, к которым относятся эндокринные и нервные расстройства, нарушения обмена.
Ферментативная теория выдвинута в 50-е годы текущего века, когда экспериментально были получены явления акан- толиза при воздействии на кожу различными протеолитическими ферментами. Обнаружены изменения активности и состава энзимных систем в пузырной жидкости. Предполагается, что они возникают вследствие токсического метаболизма, совершающегося в организме больных пузырчаткой.
Теория токсического возникновения пемфигуса основывается на описании цитотоксического влияния сыворотки и содержимого пузырей больных пузырчаткой. Серьезных доказательств первичности этих изменений не имеется.
Так как у части больных герпетиформным дерматозом Дюринга, особенно при тяжелом его течении, наблюдается акантолизис и летальный исход, возникло предположение, что дерматоз Дюринга может трансформироваться в пузырчатку. Ряд дерматологов (А. И. Картамышев и др.) считают герпетиформный дерматоз и пузырчатку единым заболеванием. Вопрос о тождестве или различии этих двух заболеваний не разрешен и по настоящее время. По-видимому, это различные заболевания, но в ряде случаев, особенно у пожилых людей, страдающих крупнопузырчатой разновидностью герпетиформного дерматоза Дюринга, возможен его переход, трансформация в вульгарную пузырчатку.
Пузырчатка
Это хронически рецидивирующий дерматоз, характеризующийся злокачественным, торпидным течением. Различают три клинические формы — вульгарную, листовидную и вегетирующую пузырчатку. Заболевание встречается редко и в основном у взрослых, чаще между 40 и 60 годами. У детей пузырчатка — чрезвычайно редкий дерматоз, как правило, наблюдается после 5-летнего возраста. Отдельные случаи пузырчатки описаны у детей от 2 до 12 лет.
Клиника. Пузыри размером от горошины до грецкого ореха возникают внезапно на неизмененной коже или слизистой оболочке рта. Зуд и другие субъективные ощущения отсутствуют. Локализация пузырей разнообразная — кожа туловища, лицо, верхние и нижние конечности, слизистая рта и гениталий. Пузыри быстро вскрываются и образуют вялые, плохо эпителизирующиеся эрозии (рис. 60).
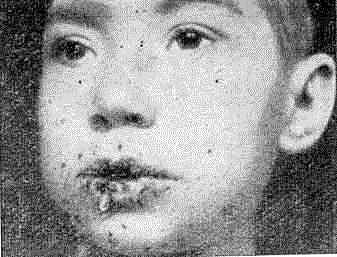
Рис. 60. Вульгарная пузырчатка
При доброкачественной вульгарной пузырчатке общее состояние почти не изменяется, и под влиянием рационального лечения быстро наступает ремиссия. Злокачественная разновидность вульгарной пузырчатки у детей, как правило, не наблюдается. При ней отмечается астенизация, потеря веса, быстрое присоединение вторичной инфекции. Высыпания на коже нередко сопровождаются септической лихорадкой, осложнениями со стороны почек, сердца, легких, эозинофилией, задержкой в тканях хлоридов, натрия и потерей белка. Общее истощение организма, интеркуррентные заболевания приводят к смерти.
При трении видимо здоровой кожи или при потягивании за покрышку пузыря происходит отслоение верхних слоев эпидермиса (симптом Никольского). Этот симптом можно наблюдать, и не вскрывая пузырей. Осторожно нажимая на покрышку пузыря, можно видеть, как жидкость легко отслаивает прилегающие видимо здоровые участки.эпидермиса и размеры пузыря на глазах увеличиваются. Если рядом располагаются два пузыря, они сливаются. Такой способ подтверждения наличия акантолизиса называется симптомом Асбо — Ганзена.
Гистология. В очагах поражения эпидермиса, в мальпигиевом слое образуется полость — пузырь (рис. 61), наполненный бесструктурной мелкозернистой субстанцией с клетками инфильтрата. По периферии пузыря в клетках мальпигиева слоя отмечается исчезновение отростков или недостаточно четкое их выявление. Дерма резко отечна и в ней располагаются клетки инфильтрата, состоящего из лейкоцитов, эозинофилов, лимфоцитов, фибробластов и плазматических клеток.

Рис. 61. Патогистологические изменения у больных пузырчаткой (внутриэпидермальный пузырь)
Вегетирующая пузырчатка. Первичный элемент — вялый пузырь, возникающий на видимо здоровой коже. При вскрытии пузырей на эрозированной, покрытой сероватым налетом поверхности появляются папилломатозные, вегетирующие разрастания. Элементы располагаются преимущественно в складках (подмышечных, паховых, за ушными раковинами) и проявляют наклонность к слиянию. При локализации у анального отверстия и вульвы вегетации приобретают фунгоидный, кондиломатозный характер с гнойно-некротическим распадом (рис. 62).
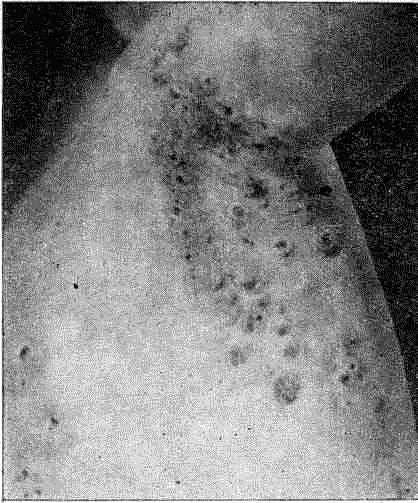
Рис. 62. Вегетирующая пузырчатка
Листовидная пузырчатка. По сравнению с другими разновидностями вульгарной пузырчатки наиболее часто встречается у детей. Внезапно появившиеся дряблые пузыри на эритематозной коже не вскрываются и спадаются, ссыхаясь в корки. Под ними образуются полости новых спавшихся пузырей. Возникают наслоения, пропитанные серозно-гнойным отделяемым и напоминающие слоеное тесто. Наряду с ними на эритематозной коже могут образовываться мокнущие, длительно не заживающие эрозии от быстро вскрывающихся пузырей.
Процесс прогрессирует, распространяясь по периферии, и часто протекает в виде эритродермии, поражая волосистую часть головы и ногти (рис. 63). Симптом Никольского резко выражен. Субъективно отмечаются зуд, жжение, болезненность. В детском возрасте пузырчатка отличается тяжелым течением и худшим, чем у взрослых, прогнозом. При нерациональном лечении могут присоединяться явления мышечной атрофии, ригидность суставов, онихогрифоз, изъязвления на ладонях и подошвах.
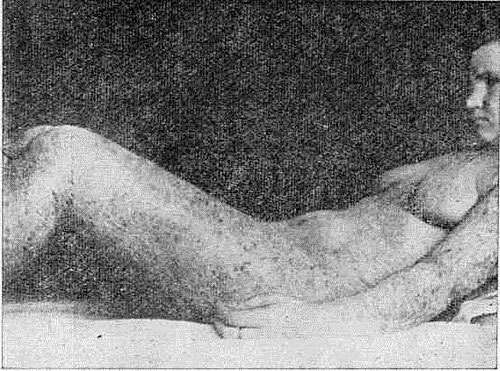
Рис. 63. Листовидная пузырчатка
Диагноз. Диагноз пузырчатки подтверждается симптомом Никольского (во всех его разновидностях) и наличием акантолитических клеток в мазках-отпечатках. Акантолити ческие клетки меньше нормальных эпидермальных клеток, богаты протоплазмой и содержат одно или несколько ядер Ядра клеток резко увеличены, имеют полициклические очертания, а вокруг отмечается зона просветления. Ядра окруже ны базофильной протоплазмой, более густой и интенсивно ок рашивающейся по периферии у оболочки клетки. Некоторые из акантолитических клеток приобретают большие размеры, содержат 3—4 ядра и называются «чудовищными» клетками (рис. 64).
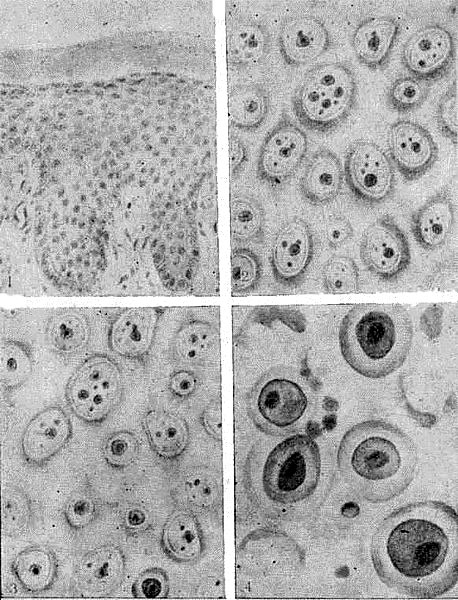
Рис. 64. Акантолизис и акантолитические клетки (схема). 1 — нормальный эпидермис; 2 —шиповидные клетки; 3 — акантолизис; 4 — акантолитические клетки
Дифференциальная диагностика проводится с герпетиформным дерматозом Дюринга, экссудативной многоформной эритемой и буллезным врожденным эпидермолизом (см дерматоз Дюринга).
Лечение. С введением в арсенал терапевтических средств глюкокортикоидных гормонов изменился прогноз болезни, так как ни одно из ранее существовавших средств и методов лечения не только не оказывало достаточного терапевтического действия, но обычно не вызывало даже сколько- нибудь длительной ремиссии. Ввиду более тяжелого течения заболевания и худшего прогноза при вульгарной пузырчатке в детском возрасте особое значение приобретает возможно ранний диагноз пузырчатки у детей и в связи с этим раннее начало лечения кортикостероидами.
Назначаются кортикостероидные гормоны индивидуализированно, с тщательным вытитровыванием как максимальной лечебной дозы, так и минимальной, поддерживающей. Обычно начальные суточные дозы преднизолона для детей от 5 до 15 лет не превышают 10—20 мг, триамцинолона — 5—10 мг и дексаметазона — 2—3 мг. Детям иногда назначают дополнительно АКТГ для стимуляции коры надпочечников (по 10—20 единиц в сутки). При отсутствии терапевтического эффекта дозы кортикостероидов постепенно повышают до получения необходимого терапевтического результата, а затем постепенно снижают.
Гормональное лечение необходимо сочетать с введением препаратов кальция, калия, анаболических гормонов (нераболетта, неробол, дианобол), средств, повышающих фагоцитоз (метилурацил, пентоксил), а также с поливитаминами (особенно рибофлавин, пантотеновая и фолиевая кислоты). Хорошо использовать новый препарат сентон, сочетающий преднизолон с калием, кальцием, витаминами и метиландростендиолом. Больным пузырчаткой показаны препараты печени (гепавит, гепарин), аутогемотерапия, введение гамма-глобулина, нативной плазмы и плазмозаменителей (неокомпенсан, гемодоз).
Назначается диета с ограничением углеводов, поваренной соли, но с дополнением белков и витаминов. В случае присоединения инфекции применяются антибиотики широкого спектра действия — эритромицин, олететрин, рондомицин и др. Наружно — нежные дезинфицирующие средства: жидкость Кастеллани, антоциан, 1—2% раствор пиоктанина, метиленовой сини, кортикостероидные кремы с антибиотиками и без них (оксикорт, локакортен, дермозолон, геокортон, синалар и др.).
Герпетиформный дерматоз Дюринга
Заболевание, описанное впервые в 1884 г. Дюрингом, характеризуется хроническим рецидивирующим течением и полиморфизмом высыпаний. У детей встречается реже.
Клиника. На эритематозных отечных очагах кожи появляются герпетиформно сгруппированные пузырьки, пузыри и папуло-везикулы. По периферии таких участков часто наблюдается возникновение волдырей. Появлению сыпи нередко предшествует или сопутствует изменение самочувствия. Особенно часто эти явления наблюдаются у детей. Температура повышается от 37,5 до 40°. Одновременно отмечаются головные боли, недомогание, бессонница, диспепсические расстройства. Состояние обострения болезни может продолжаться в течение нескольких недель, причем на одних очагах сыпь разрешается, а на других — появляется новая. Но все же обычно через 2—3 недели, а при рациональном лечении и раньше наступает ремиссия, и тогда общее состояние детей значительно улучшается.
Выделяют две клинические разновидности болезни: 1) крупнопузырную, характеризующуюся образованием на отечнб- гиперемированной коже больших напряженных прозрачных пузырей размером от вишни до грецкого ореха, располагающихся преимущественно на туловище и бедрах (рис. 65), и 2) мелкопузырную форму, при которой на ярко покрасневшей коже появляются герпетиформно сгруппированные пузырьки и папуло-везикулезные элементы с просяное зерно или горошину (рис. 66).
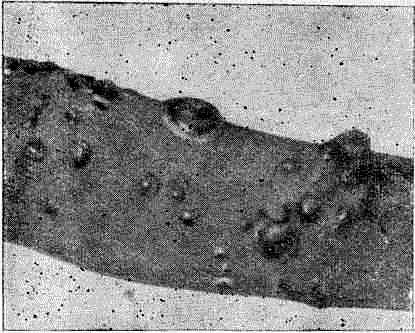
Рис. 65. Герпетиформный дерматоз Дюринга (крупнопузырная форма)
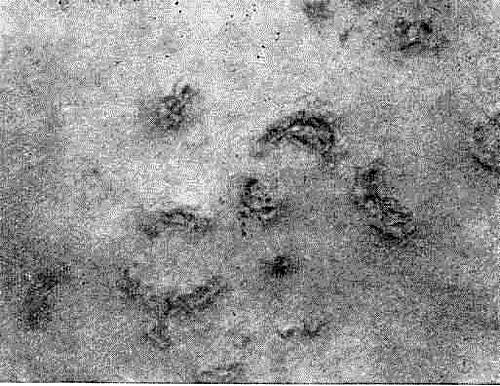
Рис. 66. ГерпетиФормный дерматоз Дюринга (мелкопузырная форма)
При этой форме элементы сыпи чаще локализуются на лице, верхних и нижних конечностях, а также в складках — паховых, подмышечных. Сыпь обычно симметрично расположена и сопровождается сильным зудом, жжением и болезненностью. Выраженный истинный полиморфизм сочетается со вторичным, ложным или эволютив- ным вследствие наличия экскориаций, эрозий, корок, чешуек и образования пигментаций на месте исчезнувших высыпаний. Слизистые оболочки у детей поражаются довольно часто. На волосистой части головы высыпания отсутствуют. Симптом Никольского отрицательный. В содержимом пузырей и в крови отмечается эозинофилия.
Больным герпетиформным дерматозом свойственна повышенная чувствительность к йоду. В ответ на прием 1 чайной или десертной ложки 3—5% йодистого калия или натрия или на месте нанесения 50% мази с йодистым калием через 24— 48 часов возникают новые высыпания. Эти тесты не рекомендуется проводить в период прогрессирования процесса или обострения болезни. Однако некоторые авторы не смогли констатировать наличие эозинофилии и чувствительности к йоду у значительного числа детей, несмотря на активные проявления болезни. Поэтому ряд дерматологов считают, что эозино- филия и повышенная чувствительность к йоду могут относиться -к вероятным, но не безусловным признакам дерматоза Дюринга.
Гистология. Отмечаются явления острого воспаления в эпидермисе и сосочковом слое дермы с образованием лод- эпидермальных пузырей. В дерме — значительный клеточный инфильтрат с преобладанием эозинофилов.
Диагноз. Диагностика заболевания базируется на клинической симптоматике (полиморфизм высыпаний, герпети- формность расположения элементов), наличии эозинофилии в крови и содержимом пузырей, на положительной пробе к йодистым препаратам (если имеет место повышенная чувствительность к йоду).
Дифференциальная диагностика проводится с многоформной экссудативной эритемой, вульгарной пузырчаткой, врожденным буллезным эпидермолйзом и буллезным пемфигои- дом. В этих случаях большое значение имеют морфология высыпных элементов и дополнительные исследования. Многоформная экссудативная эритема характеризуется наличием продромального периода. Болезнь возникает весной или осенью после простуды, охлаждения, перенесенного гриппа, катаральных явлений.
На фоне недомогания, протекающего с температурой, болями в суставах, мышцах, костях, -появляются высыпания, локализующиеся в основном на разгибательных поверхностях кистей, предплечий, голеней, бедер. Отдельные элементы сыпи могут располагаться на лице и туловище. Очень часто поражается слизистая оболочка рта, гениталий, красная кайма губ. Элементы сыпи отличаются своеобразием. Это островоспалительные отечные яркие пятна или папулы, на фоне которых образуются пузыри и пузырьки. Вскоре центральная часть пятен и папул бледнеет, приобретает ливидный оттенок, пузыри и пузырьки спадаются, ссыхаются в корку и образуются характерные ирисовидные элементы. Зуд отсутствует.
Вульгарная пузырчатка представляет тяжелое заболевание, при котором отсутствует полиморфизм. Пузыри возникают на фоне нормальной кожи. Наличие акантолитических клеток и положительный симптом Никольского позволяют убедительно дифференцировать эти два дерматоза.
Врожденный буллезный эпидермолиз начинается в раннем детстве, часто даже в грудном возрасте. Пузыри возникают на видимо здоровой коже, преимущественно на местах, подверженных травматизации — коже кистей, коленей, пяток. Может поражаться слизистая оболочка рта. Заболевание моно- морфное. При дистрофической форме образуются рубцы.
Буллезный пемфигоид преимущественно выявляется у лиц пожилого возраста и очень редко у детей. Элементы сыпи часто располагаются на сгибательных поверхностях конечностей и в области пупка. Отличается от дерматоза Дюринга отсутствием полиморфизма и склонности к группировке. От пузырчатки дифференцируется на основании наличия зуда, тенденции к самоизлечению, а также отсутствия симптома Никольского и акантолитических клеток.
Лечение. Дерматоз Дюринга у многих больных хорошо излечивается сульфонами (ДДС, сульфетроны, авлосуль- фон). Ряд дерматологов считают, что склонность заболевания быстро переходить в состояние ремиссии под влиянием суль- фонов может быть использована с диагностической целью. ДДС или авлосульфон назначают циклами в дозировках от 0,005 до 0,025 г 2 раза в день с учетом возраста ребенка по 5 дней с 2—3-дневным перерывом (5—6 циклов на курс лечения).
Лечебное действие оказывают также сульфаниламидные препараты. В тяжелых случаях рекомендуются кортикостероидные гормоны или АКТГ (внутримышечно по 10—20 единиц АКТГ-цинк-фосфата) ежедневно в течение 3—4 недель. Сульфоны и другие средства лечения желательно назначать в комплексе с параа минобензойной кислотой, витамином А, препаратами железа и кальция. Местное лечение — симптоматическое. Часто дают хороший терапевтический эффект мази с кортикостероидными гормонами, особенно с их фтор- производными (синалар, локакортен, ультралан, дермозолон).
Прогноз благоприятный. Дерматоз Дюринга у детей может протекать с рецидивами, но имеет тенденцию к излечению в юношеском возрасте. Поэтому рациональный режим жизни, учебы, питания ребенка и проведение поддерживающего лечения имеют решающее значение.
