Заболевание встречается преимущественно у детей старшего возраста и подростков. До 2 лет наблюдается очень редко. У детей в раннем возрасте оно составляет 0,25% всей кожной заболеваемости. По имеющимся данным, на розовый лишай приходится 3,5% всей кожной заболеваемости у детей старшего возраста.
Этиология. Причина возникновения розового лишая Кибера неизвестна. В последнее время заболевание относят к инфекционно-аллергическим. Предполагается при этом роль вирусной инфекции, о чем свидетельствуют такие факты, как сезонность заболевания — появление высыпаний главным образом в весенний и осенний период, связь с охлаждением, цикличность течения, нередко изменение общего состояния ребенка, повышение температуры. При этом отмечается аллергическая реактивность: появление свежих высыпаний после механического раздражения кожи, особенно после мытья горячей водой с применением мочалки; очень часто у детей возникают явления экзацербации (обострение процесса) и экзематизации.
Клиника. На коже туловища (спина, живот, боковые и передняя части груди) по линиям натяжения кожи Лангера появляются овальные пятна розового и красноватого цвета различной величины (рис. 68). Часть из них более крупные — «материнская бляшка», остальные меньших размеров, в среднем с 2—3 копеечную монету. Постепенно центральная часть пятнистых высыпаний приобретает желтоватый оттенок (а периферическая остается розовато-красноватой) и покрывается мелкими беловато-сероватыми чешуйками, напоминая сморщенную папиросную бумагу. Такие высыпания называют по их внешнему сходству «медальонами».
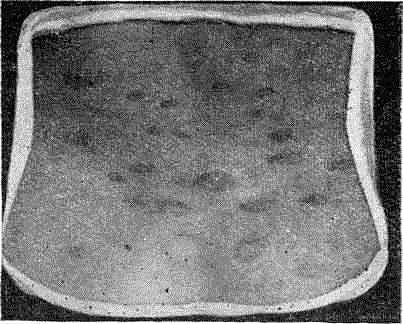
Рис. 68. Розовый лишай
У детей часто поражается кожа туловища, реже лица и волосистой части головы, где пятна розового цвета покрыты обильным количеством мелкопластинчатых чешуек. Волосы в пределах этих пятен остаются без изменений. Диагноз в таких случаях основывается на отрицательном микологическом исследовании, на наличии типичной сыпи (так называемые медальоны, материнские бляшки, располагающиеся по линиям Лангера) в области туловища. Высыпания на коже волосистой части головы исчезают одновременно с сыпью на других участках кожи.
Высыпания у детей более обильные, сочные, экссудативные. Чаще, чем у взрослых, процесс обостряется экзематиза- цией. Встречаются атипичные формы с уртикоподобной или фолликулярной реакцией, интенсивным зудом. У детей нередко наблюдается везикулезная форма заболевания. Высыпания пузырьков, реже пузырей, сопровождаются субфебрильной температурой, общим недомоганием. Появление пузырей при этом заболевании в детском возрасте обусловлено теми анатомическими и физиологическими особенностями организма и кожи детей (тонкость, нежность, обилие сосудов, повышенная ранимость, лабильность реакций — состояние реактивности организма и т. д.), которые отражены в соответствующем разделе учебника. При везикулезной форме заболевания нередко возникает экзематизадия, особенно выраженная в крупных складках: пахово-бедренных, подмышечных впадин, локтевых сгибов.
Тенденция к диффузному процессу ведет к развитию у некоторых больных острой эритродермии. Этому способствуют такие экзогенные раздражители, как мытье в бане или ванне, трение одеждой, нерациональная терапия. При подобных формах заболевания возможно осложнение пиококковой инфекцией.
Диагноз. Распознаванию розового лишая при наличии пузырьков и пузырей, эритродермии, пиодермии способствует наличие по периферии сплошных очагов поражения типичных пятнистых элементов сыпи, характер дальнейшего течения процесса, анамнестические данные. Следует отметить, что материнская бляшка встречается у детей, как и у взрослых, не всегда. У большей половины больных она может отсутствовать. Чаще материнские бляшки располагаются в типичных местах (спина, грудь), реже на волосистой части головы, в области шеи, бедер, еще реже — на лице.
Сравнительно редко у детей встречается такая разновидность острой формы заболевания, как сливная, когда, несмотря на обилие элементов и слияние их в обширные очаги, отсутствует наклонность к экзематизации. При сливной форме поражение характеризуется универсальностью и обильным
мелкопластинчатым шелушением. В этих случаях, как и при наличии единичных материнских бляшек, необходимо микологическое исследование во избежание диагностических ошибок.
У детей, страдающих распространенной или универсальной формой розового лишая Жибера, возможно увеличение лимфатических узлов (подчелюстных, подмышечных, паховых) .
Лечение. Наряду с антибиотиками (тетрациклин, сигма- мицин, олететрин, рондомицин — разовые и суточные дозы в зависимости от веса и возраста ребенка, в течение 6—9 дней) назначаются также десенсибилизирующие препараты: внутрь молочнокислый кальций, глюконат кальция или глицерофосфат кальция, а при зуде — антигистаминные (димедрол, диазолин, супрастин). Применяется витаминотерапия: аскорутин, витамины группы В, особенно рациональна панто- теновая кислота.
У детей старшего возраста и подростков быстрый и хороший эффект наступает от приема внутрь риванола по 0,01—0,03 г в желатиновых капсулах (по одной капсуле 2 раза в день в течение 7—10 дней). Наружное лечение имеет вспомогательное значение: масляная взбалтываемая смесь (цинковое масло), водно-глицериновая взбалтываемая смесь в случаях экзематизации, крем Унна при сухости кожи. Рекомендуется не мыться в ванне или бане в течение 3—5 недель. Ограничивается соль, исключаются острые и копченые продукты.
