Дерматит — острое воспаление кожи, которое чаще всего возникает в результате экзогенного воздействия механических, физических, химических или биологических раздражителей. Воспалительная реакция кожи зависит от силы (или концентрации) и длительности воздействия обычно однократно действующего раздражителя и проявляется последовательной сменой стадий процесса: вначале возникает эритема и отек кожи, затем экссудативно-папулезная стадия, далее везикулезная или буллезная, а в случае присоединения вторичной стрептококковой или стафилококковой инфекции — пустулезная. Затем наступает стадия образования корок и, наконец, шелушение.
Различают контактные простые, контактные аллергические дерматиты и токсикодермии.
Простые контактные дерматиты, при которых аллергическая реакция, как правило, отсутствует, вызываются действием различных внешних (экзогенных) раздражителей. К ним относятся механические факторы: раздражение кожи ребенка плохо выстиранными пеленками, складками одежды, тесной обувью, трением гипсовых повязок в случае перелома.
Развитию дерматитов под воздействием механических раздражителей способствует недостаточный или плохой уход за кожей ребенка, частое и длительное загрязнение ее калом, мочой, рвотными массами. При этом на фоне мецерированной экскретами кожи в результате трения соприкасающихся кожных поверхностей в области складок чаще у пастозных, рыхлых детей, страдающих экссудативным диатезом, развивается ин- тертриго, или опрелость, — одна из форм дерматита у детей.
Она проявляется эритемой в области складок, мацерацией эпидермиса, невыраженным мокнутием, образованием эрозий, иногда трещин, ощущением жжения или болезненности. Присоединение дрожжеподобных грибов Candida albicans (кандидамикоз) или стрептококковой инфекции поддерживает воспалительную реакцию и обусловливает более торпидное течение опрелости.
К физическим раздражителям относится воздействие низкой (ознобление, отморожение) и высокой (ожоги) температуры, солнечной инсоляции (ультрафиолетовые и инфракрасные лучи), передозировка при облучении ртутно^кварцевой лампой, рентгеновское и радиоактивное излучение.
У детей очень легко возникает ознобление, так как у них отмечается повышенная чувствительность к холоду, особенно выраженная у ослабленных детей с неуравновешенной нервной системой, лабильностью весьма развитой сосудистой сети и неадекватной реакцией ее на раздражители, плотностью подкожножировой клетчатки из-за преобладания в ней тугоплавких (стеариновой и пальмитиновой) жирных кислот. Поэтому под влиянием холода чаще у ослабленных детей, особенно страдающих акроцианозом кистей, коленных суставов, развиваются дерматиты, возникает ознобление и даже отморожение.
Ознобление локализуется в области щек и концевых фаланг пальцев. Кожа щек становится бледно-красной с синюшным оттенком. Местами на ней определяются уплотнения тестоватой консистенции. Ознобление в области концевых и средних фаланг пальцев и суставов проявляется цианотично-красноватым цветом, припуханием, иногда наличием в области складок кровоточащих трещин, болезненностью и затруднением сгибания пальцев.
Пермятиты у детей возникают и под влиянием высоких температур: при назначении ванн или ванночек с температурой воды выше 40°, в результате длительного воздействия солнечных лучей. На коже ребенка в таких случаях появляются эритема, отечность, а при сильном и длительном воздействии этих раздражителей •— пузыри, эрозии, мокнутие, сильное жжение, а в дальнейшем шелушение кожи.
Передозировка рентгеновых лучей (обычно при рентгено- эпиляции, применяемой для последующего лечения трихомикозов волосистой части головы) также обусловливает развитие так называемого рентгеновского дерматита. В зависимости от чувствительности организма ребенка и степени передозировки рентгеновские дерматиты могут протекать с явлениями эритемы и отека, а также с изъязвлением облучаемого участка кожи. В таком случае возникает атрофия кожи волосистой части головы и стойкая алопеция.
Дерматиты под воздействием химических раздражителей (щелочи^ кислоты, соли некоторых кислот, отдельные красители для одежды, меха, завышенная концентрация дезинфицирующих средств, применяемых для ванн или ванночек, например марганцовокислого калия, оксицианистой ртути и др.) у детей возникают реже, чем у взрослых.
Наконец, простые контактные дерматиты с эритемой и пузырями могут возникнуть у детей в результате действия биологических факторов, например, соприкосновения с рядом растений (северный или белый ясенец, борщевик, первоцвет, лютиковые и др.) в период сенокоса, при ходьбе утром по росе, отдыхе на луговых травах, особенно после купания.
Очевидно, такие дерматиты обусловлены фотосенсибилизирующим действием хлорофилла, содержащегося в этих травах. Не исключено при этом также влияние эфирных масел и других раздражающих веществ, содержащихся в растениях. К биологическим раздражителям относится также раздражающее действие некоторых гусениц и других насекомых. После ползания их на коже возникают линейного характера эритема, отечность и ощущение зуда.
Таким образом, для простого контактного дерматита характерно возникновение острого воспаления кожи на месте воздействия экзогенного раздражителя (механического, физического, химического или биологического), отсутствие сенсибилизации, повышенной чувствительности к этим раздражителям и поэтому сравнительно быстрое разрешение дерматита после прекращения действия раздражающего фактора.
В отличие от простого аллергический контактный дерматит развивается на фоне повышенной чувствительности, сенсибилизации (как правило, моновалентной) к какому-либо наружно действующему веществу или препарату-аллергену, который при повторном воздействии у детей с измененной реактивностью организма вызывает вначале сенсибилизацию, а затем ее проявление в виде воспалительной аллергической реакции на коже.
Развитие же воспалительной аллергической реакции на кожных покровах и слизистых оболочках в случае приема внутрь лекарств или некоторых пищевых продуктов либо при парентеральном пути введения, реже при ингаляционном, рассматривается как токсикодермия. Данное название условно, так как в подобных случаях речь идет скорее не о токсическом, а об аллергическом воздействии на организм.
Аллергические дерматиты и токсикодермии у детей могут возникнуть прежде всего в результате применения наружно (контактный аллергический дерматит) или внутрь, парентерально, либо, реже, ингаляционным путем (токсикодермия или лекарственный токсико-аллергический дерматит) различных лекарственных препаратов. К ним относятся:
- Антибиотики: пенициллин, стрептомицин, -синтомицин, левомицетин, тетрациклин, террамицин, эритромицин, нистатин, гризеофульфин.
- Сульфаниламидные препараты: альбуцид, стрептоцидная эмульсия.
- Производные хинина: хинозол, бийохинол, хлорохин и др.
- Производные формальдегида: формидрон, уротропин,формалин.
- Новокаин и его производные: новокаин, бенкаин.
- Препараты органического мышьяка: новарсенол, осарсол
- Препараты ртути: сулема, серая ртутная мазь, белая ртутная мазь, желтая ртутная мазь.
- Морфин, промедол, кодеин и др.
- Препараты йода.
- Псориазин и антипсориатикум.
- Аминазин.
- Риванол.
- Препараты, содержащие белок: АКЛТ, ангиотрофин (падутин).
- Препараты пчелиного и змеиного яда.
- Фенол и его производные (резорцин, салициловая кислота и др.).
- Вакцины, сыворотки.
- Антипирин, пирамидон и др.
- ВитаминыB1, В6, В12.
- Антигистаминные препараты.
- Кортикостероидные препараты.
- Косметические препараты (у девушек и девочек-подростков).
Токсикодермии у детей могут быть обусловлены токсико- аллергическим воздействием некоторых пищевых продуктов (яйца, мед, клубника, цитрусовые, шоколад) и протекают в виде крапивницы или детской почесухи — строфулюса (см. Нейродерматозы).
Аллергический же контактный дерматит, помимо наружного воздействия некоторых перечисленных медикаментов, может быть также обусловлен действием недоброкачественного мыла, стиральных порошков, инсектицидов — средств, применяемых для борьбы с бытовыми или садовыми насекомыми, а также других химических веществ: красителей для мехов и одежды, содержащих урсол или его производные, синтетических полимерных соединений, эпоксидных смол, бакелитового клея и других химических веществ, применяемых в быту, при строительстве жилья и т. д.
Клиническая картина. Аллергические дерматиты характеризуются сменой тех же стадий воспаления, но обычно торпиднее текущих, что и при простом контактном дерматите. Однако, помимо этого, для аллергических дерматитов характерны обильные и рассеянные аллергические высыпания на местах, отдаленных от основных очагов поражения.
Такая сыпь чаще состоит из папуло-везикулезных и розеолезных элементов. При выраженной аллергической реактивности, особенно у пастозных детей с экссудативным диатезом, аллергические (или аутоаллергические) высыпания могут сливаться и образовывать очаги эритемы с отеком, пузырьками и пузырями, эрозиями, мокнутием (чаще незначительным) вплоть до развития вторичной эритродермии. Субъективно отмечаются жжение и зуд, иногда значительный.
При токсикодермии наблюдаются различные эффлоресценции: распространенные или генерализованные экссудативнопапулезные, розеолезные, эритематозные, пузырьковые, буллезные, уртикарные и реже геморрагические высыпания. Иногда общее состояние детей нарушается, появляются недомогание, слабость, озноб, повышается температура (до 37—39° и выше), исчезает аппетит.
У детей токсикодермия, вызванная приемом различных лекарств, может протекать в виде крапивницы, ангионевротического отека Квинке и эксфолиативного дерматита, когда на фоне покрасневших и отечных кожных покровов развиваются местами эрозивные участки, а затем пластинчатое шелушение. Иногда высыпания пузырьков и пузырей при аллергических дерматитах и токсикодермиях появляются и на слизистых оболочках.
Отдельные формы токсикодермии весьма напоминают по внешним проявлениям высыпания при многоформной экссудативной или узловатой эритеме, красном плоском лишае. Токсико-аллергический дерматит, вызванный бромом и йодом, может протекать в виде угрей, вегетаций и узлов (йододерма или бромодерма), а от приема сульфаниламидных препаратов — в виде фиксированных на одном и том же участке резко ограниченных экземоподобных или эритематозных очагов буровато-красного или фиолетово-оинюшного цвета.
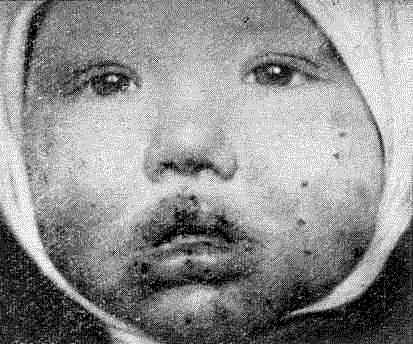
Токсикодермия
Для постановки диагноза токсикодермии, помимо соответствующей клинической картины, необходима оценка общего состояния ребенка и тщательный анамнез (у родителей маленьких детей и у детей старшего возраста), выясняющий связь высыпаний с приемом соответствующих лекарств или пищевых продуктов, контакт с возможными ингаляционными аллергенами.
Лечение. Прежде всего необходимо устранить выявленную причину дерматитов и токсикодермий и соблюдать в дальнейшем правила гигиенического ухода за ребенком, устраняющие загрязненность кожи и ее раздражение.
Для лечения опрелости в начальной стадии смазывают трущиеся поверхности кожных складок стерильным вазелиновым, шивковым маслом или рыбьим жиром. В стадии эритемы применяются мази: оксикорт (пополам с мазью календула), лока- кортен, синалар с неомидином или виоформом, мицериново- преднизолоновая мазь. При мокнутада,— примочки с раствором фурацилина 1:5000, 1% водные растворы анилиновых красок (метиленовой сини, пиоктанина, генцианвиолета, антоциана и др.). При осложнении кандидамикозом — нистатиновая, левориновая, декаминовая мази, водные растворы анилиновых красок.
При озноблении применяются общеукрепляющие средства, повышающие сопротивляемость организма (витамины, рыбий жир, препараты железа), субэритемные дозы ультрафиолетовых лучей на весь кожный покров; теплые ванночки для кистей. Наружно назначаются кортикостероидные мази (гидрокортизоновая, преднизолоновая, синалар). После стихания островоспалительных явлений на кожу щек и кистей применяется 3—5% ихтиолово-камфарная мазь, а на трещины 2—3% протарголовая мазь с 3—5% бальзамом Шостаковско- го, 3—5% дерматоловая мазь, туширование трещин 1—2% раствором ляписа. Очень важно полноценное питание.
При других разновидностях простого контактного дерматита в зависимости от стадии процесса показаны различные наружные лекарственные средства: водно-взбалтываемые взвеси в стадии эритемы и образования экссудативных папул; различные примочки (гуалярдовская, 1-—2% буровская, 1—2% борная, 0,5% пирамидоновая, 1% таниновая, 0,5% резорциновая), затем мази или кремы, содержащие кортикостероидные гормоны. При сильном зуде назначаются антигиста- минные препараты (супрастин, диазолин, перновин, пиполь- фен и др.) в дозах, соответствующих весу и возрасту ребенка.
В случаях аллергического контактного дерматита и токсикодермий после устранения выявленного аллергена проводится десенсибилизирующая терапия (препараты кальция, гипосульфит натрия, гемотерапия — ауто- или от матери; в упорных случаях при явлениях эритродермии или эксфолиативного дерматита — кортикостероидные препараты), антигистамин- ные средства, витамины С, А, группы В, рутин.
В начальных стадиях токсикодермии рационально назначение мочегонных средств (диуретин, отвар медвежьих ушек и т. д.) и слабительных (5% раствор Sol. Magnesii sulfurici по 1 чайной или столовой ложке 3—4 раза в день) для более быстрого выведения из организма медикамента-аллергена, прием которого дальнейшем категорически запрещается.
В случае присоединения вторичной пиогенной инфекции назначаются (после пробы на переносимость) антибиотики в сочетании с десенсибилизирующими средствами. При эксфо- лиативном дерматите, кроме того, производятся инъекции гамма-глобулина. Наружное лечение проводится, как и при простом контактном дерматите, в зависимости от стадии воспалительного процесса. Назначается молочно-растительная диета с ограничением поваренной соли и исключением экстрактивных веществ (у детей старшего возраста).
Большое значение имеет правильный уход за ребенком: смазывание сухих участков кожи кремом Унна (Lanolini, 01. Olivarum, Aq. destill, поровну), особенно после общих ванн с отваром череды, дубовой коры или с добавлением крахмала. Постельное и нательное белье нужно часто менять. Во избежание раздражения кожных покровов простыни посыпают стерильным тальком. Необходимо устранить резкие колебания температуры в помещении, которые могут способствовать перегреванию или охлаждению ребенка.
С целью профилактики дерматитов и токсикодермий следует исключить повторное воздействие банальных раздражителей, а главное, выявленных аллергенов. Очень важно гигиеническое содержание ребенка. У чувствительных к холоду детей зимой перед их выходом на прогулку целесообразно смазывать щеки легкоплавким питательным жиром. Детям, склонным к появлению в складках опрелостей, нужно смазывать кожные складки стерильным растительным маслом или рыбьим жиром, припудривая их тальком. В таких случаях особенно важно следить за чистотой белья, одежды у детей и устранять раздражающее действие их складок и швов.
Потница (miliaria s. sudamina) — заболевание, часто наблюдающееся у детей грудного и младшего возраста, особенно полных, пастозных, страдающих повышенной упитанностью и нередко экссудативным диатезом. Развитию болезни способствует сильное перегревание при высокой внешней температуре или фебрильное состояние при острых инфекционных заболеваниях, когда быстро и сильно увеличивается потоотделение.
Проявляется потница рассеянной или сгруппированной сыпью из множественных узелков или пузырьков. В зависимости от вида высыпаний различают потницу «кристаллическую» (miliaria -crystalline), красную (miliaria rubra), белую (miliaria alba) и желтую (miliaria flava).
M. crystallina характеризуется внезапным высыпанием после обильного потоотделения множественных прозрачных пузырьков величиной с просяное зерно, расположенных главным образом на туловище. Гиперемированный венчик по периферии этих пузырьков, связанных с задержкой пота в верхних отделах выводных канальцев потовых желез, отсутствует. Зуд и другие субъективные явления не отмечаются. При красной потнице имеется множество воспалительно-красных мелких узелков с небольшим пузырьком или белой пустулой на верхушке, расположенных на туловище, шее и в складках кожи.
При последней локализации детей беспокоит сильный зуд. Эти высыпания образуются в результате мацерирующего действия пота на кожу и присоединяющейся вторичной пи- ококковой инфекции (чаще стафилококковой), начальная форма которой характеризуется наличием мельчайших белых гнойных пустул на верхушке узелков (miliaria alba). Дальнейшее развитие присоединяющейся пиодермии обусловливает образование внутриэпидермальных пустул желтого цвета (miliaria flava) и является переходной стадией к формированию поверхностного перипорита.
Лечение. С целью уменьшения повышенного потоотделения рекомендуется внутрь беллоид или беллоспон. Наружно применяются протирания жидкостью Алибура, 1% борным или салициловым 40° спиртом, антисептические присыпки с тальком и 1—2% борной кислотой или 1% биомицином, неомицином, виоформом.
При развитии пустулезных высыпаний и начальных явлений перипорита у больных красной, белой и особенно желтой разновидностью потницы целесообразно назначать в течение 5—8 дней тетрациклин, олететрин, сигмами- цин или рондомицин в дозах, зависящих от веса и возраста ребенка.
Профилактика потницы сводится к устранению причин, вызывающих быстрое и выраженное потоотделение.
