В группу зудящих дерматозов, или нейродерматозов, объединяются заболевания, сопровождающиеся весьма интенсивным зудом и часто невротическими нарушениями. К ним относятся почесуха, кожный зуд, различные формы нейродермита (ограниченный, диссеминированный и диффузный).
Термин «нейродермит» ввели в 1891 г. Брок и Жаке, рассматривавшие эти заболевания как невроз кожи с характерным интенсивным зудом и последующим развитием лихенификации кожи.
В англо-американской литературе обычно применяется название, подчеркивающее врожденный характер аллергии — атопический дерматит (Atopische dermatitis). Термин «нейродермит» наиболее удачно отражает современные взгляды на этиологию и патогенез этого мучительно и упорно протекающего дерматоза.
В отечественной литературе признана следующая классификация нейродерматозов: 1) кожный зуд; а) локализованный, б) универсальный; 2) нейродермит: а) ограниченный, б) диффузный; 3) почесуха (пруриго): а) детская почесуха, б) почесуха взрослых, в) узловатая почесуха.
Все клинические разновидности нейродерматозов начинаются с зуда, который является основным симптомом при этих заболеваниях (продолжительный зуд ведет к развитию лихе- нификации, т. е. к типичному нейродермиту).
Кожный зуд (pruritus cutaneus)
Зудом называется своеобразное ощущение в коже, вызывающее потребность в расчесывании. До сих пор нет окончательного мнения по вопросу о специфичности рецепторов, воспринимающих зуд. Существует предположение, что таковыми являются или свободные -нервные окончания, воспринимающие боль, или окончания безмякотных волокон и что импульсы, вызывающие ощущение зуда, проводятся в субкортикальные и кортикальные центры по безмякотным С-волокнам. По мнению других авторов, в возникновении зуда принимают участие все чувствительные аппараты кожи, а не только болевые рецепторы.
Большое значение в формировании зуда, его длительности и интенсивности наряду с состоянием периферических рецепторов имеют функциональные расстройства основных нервных процессов возбуждения и торможения — в коре головного мозга, а также диэнцефальные нарушения, вегетативные дисфункции, изменения в медиаторах — химически активных веществах, осуществляющих передачу нервных импульсов с рецепторов симпатических (адреналин) или парасимпатических (ацетилхолин) волокон на ткани, нарушения ферментативных процессов (накопление эндопептидазы и других протеоли- тических ферментов). Часть этих факторов является не причиной, а следствием в патогенетическом процессе, обусловливающем длительное течение и рецидив зуда.
Кожный зуд может быть одним из симптомов заболевания — болезней крови, обменных нарушений, поражения печени, почек, поджелудочной железы. Поэтому больные кожным зудом подлежат тщательному всестороннему обследованию. Диагноз кожного зуда исключает наличие у больного каких-либо первичных морфологических элементов. Из вторичных же морфологических элементов обычно наблюдаются такие проявления расчесов кожи, как экскориация, геморрагические (точечные и линейные) корочки.
У части больных длительным кожным зудом ногти приобретают своеобразный как бы полированный, отточенный вид. Чаще всего зуд возникает пароксизмами, вечером .или ночью, реже днем. Интенсивность зуда может быть различной: от слабого до весьма значительного, вызывающего нарушение сна вплоть до бессонницы. Выраженный зуд нарушает работоспособность больных, приводит к невротическому состоянию.
У части больных в результате длительного и сильного зуда и расчесывания кожи возникает лихенизация. В таких случаях можно говорить о переходе кожного зуда в нейродермит. Причиной зуда могут быть те же факторы, что обусловливают возникновение нейродермита (см. ниже). В зависимости от распространенности зуд подразделяется на универсальный, или генерализованный, и ограниченный, или локализованный.
Наиболее частой локализацией ограниченного зуда является область наружных половых органов (вульвы, мошонки) и ануса. Реже локализованный кожный зуд ограничивается областью внутренней поверхности бедер, голеней, шеи, головы. Причинами локализованного кожного зуда могут быть глисты (главным образом острицы), воспалительные изменения слизистой оболочки вульвы, влагалища, прямой кишки, анального канала, вегетоневроз с локальным нарушением — повышением потоотделения на зудящих участках кожи, ней- ро-эндокринные и другие ра-сстройства. Причиной генерализованного зуда у детей, помимо перечисленных функциональных расстройств, могут быть обменные нарушения, интоксикация и другие причины, которые, однако, не всегда удается выяснить.
Лечение. У детей, так же как и у взрослых, временное симптоматическое действие при зуде оказывают антигистаминные препараты: димедрол, диазолин, пипольфен, супрастин, этизин, динезин (по 0,005—0,0125 г 2—3 раза в день в зависимости от возраста, лучше во вторую половину дня и вечером). Более выраженный успокаивающий зуд эффект дают внутримышечные инъекции (ежедневно или через день) димедрола, супрастина или пипольфена, которые назначаются с учетом возраста детей от 0,5 до 1—2 мл 1% или 2,5% раствора.
У части больных отмечается бл-агоприятное терапевтическое действие препаратов кальция (10% раствор хлористого кальция внутривенно или 10% раствор глюконата кальция внутримышечно). Назначаются препараты кальция в случае преобладания тонуса парасимпатической системы (яркий, быстро появляющийся и длительно не исчезающий красный дермографизм).
При симпатикотонии (белый замедленный и стойкий дермографизм) эти препараты противопоказаны, так как оказывают стимулирующее влияние на симпатическую нервную систему. У некоторых больных с упорным и мучительным зудом при отсутствии противопоказаний допустимо применение кортикостероидных гормонов (см. Лечение диффузного нейродермита), лучше в сочетании с терапией электросном и гипнозом.
При наличии у детей выраженных невротических расстройств назначаются седативные (препараты брома при их хорошей переносимости, а также валерианы) и нейроплеги- ческие (седуксен, элениум, либриум, андакси-н, триоксазин) средства.
Нейродермит (Neurodermitis)
В зависимости от распространенности процесса различаются ограниченная (neurodermitis circumscripta) и диссеминированная либо диффузная (neurodermitis diffusa) формы нейродермита.
Этиология и патогенез. Вопросы этиологии и патогенеза зуда и других разновидностей нейродерматозов имеют много общего.
Нейродерматозы в детском возрасте возникают на фоне экссудативного диатеза и аллергической реактивности, нередко в результате трансформации экзематозного процесса. Наследственное предрасположение (наличие различных аллергических заболеваний у родителей), нерациональное вскармливание (перекорм ребенка грудным молоком или, наоборот, неправильное искусственное вскармливание при отсутствии или недостатке грудного молока), различные интоксикации, расстройства деятельности внутренних органов, желез внутренней секреции, обменные нарушения — все эти факторы нередко выявляются у больных и в какой-то мере обусловливают возникновение и упорное течение нейродермита. Влияние неблагоприятных факторов внешней среды отягощает клиническую картину болезни.
Следует подчеркнуть важную роль нервно-эндокринных нарушений. У больных имеются выраженные в разной степени невротические расстройства: повышенная возбудимость или заторможенность, быстрая истощаемость, астения, эмоциональная лабильность, бессонница и др., которые поддерживают мучительнейший и упорный кожный зуд — доминирующий симптом нейродерматозов.
Исследования с помощью электроэнцефалографии, плетизмографии, хронаксиметрии и др. подтверждают наличие у больных функциональных нарушений прежде всего центральной нервной системы, а затем и вегетативной (стойкий белый дермографизм, выраженный пиломоторный рефлекс, нарушение функций теплорегу- ляции, пото- и салоотделения).
Функциональные расстройства высших отделов центральной нервной системы могут играть как этиологическую, так и патогенетическую роль. У многих детей, больных нейродермитом, так же как и у их родителей, отмечается неуравновешенность процессов возбуждения и торможения. Это позволяет предположить, что в этиологии нейродермита имеет значение наследственный либо врожденный характер невротических расстройств, свойственных данному заболеванию.
У части больных невротические расстройства возникают вторично вследствие упорного течения кожного заболевания, длительного и жестокого зуда, бессонницы. В таком случае указанные расстройства имеют патогенетическое значение, отягощают течение нейродермита. Развивается своеобразный порочный круг — тяжелое течение нейродермита, жестокий зуд поддерживают и усиливают невротические расстройства, а последние ухудшают течение нейродермита.
Нами выявлены функциональные нарушения деятельности коры надпочечников и щитовидной железы у детей, больных нейродермитом. Выраженные невротические расстройства (повышенная раздражительность, эмоциональная лабильность, связанные с зудом длительные отрицательные эмоции, бессонница) являются «стрессорами», предъявляющими повышенные требования к функции коры надпочечников, что в условиях длительного и тяжелого воспалительного процесса приводит к резкому ее снижению, а подчас и к истощению.
Надпочечники, будучи истощены, реагируют на повышение требования к ним не избыточным выделением противовоспалительных кортикостероидных гормонов (кортизон, гидрокортизон), а еще большим снижением их продукции. Потребность же в противовоспалительных гормонах у больных нейродермитом повышена.
Наступающее при этом парадоксальное уменьшение и без того низкой экскреции кортикостероидов вызывает усиление воспаления, т. е. обострение кожного патологического процесса, появление или усиление аллергических реакций. Этим в какой-то степени, по-видимому, можно объяснить обострение кожного процесса у больных нейродермитом (возможно, и при некоторых других дерматозах) после нервно- психических травм, длительных отрицательных эмоций.
Из сказанного вытекает важная роль в лечении больных диффузным и диссеминированным нейродермитом охранительного режима, проведения общеуспокоительных сеансов гипноза с внушением положительных эмоций, комплексного применения электросна и гипноза в сочетании с невысокими, постепенно снижающимися доз-ами кортикостероидных гормонов.
Функция щитовидной железы у детей, страдающих нейродермитом, чаще повышена. Таким образом, нервно-эндокринные расстройства и аллергические реакции являются ведущими в этиологии и патогенезе нейродермита. По нашему мнению, длительное перенапряжение нервной системы, обусловленное различными причинами, а также эндокринные 'нарушения создают фон, на котором развиваются аллергические реакции, а также «невроз кожи» — нейродермит. В частности, на подобном фоне нередко возникает ограниченный нейродермит.
Значение аллергического состояния при нейродермитах подтверждается следующими факторами из повседневного наблюдения над больными.
- Диффузный нейродермит нередко начинается с детской экземы, возникающей, как правило, на фоне экссудативного диатеза. Кроме детской, себорейная и, реже, истинная экзема может также при длительном течении постепенно переходить в нейродермит (диссеминированный и диффузный). Такой переход чаще характерен для детской, а у взрослых — для себорейной экземы.
- У части больных нейродермит протекает с везикуляци- ей и мокнутием. В этих случаях в клинической картине заболевания начинают преобладать не папулезные высыпания, а наряду с инфильтрацией и лихенификацией отечность, появление папуло-везикул, образование эрозий в виде серозных или экзематозных «колодцев» и эритема островоспалительного характера (так называемый экссудативный нейродермит).
- При очаговом нейродермите могут наблюдаться аллергические высыпания и зуд на отдаленных от основного очага участках кожи.
- У некоторых больных типичным нейродермитом отмечается повышенная чувствительность к пенициллину и другим антибиотикам и медикаментам, а также к пищевым веществам.
- Нейродермит нередко сочетается с другими аллергическими заболеваниями, в частности с бронхиальной астмой, вазомоторным ринитом, крапивницей.
- Иммуно-.аллергические реакции: реакция пассивной гем- агглютинации по Бойдену, антиглобулиновые реакции Кумбса, Кунса и др. у многих больных нейродермитом, по нашим данным, оказались резко положительными или положительными в больших разведениях сыворотки. Это свидетельствует о наличии моновалентных антител или аутоантител у таких больных.
Рассматриваемые причины возникновения нейродермита, главным образом с точки зрения функциональных нарушений в центральной нервной системе, а затем уже в вегетативной и эндокринной, роль аллергического состояния организма, а также нарушения обменных процессов и деятельности различных внутренних органов не противоречат, а дополняют друг друга.
Часто встречающиеся сочетания функциональных нарушений нервной системы с эндокринными (в гипофизо-над- почечниковой системе, реже в щитовидной железе), а у взрослых нередко и с половыми расстройствами дает основание говорить о ведущей роли нервно-эндокринных нарушений в патогенезе нейродерматозов.
Клиника. В клинической картине диффузного нейродермита преобладает инфильтрация с лихенификацией кожи на фоне эритемы неостровоспалительнбго характера. Из пёрвич- ных морфологических элементов обычно встречаются эпидермо-дермальные папулы, часто по цвету не отличающиеся от остальной кожи, местами сливающиеся в участки сплошной папулезной инфильтрации.
Кожа в очагах поражения часто гиперпигментируется, в области очагов поражения и вне ее в результате сильного зуда имеются множественные экгкори- ации, кожа суховата, местами шелушится. В области в основном естественных складок на фоне инфильтрации нередко имеются линейные трещины. Очаги поражения располагаются преимущественно на лице, шее, сгибательной поверхности конечностей (локтевые сгибы, луче-запястные суставы, подколенные впадины), внутренней поверхности бедер и на других участках тела).
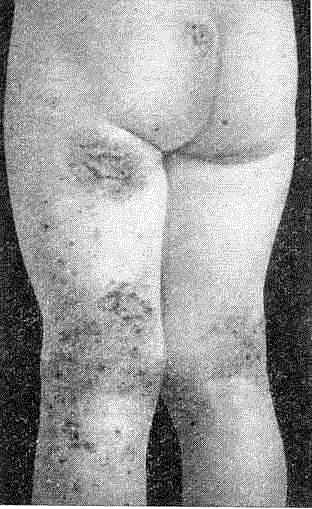
Диссеминированный нейродермит
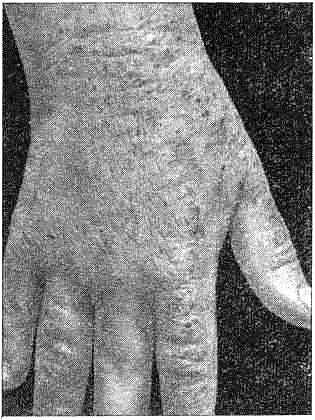
Диффузный нейродермит (лихенизация, инфильтрация, экскориации)
Поражение кожи наряду с сильным зудом и часто наблюдающимися невротическими расстройствами той или иной степени, белым дермографизмом, выраженным пиломоторным рефлексом составляет типичную клиническую картину нейродермита. Гипокортицизм у больных нейродермитом проявляется гиперпигментацией, нередко гипотонией, адинамией, аллергическими реакциями, пониженной секрецией желудочного сока, гипогликемией, некоторым снижением диуреза, понижением веса, повышенной утомляемостью.
Течение диффузного нейродермита периодически то улучшается (обычно летом), то ухудшается (чаще зимой). Иногда процесс сочетается с бронхиальной астмой, сенной лихорадкой, вазомоторным ринитом и другими аллергическими заболеваниями. Возможна импетигинизация, а также экзематизация процесса (появление везикуляции, непродолжительного мокнутия, эритемы островоспалительного характера).
Гистопатология. Диффузный и диссеминированный нейродермиты в некоторых случаях мало чем отличаются от хронической экземы в стадии инфильтрации: пара- и гиперкератоз, небольшой акантоз, внутри- и межклеточный отек, этек сосочков; круглоклеточный (лимфогистиоцитар- ный) инфильтрат, преимущественно периваскулярный, вокруг нередко расширенных сосудов в собственно коже.
Ограниченный нейродермит развивается на определенном участке кожи, но причиняет больному мучительные страдания вследствие резко выраженного зуда, чаще появляющегося вечером или ночью. Вначале кожа на ограниченном участке зуда внешне бывает не изменена.
Со временем под влиянием зуда и расчесов появляются папулезные высыпания плотной или плотноватой консистенции, Местами покрытые отрубевидными чешуйками. В дальнейшем отдельные, преимущественно лихеноидные, папулы сливаются образуя бляшки различных размеров (сплошная папулезная инфильтрация) от бледно-розового буровато-красного цвета с овальными или круглыми очертаниями, плоской формы. Постепенно рисунок кожи становится подчеркнутым, утрированным, т. е. развивается лихенификация. Кожа приобретает шагреневый вид.
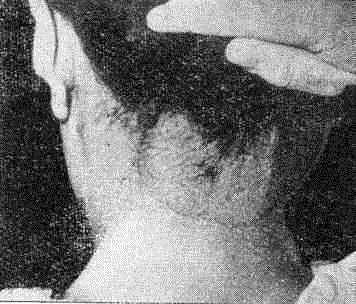
Ограниченный нейродермит
В типичных случаях на высоте процесса при ограниченном нейродермите можно различить три зоны: центральную, где имеется лихенификация, среднюю, где видны олированные, блестящие, часто с гладкой поверхностью, бледно-розовые папулы и, наконец, периферическую зону с гиперпигментацией. На фоне эритемы неостровоспалительного характера часто наблюдаются экскориации (свежие и покрытые геморрагическими корочками).
При обострении процесса наряду со сгруппированными, слившимися лихеноидными папулами иногда появляются рассеянные пруригинозные элементы, усиливается шелушение, эритема приобретает более яркую окраску. Течение болезни длительное, исчисляется годами. Излюбленная локализация процесса — задняя и боковая поверхность шеи, аногенитальная область. У этих больных часто вовлекается в процесс кожа внутренней поверхности бедер, межъягодичные складки, сгибательная поверхность крупных суставов.
Гистопатология. Паракератоз (реже гиперкератоз), акантоз, инфильтрация сосочкового и, часто, сетчатого слоев дермы.
Лечение. Детям, подросткам и в старшем возрасте с диффузным и диссеминированным процессом целесообразно назначать седативное лечение и психотерапию в сочетании с невысокими, постепенно снижающимися дозами противовоспалительных и десенсибилизирующих кортикостероидных гормонов.
Эти гормоны применяются у больных с упорным течением заболевания, сильным зудом, тенденцией к диссеминации очагов поражения, когда процесс трудно поддается лечению другими методами. Нормализации деятельности центральной нервной системы, уменьшению невротических реакций способствуют элекгросон в сочетании с гипнозом, препараты брома, валерианы, нейроплегические (андаксин, триоксазин, элениум, либриум, седуксен, мепротан, мепробамат) и ганглиоблокирующие (нанофин, ганглерон, аминазин, гексоний, гексаметоний) средства, а также антигистаминные противозудные препараты (димедрол, пипольфен, дипразин, супрастин, диазолин.).
Из кортикостероидов назначают преднизолон (5 мг в таблетке), триамцинолон (4 мг в 1 таблетке), дексаметазон (0,5—0,75 мг в 1 таблетке): вначале в зависимости от возраста по 0,5 таблетки 3—4 раза в день; затем по мере улучшения процесса дозу постепенно уменьшают. Применяют витамины комплекса В, РР, А.
Детям витамин А назначают в диспергированном виде, взрослым — в концентрированном масляном растворе per os в каплях; в ампулированном виде для внутримышечных инъекций применяют витамины А и Е либо комплексный отечественный препарат аевит. Из физиотерапевтических средств рекомендуются седоводо- родные, радоновые ванны, ультрафиолетовые облучениярге- либтерапия.
Желательны ванны с отваром череды, дубовой коры или ромашки. После ванны целесообразно смазывать сухие участки кожи питательным кремом (Lanolini, 01. oliva- rum, Aq. destill, no 30, топленым свиным жиром, подсолнечным или оливковым маслом. Применяются кератопласти- ческие мази с нафталаном, дегтем, серой, ихтиолом, жидкостью АСД. На ограниченные очаги поражения накладывают мази, содержащие кортикостероидные препараты (мази сина- лар, локакортен, 0,5% преднизолоновая, 2,5% гидрокортизоно- вая).
При наличии вторичной инфекции применяют наружно анилиновые краски, 5—10% раствор антоциана, жидкость Кастеллани, мази оксикорт, геокортон, локакортен-Н, локакортен- виоформ. Больным ограниченным нейродермитом, как и при диффузном и диссеминированном процессе, назначают седативные и антигпстаминные препараты, диету с ограничением острых и копченых продуктов; исключаются пищевые вещества, вызывающие усиление зуда и воспалительного процесса на коже.
При ограниченном нейродермите, кроме того, целесообразно производить обкалывание очагов поражения путем внутрикожного введения 0,15% раствора метиленовой сини с 2% раствором бёнкаина или новокаинойгс нролонгатором (желатиной или поливинилпирролином).
При выраженной лихенизации и инфильтрации очагов поражения в случаях ограниченного нейродермита целесообразно делать обкалывание очагов поражения гидрокортизоновой эмульсией. Благоприятный эффект у больных ограниченным нейродермитом дает терапия лучами Букки. В целях профилактики рецидивов и удлинения достигнутой ремиссии рекомендуется длительное пребывание в летние месяцы на юге, лучше на Южном берегу Крыма.
Почесуха (Prurigo)
Различают две основные разновидности почесухи — детскую (strophulus infantum) и почесуху взрослых (prurigo adultorum). Реже встречается узловатая почесуха (prurigo nodularis).
Детская почесуха (строфулюс)
Наблюдается преимущественно у детей, страдающих экссудативным диатезом, и начинается чаще на первом году жизни ребенка. В патогенезе детской почесухи большое значение имеет сенсибилизация к пищевым продуктам: у детей грудного возраста — к белку материнского или коровьего молока (казеиногену) ; у детей старшего возраста обострение заболевания обычно связывается с употреблением шоколада, консервов, цитрусовых, яиц, реже грибов, земляники, клубники, некоторых сортов рыбы и других пищевых продуктов, а иногда и лекарственных средств. Наряду с сенсибилизацией к пищевым и медикаментозным веществам определенную роль в развитии почесухи играют аутоинтоксикация и аутосенсибилизация из кишечника.
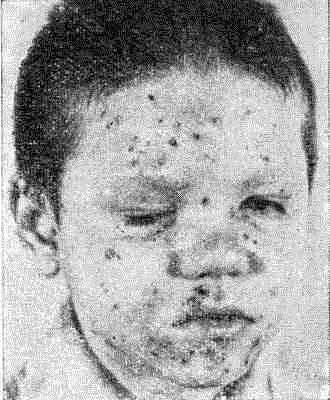
Детская почесуха
Клиника. Помимо зуда, возникающего, как правило, приступообразно, на коже у детей в области лица, волосистой части головы, туловища, ягодиц, на разгибательных поверхностях конечностей возникают рассеянные высыпания папуло- везикул, реже уртикарно-розеолезные. Наиболее характерны папулезные высыпания, на верхушке которых появляются пузырьки (папула-везикулы), а затем точечные эрозии и серозные корочки.
У многих детей после прекращения вскармливания молоком почесуха проходит; реже она переходит в почесуху взрослых либо в диссеминированный нейродермит. У таких детей с упорным течением почесухи отмечается белый дермографизм, отсутствие подошвенного и уменьшение брюшного рефлекса, выраженное невротическое состояние, сухая кожа, нарушение потоотделения, увеличение лимфатических узлов (особенно паховых и бедренных). У детей, длительное время страдающих почесухой, возможен переход заболевания ,в экзему («пруригинозная» экзема).
Наблюдающиеся у больных почесухой детей невротические расстройства (повышенная раздражительность, капризность, плохой сон вплоть до бессонницы) могут быть пе-рвичными, т. е. унаследованными от родителей наряду с экссудативнокатаральной конституцией и патологической лабильностью нервной системы. Невротические нарушения могут быть обусловлены и самой болезнью, характеризующейся весьма интенсивным зудом, который в свою очередь служит проявлением токсико-аллергической реакции у таких больных.
Дифференциальный диагноз проводится с чесоткой и лекарственной болезнью.
Лечение. Прежде всего следует назначить ребенку правильную диету не перекармливать его, как можно раньше начать давать морковный сок, кефир, творог, постепенно увеличивая их количество' С целью определенной десенсибилизации рекомендуется за 15—20 минут до кормления грудью дать ребенку 10—15 капель сцеженного молока матери. Подробнее принцип диеты таких больных изложен в разделе «Основные принципы диететики детей с аллергическими дерматозами».
Необходимо проводить исследования на гельминты и при их наличии обязательно дегельминтизиршзгтГне только детей, но и женщин, беременных и кормящих грудью; так как гельминты, особенно аскариды, оказывают сильное аллергизирующее воздействие.
Особое внимание у больных экссудативным диатезом следует уделять выявлению различных очагов фокальной инфекции (хронические тонзиллиты и холецйстигы, синуситы, отиты, кариозные зубы). Обязательная и своевременная санация этих очагов уменьшает возможность развития инфекционной аллергии и аутоаллергии.
Для лечения детей, больных почесухой, назначаются указанные выше антигисгаминные, седативные и нейроплегиче- ские препараты, витаминыГТруппы а иТ, аскорбиновая кислота. При наличии ваготонии (красный, разлитой, нередко стойкий дермографизм) рационально применение препаратов кальция, которые противопоказаны при симпатикотонии (белый дермографизм). В особенно упорных случаях назначаются невысокие, постепенно снижающиеся дозы кортикостероидных гормонов. г
Из физиотерапевтических методов назначаются субэритем- ные дозы ультрафиолетовых лучей (до 20 сеансов через день). Детям старшего возраста — индуктотермия поясничной области. При отсутствии пиококковой инфекции благоприятное действие оказывают ванночки с отварами череды либо дубовой коры, ромашки, иногда с отрубями и т. п. Полезны морские купания в Евпатории и на других курортах Южного берега Крыма, а также в Анапе (Черноморское побережье Кавказа).
Наружное лечение играет вспомогательную роль и применяется только в сочетании с рациональной диетой и общими методами. .Назначаются мази или кремы с кортикостероидными гормонами, водно-цинковые взбалтываемые взвеси с глицерином.
При осложнении пиококковой инфекцией кожу обтирают жидкостью Алибура:
Rp.
- Sol. Zinci sulfurici 0,25%
- Sol. Cupri sulfurici 0,5% aa 50,0
- Spiriti aethylici 96° 20,0
- MDS. Наружное
или 1% уксусом в 60° спирте. Пустулы вскрывают и смазывают 1—2% раствором анилиновых красок, 1—2% раствором марганцовокислого калия, 5—10% раствором азотнокислого серебра. При наличии корок (гнойных или серозно-гнойных) назначаются мази оксикорт, црокортон, локакортен с виоформом или неомицином, мицерино-преднизолоновая мазь.
У родителей (чаще матерей) детей, страдающих нейродерматозом, нередко также отмечаются проявления зудящих аллергических дерматозов, поэтому будущие педиатры должны знать основные признаки почесухи взрослых и узловатой почесухи. К тому же эти нозологические формы включаются в классификацию нейродерматозов.
Почесуха взрослых (prurigo adultorum). Проявляется зудом и папулезными высыпаниями, главным образом на коже разгибательной поверхности конечностей, а также спины, живота, поясницы и ягодиц. Сгибательная поверхность конечностей и лицо обычно в процесс не вовлекаются.
Папулы размером с булавочную головку, просяное или конопляное зерно располагаются рассеянно, имеют плотноватую консистенцию, коническую или полушаровидную форму, розовато-красный цвет. На их поверхности в результате экскориаций могут быть геморрагические корочки.
Некоторые папулы вследствие отечности приобретают уртикарный вид. В случае вторичной пиококковой инфекции появляются пустулы. Заболевание длится от нескольких недель до многих месяцев. При хроническом течении почесухи у больных развиваются невротические расстройства, отмечается плохой сон вплоть до бессонницы. У таких больных возможно увеличение лимфатических узлов, а в крови — эозинофилия.
Дифференциальная диагностика проводится с чесоткой и герпетиформным дерматозом Дюринга, который характеризуется полиморфизмом высыпаний (сгруппированно расположенные на фоне эритемы везикулы и пузыри, уртикарные, эритематозные и папулезные элементы), повышенной чувствительностью больных к йодистому калию, наличием эозинофилии в пузырной жидкости.
Для чесотки характерна локализация на сгибательной поверхности конечностей и других типичных местах, наличие «чесоточных ходов» и парных папуло- везикул. При микроскопическом исследовании, как правило выявляются чесоточные клещи либо отдельные части клеща и его экскременты.
Для лечения взрослые больных почесухой применяются те же медикаменты (в соответствующих дозах), диета и принципы санаторно-курортного лечения, что и у больных диссеминированным нейродермитом.
Узловатая почесуха (prurigo nodularis). Характеризуется высыпанием на разгибательной поверхности конечностей, реже на туловище, сравнительно небольшого количества изолированных плотных попушаровидных папул, размером от горошины и вишневой косточки до лесного ореха, имеющих коричневатый или серовато-бурый цвет.
Вследствие сильного, нередко приступообразного «биопсирующего» зуда поверхность папул часто экскориирована, покрыта геморрагическими корочками либо сероватыми тонкими, плотно фиксированными сухими чешуйками. Множественность расчесов и слабость иммунобиологической сопротивляемости организма у •больных обусловливают явления поверхностной, реже глубокой, пиодермии.
Заболевание характеризуется длительным, часто рецидивирующим течением; ремиссии кратковременные и неполные. В результате длительного и интенсивного зуда у больных нарушается общее состояние, развиваются невротические расстройства, бессонница.
Гистопатология. Роговой ,и местами зернистый слои эпидермиса утолщены, межсосочковые тяжи глубоко внедряется в дерму (резко выраженный акантоз). В дерме, главным образом в верхнем отделе сетчатого слоя, выявляется массивный клеточный инфильтрат из лимфоцитов, фибробла- «стов и гистиоцитов. Коллагеновые и эластические волокна в центральных частях инфильтрата отсутствуют.
Отмечается весьма выраженная гиперплазия нервных окончаний и нервных пучков, утолщение шванновской оболочки нервных стволиков. Местами обнаруживается дегенерация нервных волокон, представляющихся в таком случае бесструктурными разорванными пучками.
Лечение. С успехом применяются обкалывания отдельных узлов 0,25% раствором метиленовой сини на 1—2% бен- каине или новокаине с пролонгатором (5—10% желатина или поливинилпирролидон с молекулярным весом не ниже 40 ООО). Вместо этого раствора можно использовать 1—2,5% водную эмульсию гидрокортизона.
Проведение таких процедур один раз в 4—6 дней (всего 8—12) способствует прекращению зуда и рассасыванию узлов. Отдельные пруригинозные нодулярные элементы разрушаются с помощью жидкого азота, углекислоты (криотерапия), диатермокоагуляции. Одновременно больные получают антигистаминные и седативные препараты.
