Чешуйчатый лишай, или псориаз, — весьма распространенный хронический рецидивирующий дерматоз, впервые описанный в 1799 г. Встречается у 7—10% всех больных, страдающих кожными заболеваниями. По распространенности в последние годы псориаз превалирует над другими дерматозами, поражая лиц молодого возраста, в том числе и детей.
По наблюдениям А. А. Студницына с сотр. (1969), дети, страдающие псориазом, составляют от 19 до 22% всех больных кожными заболеваниями детского возраста. Наиболее часто псориаз возникает в возрасте от 7 до 15 лет (68%), реже — от 1 года до 7 лет (29,6%) и лишь иногда -— в возрасте до 1 года (2,3%). Отмечается рост заболеваемости псориазом среди детей, особенно девочек. Дети заболевают псориазом преимущественно в дошкольном и младшем школьном возрасте, т. е. от 4 до 9 лет, в последние годы чаще стал встречаться псориаз и у детей грудного возраста.
Несмотря на то, что со второй половины XIX века псориаз изучается многочисленными отечественными и зарубежными клиницистами, все же причина и патогенез заболевания остаются недостаточно раскрытыми. Существует большое количество разнообразных концепций, хотя ни одна из них не является достаточно обоснованной.
Вирусная теория — это одна из наиболее вероятных теорий, имеющая много серьезных доказательств. Обнаруживая внутриклеточные включения в шиповидном слое свежих псориатических папул и сравнивая их с тельцами Гварниери при оспе, Кирле и Липшиц считали эти включения характерными и специфическими для псориатического вируса.
С целью подтверждения вирусной теории псориаза Линденберг (1936), а затем А. Ф. Ухин’(1960) и А. М. Кричевский (1961) вводили сыворотку больных псориазом и экстракт из чешуек экспериментальным животным интрадермально и интратестикулярно и констатировали у них появление псориазоподобных высыпаний. Авторам удалось обнаружить в шиповидном слое включения, которые трактовались как конгломерат вирусов, заключенных в липоидобелковую оболочку, и культивировать предполагаемый вирус на хорионаллантоисе куриного зародыша, а также установить наличие агглютининов и преципити- нов в сыворотке больных псориазом.
А. Ф. Ухин наблюдал у больных псориазом измененные морфологически сперматозоиды, в головках которых находились элементарные тельца. Исследователи, доказывавшие вирусную этиологию псориаза, считают, что для возникновения болезни необходимо не только наличие вируса, но и существование определенных патогенетических факторов.
Возможно, что у здоровых людей вирус существует в состоянии анабиоза и лишь при нарушении обмена, невротических расстройствах, эндокринных заболеваниях и других патологических состояниях приобретает патогенность, переходя из состояния анабиоза в вирулентную форму. Однако не всеми авторами подтверждается наличие вируса псориаза в организме больных.
Несмотря на существование многочисленных доказательств вирусной этиологии псориаза, вопрос остается открытым. По-видим.ому, данные исследования требуют дополнительных клинико-экспериментальных наблюдений и глубокой основательной проверки.
Инфекционно-аллергическая теория. Базируется на ряде наблюдений, констатировавших возникновение болезни после гриппа, хронического тонзиллита, обострения очагов фокальной инфекции, ангины, пневмонии или при наличии скрытого очага инфекции.
Полученные в последние годы сведения о высоких титрах антистрептолизина-О, анти- стрептокиназы и успешное применение, по нашим данным, стрепто- и стафилоантигенов для специфической десенсибилизации являются существенными факторами, свидетельствующими о влиянии стафило- и стрептококковой инфекции на возникновение и течение псориаза. Выявленные нами повышенные титры антистрептолизина-О, антистрептокиназы, наличие положительных кожных тестов к высоким разведениям стафило- и стрептоаллергенов у больных псориазом подтверждают существование сенсибилизации к указанным инфекционным факторам.
Можно полагать, что псориаз представляет собой проявление аллергической тканевой реакции на сложную структуру микробных клеток стафило- или стрептококков или на продукты их жизнедеятельности. В этом аспекте приобретает особое значение роль хронических очагов инфекции, особенно тонзиллитов, имеющихся у детей любого возраста.
На возможную патогенетическую связь хронического тонзиллита и псориаза указывают многочисленные отечественные и зарубежные авторы, наблюдавшие наступление длительных ремиссий после тонзиллэктомии. Хронический тонзиллит подготовляет фон, на котором впервые возникает псориатическое заболевание, или, возможно, тонзиллиты провоцируют дремлющий патогенный фактор псориаза.
Учитывая возможность вирусной этиологии псориаза, мы предполагаем, что фильтрующий вирус легче проходит через ослабленный носоглоточный барьер и встречает в организме
благоприятную почву, подготовленную длительным воздействием стрептококков, стафилококков и их токсинов. С одной стороны, они вызывают сенсибилизацию организма, а затем аутосенсибилизацию, с другой — ослабляют сопротивляемость организма и, в частности, снижают защитные силы против возможной вирусной инфекции.
Очень часто состояние кожи как органа изменяется вследствие невротических расстройств, эндокринных и обменных нарушений, являющихся важными патогенетическими факторами при псориазе.
Неврогенная концепция. Основывается на частом возникновении псориаза вслед за нервным потрясением. Нередко псориаз появляется или рецидивирует в связи с умственным и физическим перенапряжением, психической травмой, длительными конфликтными ситуациями в быту или на производстве. При этом в коже развиваются нарушения секре- торно-иннервационного характера.
Случаи возникновения болезни или ее обострения после тяжелых переживаний, психических потрясений описаны многими дерматологами, как отечественными, так и зарубежными. Нередко у больных псориазом констатируются и определенные симптомы заболевания различных отделов нервной системы. Еще П. В. Никольский отмечал мышечно-сосудистый невроз кожи и находил в межпозвонковых симпатических узлах у больных псориазом резко выраженное перерождение ганглиозных клеток с атрофией их до распада и полного уничтожения.
У больных псориазом обнаруживались органические изменения в нервной системе в форме миелита, интерстициального неврита, а также склеротические бляшки в сером веществе спинного мозга. У большинства больных псориазом устанавливались пониженная возбудимость высших нервных центров, нарушение Холодовой рецепции кожи, частые функциональные нарушения сенсорной функции кожи, центральной нервной системы и вегетативных функций.
Однако применение разнообразных средств седативной терапии не позволяет полностью предотвратить рецидивирование процесса. Кроме того, заболевание псориазом у детей часто не удается связать с каким-либо предшествующим нервно-психическим расстройством. Поэтому неврогенная концепция псориаза не объясняет всех возможных механизмов развития болезни.
Теория эндокринных нарушений. Особое значение уделяется стрессовым реакциям и эндокринной дискорре- ляции, так как вследствие нервного и физического перенапряжения происходит истощение системы гипофиз — кора надпочечников с угнетением секреции провоспалительных и противовоспалительных гормонов, особенно у больных тяжелыми формами псориаза.
При этом обнаруживаются изменения не только глюкокортикоидной, но и минералокортикоидной функции коры надпочечных желез, а также поджелудочной, щитовидной и половых желез. Нередко течение псориаза изменяется во время беременности: улучшение обычно наблюдается во второй ее половине и в период лактации, а ухудшение — в первой половине беременности, после аборта, родов и прекращения лактации. Изменение функции эндокринных органов у ряда больных псориазом имеет существенное патогенетическое значение, поэтому в процессе лечения необходима соответствующая их корреляция.
Теория нарушения обмена веществ (обменная). Несомненна связь возникновения и течения псориаза с нарушением белкового, углеводного й особенно жирового обмена. У многих больных псориазом повышено содержание липоидов, холестерина и фосфатидов в сыворотке, значительно нарушается эстерифицирующая способность эпидермиса, жироотделение и потоотделение кожи. Перечисленные нарушения обмена веществ у больных псориазом не служат причиной возникновения дерматоза, так как они выявляются лишь после полного развития клинической картины болезни. Однако изучение их может облегчить решение проблемы патогенеза этого распространенного кожного заболевания.
Наследственная теория. Основывается на случаях возникновения псориаза среди членов одной и той же семьи (у родителей и детей) и выявлении заболевания в предшествующих нескольких поколениях по прямой или боковой линии. По данным разных авторов, так называемый семейный псориаз констатируется в 5—20% случаев и более. Иногда псориаз выявляется у близнецов, чаще у однояйцевых, реже у двуяйцевых.
При этом у некоторых больных близнецов отмечается весьма сходная клиническая картина проявлений заболевания. Однако у большинства больных псориазом не удается установить наследственную передачу дерматоза. По- видимому, в отдельных случаях семейного псориаза можно предположить возможность наследственной или врожденной передачи предрасположения к заболеванию, а не самого заболевания.
Клиника. Клиническая картина болезни характеризуется вариабельностью изменений. Первичным элементом является эпидермальная папула розового цвета, округлых очертаний, размером с просяное зерно или чечевицу, шелушащаяся. Папулы склонны к периферическому росту. Увеличиваясь, они достигают размеров монеты или бляшки и, сливаясь, образуют сплошные очаги папулезной инфильтрации.
При обычной форме псориаза папулы чаще всего располагаются на разги- бательных поверхностях верхних и нижних конечностей и волосистой части головы). Псориатические папулы обильно покрыты серебристо-белыми легко снимающимися чешуйками, которые при поскабливании расслаиваются и увеличиваются в количестве, создавая впечатление стеариновой капли (феномен стеаринового пятна).
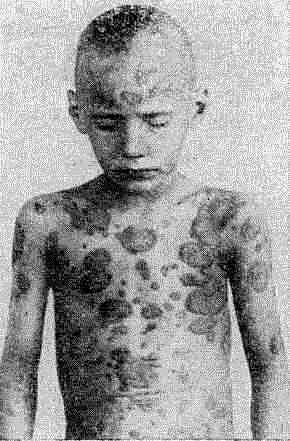
Псориаз
При дальнейшем легком поскаблива- нии ногтем, кончиком предметного стекла или плотной бумагой чешуйки легко снимаются, обнажая влажную блестящую поверхность красного цвета (феномен терминальной пленки). Более тщательное поскаблива- ние приводит к появлению на поверхности пленки точечных капелек крови (феномен «кровяной росы» Полотебнова или точечного кровотечения Ауспитца). Эти феномены легко объясняются особенностями гистологического строения псориатических папул.
Начальная стадия образования псориатических элементов обусловлена акантозом — пролиферацией эпидермальных тяжей с увеличением числа рядов клеток в них до 20—30. В этот же период в эпидермисе нарушается процесс ороговения, развивается паракератоз, при котором в очагах поражения не образуется зернистого, элеидинового и рогового слоев.
На поверхности пораженных участков кожи располагаются измененные недостаточно ороговевшие клетки шиповидного слоя, которые вследствие нарушения эстерифицирующей способности содержат значительное количество холестерина и пузырьков воздуха и потому при нежном поскабливании внешне напоминают стеарин. Чешуйки расположены рыхло, легко удаляются и обнажают блестящую поверхность шиповидного слоя, слегка влажную благодаря значительному количеству лимфы, циркулирующей в межклеточных пространствах.
Акантоз и присоединяющийся в дальнейшем папилломатоз с высоко поднимающимися сосочками, покрытыми всего 1-—2 рядами клеток шиповидного слоя и несущими терминальные сосуды поверхностного сосудистого сплетения, легко травмируемыми при поскабливании, обусловливают третий феномен — точечное кровотечение. Истончение шиповидного слоя над удлиненными и отечными сосочками и значительное увеличение его в межсосочковых промежутках характерны для свежих псориатических папул.
Одновременно в эпидермисе в гипертрофированных эпидермальных отростках, местами в межклеточных промежутках скапливаются нейтрофилы, проникающие из дермы и образующие микроабсцессы Munro). В сосочках, помимо расширения капилляров, отмечается воспалительный инфильтрат из лимфоцитов, гистиоцитов и полиморфноядерных лейкоцитов.
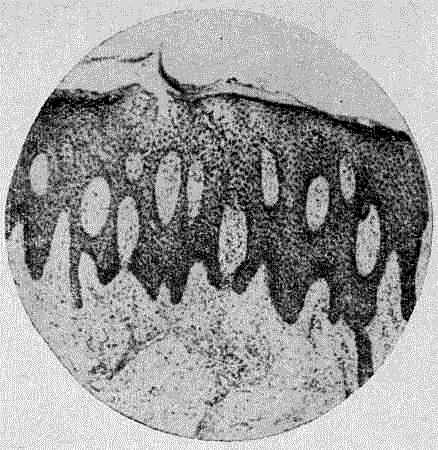
Патогистологические изменения у больных псориазом (акантоз, паракератоз, абсцессы Мунро)
Различают три стадии псориатического процесса: прогрессирующую, стадионаркщо и регрессивную. Для прогрессирующей стадии характерно появление мелких точечных или каплевидных папул ярко-розового цвета, сочных, имеющих по периферии розовато-красный ободок, не покрытый чешуйками — «венчик периферического роста». Прогрессирующей стадии псориаза свойствен зуд, который может отсутствовать в период стационарного или регрессивного течения процесса.
Выраженная тенденция папул к периферическому росту в прогрессирующей стадии легко констатируется не только по имеющемуся розовому венчику роста, но и по наличию фигур слияния, когда близко расположенные элементы сливаются в сплошные очаги, иногда довольно крупные; наряду с этим имеются в большом количестве милиарные папулы.
Сенсибилизация кожи больных псориазом легко выявляется в прогрессирующей стадии положительной изоморфной реакцией или феноменом Кебнера, когда на местах давления, травмы, расчесов заметны линейно расположенные папулезные элементы. Изоморфную реакцию можно получить специально для подтверждения прогрессирования процесса. С этой целью участок видимо здоровой кожи протирают 60—70° спиртом и наносят поверхностную царапину прокипяченной или продезинфицированной иглой. При наличии прогрессирую^ щей стадии через 8—10 дней на месте экскориации образуются милиарные, а затем более крупные узелки, расположенные по ходу царапины.
В стационарной стадии псориаза новые папулы не появляются, все высыпания заметно бледнеют, уплощаются, зуд отсутствует, нет венчика периферического роста и не получается положительной изоморфной реакции.
В период регресса высыпаний на местах многих папулезных элементов заметно выявляется гиперпигментация, или ложная лейкодерма. Крупные очаги приобретают кольцевидную форму, так как в центре происходит разрешение инфильтрации. Рассасывание инфильтративных очагов может совершаться и с периферии — тогда они приобретают вид подтаявших льдинок.
Распознавание стадий псориаза весьма важно для назначения рационального общего и наружного лечения. Так же важно различать сезонность течения псориатического процесса. В наших широтах преобладает псориаз зимний, обостряющийся осенью или зимой. Реже встречается летняя форма болезни,, обусловленная повышенной чувствительностью к ультрафиолетовым лучам или к другим спектрам солнечного излучения. В тяжелых случаях длительно текущего псориаза сезонность обострений не отмечается, и псориаз называется смешанным.
Из клинических разновидностей псориаза выделяют значительное количество форм, отличающихся степенью выраженности экссудативного компонента, характером экссудации,, разнообразием клинических особенностей папул, их локализацией, а также наличием поражения суставов, ногтей и слизистых оболочек. Среди различных форм псориаза, встречающихся у детей, различают: psoriasis inversus — с преимущественной локализацией высыпаний в складках ано-генитальнои области; psoriasis exudativa — с образованием чешуек-корок серовато-желтоватого цвета, рыхлых, слоистых, влажных, псориаз ногтей и две тяжелые формы — псориатическую< эритродермию и артропатический псориаз. Псориаз ногтей выявляется поражением ногтевых пластинок по двум клиническим формам.
Первое поражение проявляется деформацией ногтевой пластинки с точечными вдавлениями, напоминающими наперсток, вторая форма — изменением цвета ногтевой- пластинки (желтовато-коричневый), ее истончением или диффузным утолщением с деформацией наподобие когтя птицы — псориатический онихогрифоз. Ногти могут поражаться на кистях и на стопах.
Как правило, поражение ногтя сопровождается псориатическими паронихиями. Однако возможно также изолированное изменение ногтевых пластинок. Первичный псориаз ногтей чаще бывает в виде «наперстка», чем в виде «когтей хищной птицы». Но диагностика этих случаев весьма сложна, так как точечные вдавления по типу «наперстка» (онпходистрофии) образуются при экзематозном поражении ногтей и ониходистрофиях другой этиологии.
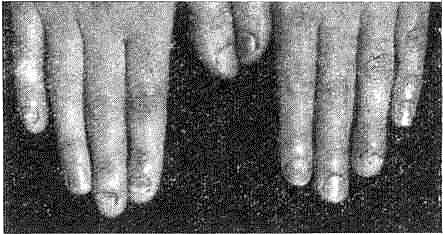
Псориатическое поражение ногтей
Псориатическая зритродермия занимает почти весь кожный покров и развивается вследствие нерационального лечения или бурного развития псориатического процесса у больных с выраженной аллергической реактивностью.
Псориатическая зритродермия сопровождается повышением температуры, значительным чувством зуда, жжения, стягивания и напряжения кожи, особенно в местах гиперемии, отечности и лихенификации. Общее состояние детей тяжелое. Возможно поражение суставов (псориатический артрит). Артропатии у детей чаще возникают в период обострения кожного процесса и нередко сочетаются с эритродермией. Артропа- тический псориаз подразделяется на пять клинических разновидностей: артральгии, синовиты, синовиально-костные формы, остеоартрозы и остеоартропатии.
В процесс вовлекаются как крупные, так и мелкие суставы. Поражается, как правило, несколько суставов с отечностью и гиперемией окружающих тканей. В тяжелых случаях развивается деформирующий, ан- килозирующий полиартрит. Рентгенологически в ранних стадиях развития выявляется остеопороз — разрежение костного вещества и выраженный инфильтрат в периартикулярных тканях. В дальнейшем развиваются воспалительные изменения в суставных частях костей с последующей атрофией, склерозированием и анкилозированием.
Клиническая симптоматология псориаза у детей до 5 лет несколько отличается по сравнению с особенностями проявления этой болезни в более старшем возрасте. Псориаз у юношей, а также детей среднего и младшего школьного возраста морфологически проявляется такой же папулезной сыпью, как и у взрослых, но характеризуется большей яркостью, сочностью элементов, их склонностью к слиянию, более выраженным экссудативным компонентом воспалительной реакции с обильным образованием чешуйко-корок и массивных серозных корок.
В грудном возрасте и у детей до 5 лет в начале «формирования псориатическая сьгпь бывает пятнистой в виде эритематозных пятен, иногда с мокнутием и наличием экосу- .дативных папул. Эффлоресценции часто появляются на волосистой части головы, лице, в складках за ушными раковинами, в области гениталий у девочек, в паховых и подмышечных областях и представляют большие трудности для диагностики. Псориаз детей этого возраста проявляется распространенной сыпью с обильными сливными очагами поражения, располагающимися особенно часто на волосистой части головы, лице, коже туловища и конечностей, оставляя свободными от высыпаний лишь ладони и подошвы.
Располагаясь в области паховых складок, псориатические высыпания у детей склонны распространяться и на слизистую оболочку гениталий, где они образуют сливные участки поражения, покрытые скудными чешуйками, с выраженной гиперемией, отечностью, а иногда с мокнутием. Псориаз детей младшего возраста часто обостряется в весенне-летнее время и сопровождается повышенным выделением уропорфиринов. Когда дети становятся старше, псориаз чаще переходит в зимнюю форму.
Общее состояние детей, больных псориазом, изменяется. Особенно часто отмечается вегетодистония с преобладанием ваготонии. Основной обмен, как правило, снижен. Нередко определяется нарушение липоидного и холестеринового обмена с изменением лецитино-холестеринового индекса. Диспротеи- немия проявляется уменьшением альбуминов, углобулинов и повышением ссг-глобулинов. Эндокринопатии функционального характера особенно часто выявляются в виде угнетения активности щитовидной железы и снижения функции гипофизо- надпочечниковой системы.
Обнаруживаемые изменения внутренних органов нестойки, носят функциональный характер, находятся в прямой зависимости от выраженности кожных проявлений и проходят вместе с регрессированием псориатиче- «ских высыпаний. Множественная симптоматика сопутствующих висцеропатий, носящих нестойкий функциональный характер, которые нельзя объяснить какими-либо другими причинами, кроме основного заболевания, позволяет считать псориаз системным заболеванием. Ряд дерматологов предлагают применять термин «псориатическая болезнь».
Лечение. Детям, больным псориазом, лечение назначается с учетом особенностей их организма, стадии процесса, его сезонности, участия патогенетических факторов, способствующих возникновению или обострению псориаза.
В период прогрессирования болезни рекомендуется щадя- яцее общее и индифферентное наружное лечение. Используются десенсибилизирующие, антигистаминные средства. К ним относятся препараты кальция (молочнокислый кальций, глюконат кальция, глицерофосфат кальция), витамин B12 по 50— 100 мкг внутримышечно через день (на курс 20 инъекции), витамин в виде 2,5 или 6% раствора по 1 мл через день (на курс 15—20 инъекций), внутривенные вливания 30% раствора гипосульфита натрия по 5—7—10 мл ежедневно или через день,, действующего не только как десенсибилизирующее средство,, но и как препарат, уменьшающий явления ацидоза и снижающий воспалительный потенциал тканей.
При отсутствии противопоказаний к применению кортикостероидных препаратов у детей с гипофункцией коры надпочечников назначается АКТГ по 10—20 единиц внутримышечно через день или ежедневно (общая курсовая доза до 300—400 единиц). Выраженные явления экссудации, наклонность к генерализации или торпидному течению, псориатическая „эритродермия, артропа- тический псориаз являются показаниями к назначению кортикостероидных гормонов — преднизолона, триамцинолона или дексаметазона. Преднизолон принимают по 0,001 г 3—4 раза в день после еды, триамцинолон — по 0,0004—0,0005 г, а дек- саметазон — по 0,0002 г 2 раза в день до получения положительного терапевтического эффекта с последующим медленным снижением.
Детям с нарушениями липоидного обмена рекомендуется- диета с ограничением жиров, применением растительных масел в комплексе с липолитическими средствами — цетамифе- ном по 0,1—0,15 г 3—4 раза в день, метионином по 0,15— 0,25 г 3—4 раза в день, витаминами Bi5 и В13 по 0,01—0,025 г 3 раза в день. При наличии фокальных очагов инфекции (ангина, тонзиллиты, аденоиды, гайморит, хронический холецистит и др.) назначаются антибиотики широкого спектра действия с антигистаминными препаратами типа димедрола, диа- золина, супрастина, пипольфена или динезина. Принимаются меры к возможно быстрой санации этих очагов (тонзиллэкто- мия или тонзиллотомия, тубус-кварц).
Одновременно после специального тестирования стрепто- или стафилоаллергенамк используются средства специфической десенсибилизации к микробной флоре — стрептофиброантиген или стафилоана- токсин. Эти препараты вводятся в наружную поверхность плеча или переднюю поверхность предплечья внутрикожна один раз в 2—4 дня (после прекращения реакции — местной,, общей или очаговой — от предыдущей инъекции) в постепенно увеличивающейся дозе: от 0,05—0,1 — 0,15—0,2 до 1 мл„ а детям старшего возраста — до 2 мл. В одну точку внутри- кожно можно ввести не более 0,2—0,25 мл, поэтому дозу в 1 мл вводят в четыре точки плеча или предплечья с таким- расчетом, чтобы между этими точками оставалось 3—4 см.
С целью повышения иммунологических свойств организма детям, больным псориазом, производятся также инъекции гис- таглобина, вводимого подкожно в дозах 0,25—0,5 — 0,75— 1,0 — 1,5 и далее по 1,5 мл 3—4 раза (инъекции делают один- раз в 2—3 дня), и гамма-глобулина по 7г—1 человеко-дозе один раз в 3—4 дня (на курс 6—8 инъекций). Для активизации фагоцитоза при наличии очагов скрытой инфекции показан также метилурацил от 0,15 до 0,5 г 3—4 раза в день или пентоксил от 0,05 до 0,25 г в зависимости от возраста 3—4 раза в день.
В стационарной или регрессивной стадии псориаза можно назначать аутогемотерапию по обычной схеме, пирогенал, продигиозан или ацетоксан. Пирогенал применяют детям с 3-летнего возраста внутримышечно, начиная с 5—10 МПД, постепенно повышая дозу до 100 МПД (на курс 1000— 1500 МПД). Инъекции производят через 2—3 дня с учетом реакции ребенка.
Продигиозан назначают внутримышечно, начиная с 5—20 мкг и постепенно повышая дозу до 20—50 мкг {5—7 инъекций на курс лечения) через 2—3 дня в зависимости от реакции. В случае значительного повышения температуры дозу повторяют и удлиняют промежутки между инъекциями. Побочных явлений после использования этих препаратов не наблюдалось. У больных зимней формой псориаза широко используется ультрафиолетовое облучение и курортное лечение, но лишь в период разрешения процесса.
Наружное лечение псориаза у детей проводится с учетом стадии болезнй. Индифферентные кремы —ланолиновый, нафталано- вый, мазь Рыбакова, мази с кортикостероидными гормонами (0,5% преднизолоновая, 2,5% гидрокортизоновая, синалар, ок- сикорт, локакортен) используются в период прогрессирования болезни. В стационарной стадии назначаются редуцирующие средства (деготь, ихтиол, сера, нафталанская нефть) в пастах или мазях, но на небольшие участки поражения.
При выраженной инфильтрации очагов в стадии регрессирования назначаются дегтярные, ихтиоловые пасты и мази, начиная с 2% концентрации, с добавлением озокеритотерапии, парафиновых, грязевых аппликаций, а также гидротерапии.
Рациональное лечение, диспансеризация детей в период ремиссий, санация очагов фокальной инфекции, лечение интеркуррентных заболеваний и выявленных (как правило, функциональных) нарушений со стороны внутренних органов, нервной и эндокринной систем, правильный режим питания, занятий и отдыха детей, особенно подростков, широкое использование климатолечения и курортных факторов дают возможность добиться более длительных ремиссий, отдалить сроки наступления очередного рецидива.
