Это хроническое рецидивирующее заболевание, характеризующееся своеобразием первичных морфологических элементов. Обычно оно наблюдается у взрослых и гораздо реже возникает у детей. Так, в детском отделении больницы имени Короленко с 1958 по 1968 г. находились 15 детей в возрасте от 7 месяцев до 12 лет, больных красным плоским лишаем.
Этиология болезни неизвестна. Исследования ряда отечественных, а также зарубежных авторов, доказывающих роль вирусной инфекции, не являются достаточно убедительными и достоверными. Поэтому, помимо вирусной, существуют теории неврогенного и наследственного возникновения болезни.
Развитие процесса после нервно-психических потрясений, расположение элементов по ходу нервных ветвей при наличии невритов свидетельствуют о значительном влиянии нейрогенных факторов. У детей, больных красным плоским лишаем, часты невротические расстройства, повышенная раздражительность, истощаемость нервных процессов. Нервная теория возникновения красного плоского лишая не противоречит вирусной, так как вирус может быть нейротропным.
В подтверждение инфекционности красного плоского лишая описан случай заражения врача, производившего биопсию у больного. Через месяц у врача появился первый очаг на правой руке, а через 3 недели — мелкие новые высыпания, такие же, как у его пациента. У некоторых больных красным плоским лишаем выявляются отчетливые изменения иннервации и трофики кожи, обусловленные поражением спинномозговых ганглиев.
Наследственная теория не получила пока признания ввиду редкости заболевания и трудностей прослеживания генеалогического дерева, хотя в литературе и опубликованы случаи возникновения красного плоского лишая в нескольких поколениях.
Заболевание проявляется образованием полигональных папул на сгибательной поверхности лучезапястных суставов, предплечий, боковых поверхностях живота, на груди и спине. Паду л ы имеют плоскую поверхность с центральным вдавлением, восковидным блеском, они своеобразного фиолетовокрасноватого и малиново-красного цвета, напоминающего малину с молоком.
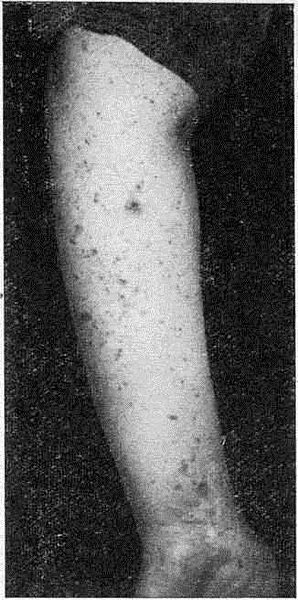
Красный плоский лишай
На голенях и стопах папулы часто более возвышенные, нередко гипертрофированные. У взрослых могут образоваться папилломатозные разрастания с появлением атипичных веррукозных форм этого дерматоза. Поверхность папул вначале гладкая, слегка блестящая, иногда может покрываться сухими серовато-белыми чешуйками. Размеры папул варьируют от просяного зерна до чечевицы, но они могут быть и мелкими, милиарными.
Располагаются папулезные элементы рассеянно или сгруппированно, без выраженной склонности к слиянию и образованию обширных очагов папулезной инфильтрации, как это часто можно наблюдать у больных псориазом. На поверхности отдельных папул и сливных очагов поражения отчетливо видны просвечивающие серовато-перламутровые точки и белесовато-опаловые полосы в виде причудливого переплетающегося рисунка — сетка Уикхема.
Эти образования обусловлены неравномерно гипертрофированным зернистым слоем, который слегка просвечивает через роговой слой. Сетка Уикхема становится более заметной, если смочить папулезные эффлоресценции водой или смазать растительным маслом. Особенно контрастно выражена сетка Уикхема при поражении слизистой оболочки рта или гениталий, где отсутствует роговой слой и отчетливо выявляются серовато-перламутровые и белесовато-опаловые полосы и точки, напоминающие своими очертаниями листья папоротника.
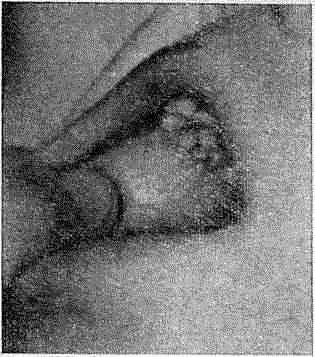
Красный плоский лишай слизистой оболочки рта
Неравномерное разрастание зернистого слоя (гранулез), легкий гиперкератоз, паракератоз, акантоз и папилломатоз представляют собой характерные черты гистологической структуры красного плоского лишая. Отчетливо сформированный воспалительный инфильтрат с четкой нижней границей, располагающийся лишь в пределах сосочкового слоя дермы и состоящий из лимфоцитов, незначительного количества гистиоцитов и полиморфноядерных лейкоцитов, составляет типичную особенность гистологии этого дерматоза.
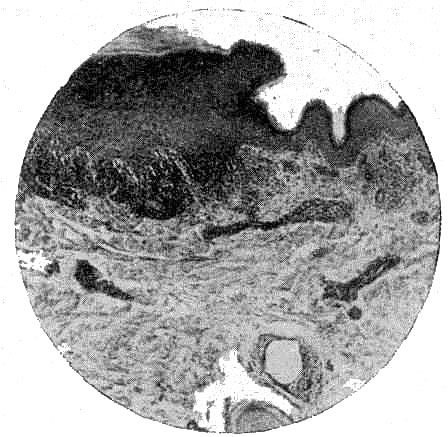
Патогистологические изменения у больных красным плоским лишаем (гранулез, акантоз, папилломатоз)
Диагноз. Основывается на характерных морфологических чертах папулезной сыпи: полигональность, плоская поверхность, центральное вдавление, малиново-красный цвет с фиолетовым оттенком, наличие восковидного блеска и сетки Уикхема, а также излюбленная локализация на сгибательных поверхностях лучезапястных суставов и предплечий.
На местах разрешившихся папул красного плоского лишая сравнительно длительное время сохраняется гиперпигментация с оттенком сепии. В атипичных случаях (эритематозный красный плоский лишай, пемфигоидный или веррукозный) диагноз подтверждается весьма характерной гистологической картиной.
Болезнь имеет три стадии — прогрессирующую, стационарную и регрессивную. В прогрессирующей стадии у детей отмечаются выраженный зуд, невротические расстройства, обилие ярких сочных элементов, линейное их расположение на местах травмы, расчесов (положительная изоморфная реакция, или феномен Кебнера).
Значительное участие экссудативного компонента у детей приводит к образованию везикулезной и даже пемфигоидной формы красного плоского лишая, так как детская кожа обильно снабжена сосудами, гидрофильна и содержит больше внутри- и внеклеточной жидкости. В стационарной стадии болезни отмечается уплощение и побледнение элементов, уменьшение зуда и появление отдельных участков гиперпигментации на местах исчезнувших папул. Регрессивная стадия процесса характеризуется обилием вторичных пигментных пятен, отсутствием зуда и новых элементов.
У детей грудного возраста красный плоский лишай отличается выраженной склонностью к слиянию папул со значительной гиперемией очагов, их отечностью и наличием везикулезных элементов. Эффлоресценции сыпи могут быть представлены также очагами диффузной гиперемии малиновофиолетового цвета с отечностью и шелушением (эритематозный красный плоский лишай). Диагноз облегчается при обнаружении отдельных характерных папул по периферии эрите- матозных участков.
Течение болезни хронически-рецидивирующее. Однако тенденция к рецидивированию, особенно у детей, выражена менее четко, чем у больных псориазом. Под влиянием рационального лечения заболевание разрешается, оставляя значительную пигментацию. В редких случаях при неправильном лечении или вследствие неблагоприятного течения процесса возможно возникновение эритродермии с поражением волосистой части головы и ногтей.
Лечение. Назначается индивидуализирований в соответствии со стадией процесса и общим состоянием ребенка. В период прогрессирования болезни используются АКТГ и кортикостероидные гормоны с антигистаминными препаратами.
Детям школьного возраста назначается электросон и гипноз или гипноз без электросна. Весьма эффективно применение антибиотиков широкого спектра действия в комплексе с антигистаминными средствами, особенно если процесс прогрессирует. В этих случаях назначаются тетрациклин, окси- тетрациклин, эритромицин, олететрин, рондомицин в дозировках от 100 000 до 250 000 ЕД 3—4 раза в сутки с учетом возраста ребенка в течение 2—3 недель. Из антигистаминных средств применяются димедрол, супрастин, этизин, диазолин, пипольфен, альфадрил и др. по 0,005 г 3 раза в день детям от 3 до 5 лет, по 0,015 г 2—3 раза в день детям от 5 до 10 лет и по 0,025 г 3 раза в день детям старше 10 лет.
В комплексе с антибиотиками и антигистаминными веществами широко назначаются седативные препараты. Это малые дозы бромистых препаратов — 1—2% раствор бромистого натрия или бромистого калия по 1 чайной или десертной ложке 3 раза в день, так называемые малые транквилизаторы — триокса- зин, седуксен или мидокалм и др. по 0,01—0,15 — 0,3 г 2—3 раза в день в зависимости от возраста ребенка в течение 2—3 недель. Во время стационарной и регрессивной стадий широко применяются витамины: концентрат витамина А, комплекс витамина В, аскорбиновая кислота, рутин и препараты железа.
Из физиотерапевтических средств назначается диатермия шейных и поясничных симпатических узлов, а при ограниченных процессах — ультразвук и лучи Букки. Наружные лекарственные средства в лечении красного плоского лишая не имеют существенного значения.
Наиболее приемлемы в детской дерматологии при наличии сильного зуда спиртовые обтирания с добавлением к спирту небольшого (0,5—1%) количества тимола или хлоралгидрата, хлсфэтона, ментола, салициловой, лимонной кислот или анестезина с последующим нанесением на очаги 0,5% преднизолоновой мази, мазей с кортикостероидными гормонами и антибиотиками — локакортен, оксикорт, дермозолон, геокортон и др.
Возможно назначение паст или мазей с резорцином, дегтем, ихтиолом, серой в 2—5% концентрации для ускорения рассасывания очагов инфильтрации. Детям старше 3 лет в период разрешения болезни для закрепления клинического эффекта можно рекомендовать курортное лечение на Южном берегу Крыма или Кавказа, если нет противопоказаний со стороны сердечно-сосудистой системы и внутренних органов.
