Десквамативная эритродермия представляет актуальную проблему патологии грудного возраста. Хотя она встречается довольно редко, но протекает тяжело и дает высокую летальность. Заболевание выделено из других дерматозов детского возраста Лейнером в 1907 г. Лейнер и Моро (1909), наблюдавшие постоянное сочетание поражений кожи с желудочно-кишечными расстройствами,мпредполагали, что эта болезнь обусловлена аутоинтоксикацией.
Другие авторы объясняли развитие заболевания аутосенсибилизацией или рассматривали его как проявление энтерококковой инфекции. Ю. Ф. Домбровская, Н. И. Ланговой и др. относят это заболевание к ги- повитаминозам и главной его причиной считают недостаток биотина и витамина А. Значительную роль в развитии заболевания, по мнению Ф. А. Зверьковой, играет также патологическое течение беременности. По ее данным, у 85% матерей, дети которых больны десквамативной эритродермией, отмечались явления токсикоза во время беременности.
Существует спорная точка зрения некоторых дерматологов о том, что десквамативная эритродермия является особой формой себорейной экземы.
По статистическим сводкам больницы имени Короленко с 1954 по 1958 г. больные десквамативной эритродермией составляли 3% детей с кожными болезнями. Течение болезни тяжелое, и в прошлом десквамативная эритродермия нередко заканчивалась летально. В последние годы в связи с ранней госпитализацией и широким применением антибиотиков и витаминов процент смертности детей значительно уменьшился.
Клиника. Заболевание чаще всего возникает в первые дни и месяцы жизни ребенка и проявляется тремя группами симптомов: поражением кожи, желудочно-кишечного тракта и системы крови. Изменения кожи начинаются с ягодиц, ягодично-бедренных и паховых складок. Первичным элементом является насыщенно яркое отечное эритематозное пятно, слегка выступающее над уровнем здоровой кожи.
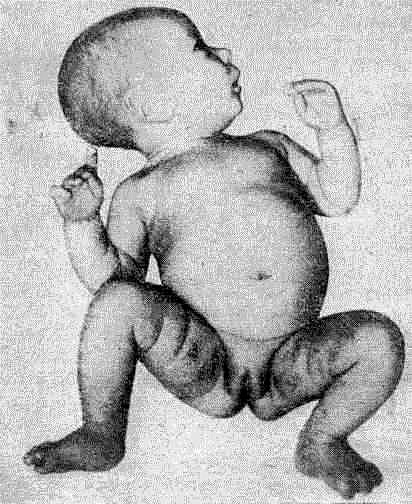
Десквамативная эритродермия Лейнера
Границы пятен нечеткие, очертания разнообразные, размеры от монеты до детской ладони. Появившись на ягодицах и в паховых складках, пятна быстро сливаются и, распространяясь по поверхности, захватывают кожу живота, спины, шеи, верхних и нижних конечностей, волосистой части головы и лица. В области лица особенно интенсивно поражаются лоб, надбровные дуги, щеки и веки. Нос и подбородок вовлекаются в процесс только в очень тяжелых случаях.
На волосистой части головы отмечается диффузное шелушение в виде скопления обильного количества чешуек желто-серого цвета, которые наподобие панциря могут достигать лба и надбровных дуг. Волосы становятся сухими, редеют. Значительное шелушение отмечается и в очагах, расположенных на коже туловища и конечностей, где на фоне гиперемированной и инфильтрированной кожи видны чешуйки отрубевидного или пластинчатого характера с перламутровым блеском.
В области складок наблюдается мацерация, мокнутие. В местах поражения часто образуются глубокие болезненные трещины. Изменяются также и ногти. Отмечается их складчатость, утолщение, а в тяжелых случаях — полное отхождение ногтевых пластинок.
Желудочно-кишечные расстройства проявляются диспепсическим стулом, обильными срыгиваниями, рвотой. У детей, как правило, бывает понижение аппетита, бессонница, беспокойство. Дети плохо прибавляют в весе, а при поступлении в клинику у них нередко констатируется гипотрофия II или III степени.
Характерная для десквамативной эритродермии гипохром- ная анемия чаще всего выявляется не в момент поступления, а несколько позже. В дальнейшем анемия может быстро нарастать и процент гемоглобина падает до 25—35. Со стороны морфологии крови отмечается лейкоцитоз, эозинопения и лимфоцитоз. Уменьшение числа эозинофилов или даже их отсутствие в мазке используется рядом авторов как дифференци- альноиагностический признак, позволяющий отличить болезнь от экссудативного диатеза и детской себорейной экземы, при которых, как правило, наблюдается эозинофилия.
Заболевание протекает с нормальной температурой, но возможен и субфебрилитет; с присоединением осложнений температура повышается до 38—39°. Вследствие лабильности иммунобиологической реактивности организма ребенка в первые месяцы жизни эритродермия довольно часто осложняется пневмонией, отитом, пиурией, абсцессами.
Диагноз. Основывается на наличии пятнистых элементов островоспалительного характера, тенденции их к слиянию, на соответствующей локализации и совокупности кожных изменений с анемией и желудочно-кишечными расстройствами.
Дифференциальный диагноз проводится с эксфолиативным дерматитом Риттера фон Риттерсхайна, острой эпидемической пузырчаткой новорожденных, сифилитической пузырчаткой, диффузной инфильтрацией Гохзингера, себорейной экземой, кандидамикозом и опрелостью.
Эксфолиативный дерматит начинается с пузырных высыпаний на лице, вокруг рта. Пузыри быстро увеличиваются и распространяются на большие участки кожного покрова.
Острая эпидемическая пузырчатка новорожденных — контагиозное стафилококковое заболевание, при котором появляются пустулезные элементы на отечном эритематозном фоне, чаще всего на коже туловища и конечностей.
Сифилитическая пузырчатка характеризуется пузырными высыпаниями, расположенными на инфильтративном основании, наличием бледных трепонем в жидкости пузырей. Диффузная инфильтрация Гохзингера при врожденном сифилисе в грудном возрасте имеет более выраженную плотность, отличается медно-бурым оттенком очагов поражения, располагается чаще на ладонях, подошвах, вокру1 рта. В отделяемом или в тканевой жидкости всегда можно обнаружить бледную трет понему.
Для себорейной экземы типичен полиморфизм высыпаний, наличие папуло-везикулезных и везикулезных элементов, образование мокнущих эрозивных участков на лице, волосистой части головы, шее и других характерных местах локализации. При себорейной экземе можно наблюдать рассеянное расположение элементов без склонности к сплошным аритродермическим процессам.
Интертриго и кандидамикоз ограничиваются расположением в складках; при этом бывает значительно выражена мацерация, мокнутие. При кандидамикозе по краям поражения образуется венчик отслаивающегося эпидермиса, а по периферии можно видеть отсевы. Интертриго обычно имеет резко выраженные границы и мацерированную поверхность.
Лечение. У всех детей лечение должно быть комплексным с обязательным применением средств, повышающих иммунобиологические защитные механизмы. Назначается аскорбиновая кислота по 50 мг, фолиевая кислота и рибофлавин по 3,5—10 мг 2—3 раза в сутки. При поносах и частой рвоте вводится витамин B12 (50 мкг) и витамин B1 (25 мг) внутримышечно через 1—2 дня (всего 10—12 инъекций). Эта комбинация способствует прекращению рвоты.
Большое значение имеют препараты, стимулирующие защитные силы организма ребенка: гамма-глобулин, гемотерапия в различных вариантах, введение крови матери, а также антибиотики широкого спектра действия: эритромицин, олететрин, рондомицин.
Одновременно назначается концентрат витамина А или его диспергированный аналог. Специфическим средством лечения является биотин (витамин Н). Он применяется внутрь по 0,01 г в сутки или внутримышечно по 5 мг в сутки.
В целях улучшения качества материнского молока рекомендуется обратить серьезное внимание и на витаминизацию матерей. Отмечается значительное снижение количества осложнений и более легкое течение эритродермии, если больные дети и их матери получают концентрат витамина А. Вскармливание проводится только материнским или донорским молоком.
Наружно через день назначаются общие теплые ванны (температуры 37,5—38°) с марганцовокислым калием в течение 10 минут, смазывание унновским кремом с бурой (3—5%), 1% гелиомициновой, 5% колймициновой мазью, мицериново- гареднизолоновой мазью, оксикортом, геокортоном, локакорте- 1HOM или синаларом с неомицином, 5% нафталанским кремом, кремом с витамином А.
Прогноз благоприятный. Рациональное лечение, правильный уход, отрегулированный пищевой режим способствуют излечению ребенка в течение 3—4 недель. Заболевание не имеет тенденции к хроническому рецидивирующему течению.
