Краткие исторические сведения
О времени первого упоминания о сифилисе нет единого мнения. С одной стороны, в сохранившихся древних рукописях различных народов имеются описания поражений кожи и костей, напоминающих сифилитические. С другой стороны, есть теория «американского» происхождения сифилиса. Сторонники ее считают, что в конце XV века матросы Христофора Колумба заразились сифилисом от индийских женщин, так как среди возвратившихся из Америки матросов была распространена неизвестная до того времени болезнь, которая протекала с поражением кожи, слизистой оболочки полости рта, половых органов и костей.
Тогда же, в конце XV века (1495), в войсках французского короля Карла VIII вспыхнула эпидемия неизвестного заболевания, названного позднее сифилисом. Вместе с этими войсками передвигалось более 14 000 проституток; многие из них болели сифилисом и, возможно, заразились от испанцев из экспедиции Христофора Колумба, поступивших на службу в армию Карла VIII. Заболевание так широко распространилось, что Карл VIII вынужден был распустить свои войска.
А так как в его войсках были солдаты из различных стран, то возвращение их на родину привело к дальнейшему распространению сифилиса в Европе. Таким образом, первые сведения о пандемии сифилиса в Европе относятся к концу XV столетия и совпадают с открытием Колумбом Америки (1493). Вскоре эта пандемия охватила другие части света. В конце XV века сифилис появился и в России, которая была связана торговыми и дипломатическими отношениями с другими странами.
Таким образом, по вопросу возникновения сифилиса в Европе существуют две теории: теория американского происхождения и теория древности сифилиса в Европе. В пользу последней теории говорят литературные источники, памятники изобразительного искусства (например, бюст Сократа), описания заболевания, воспроизводящие клиническую картину сифилиса, раскопки могильников неолитического периода, когда в костях сохранившихся скелетов людей были обнаружены изменения, характерные для гуммозных поражений костей — сифилитических остеопериоститов и остеомиелитов.
На американском континенте при раскопках могил индейцев, погибших в доколумбовские времена, также обнаружены сифилитические поражения в костях. Поэтому вопрос о времени возникновения и путях распространения сифилиса в Европе остается открытым.
В дальнейшем сифилис был обнаружен в других странах: в 1499 отмечены первые больные в России, а в 1500 г. почти все государства европейского континента были охвачены пандемией сифилиса, который затем проник в страны Азии и Африки. К 1512 г. болезнь распространилась по всей Азии.
Название болезни. Итальянцы называли сифилис испанской болезнью, французы — неополитанской, немцы и швейцары — французской и т. д. Существуют и другие названия — половая чума, галльская болезнь, любострастная болезнь. В русских литературных источниках и официальных документах XVIII и XIX веков это заболевание обозначалось как французская болезнь — «францвенерия». Некоторые научные термины сохранились и до наших дней.
В 1527 г. французский врач Бетенкур назвал эту болезнь «morbus venereus» или «lues venereus», что подчеркивало половой способ заражения. В 1530 г. итальянский врач, философ и поэт Фракасторо предложил название «сифилис» по имени главного персонажа своего произведения. Эти названия существуют как синонимы и в настоящее время.
Первое время течение сифилиса отличалось чрезвычайной злокачественностью, болезнь сопровождалась обширными изъязвлениями, разрушением костей и часто приводила к смерти вследствие поражения внутренних органов и нервной системы. Уже в XVI столетии было подмечено, что болезнь передается преимущественно половым путем. Однако существовали и другие венерические болезни (гонорея, мягкий шанкр), которые врачи не различали.
В течение XVI и XVII веков господствовала теория единства трех венерических болезней: сифилиса, гонореи и мягкого шанкра — так называемая унитарная теория. В XVIII столетии некоторые ученые стали указывать на то, что это разные заболевания. Эти правильные взгляды были поколеблены авторитетом Джона Ген- тера, у которого в 1767 г., после того как он привил себе в уретру и препуциальный мешок отделяемое из мочеиспускательного канала «гонорейного» больного, развились симптомы сифилиса.
Объясняется это тем, что у этого больного была первичная сифилома в уретре, ошибочно принятая Гейтером за гонорею. Поэтому был сделан неправильный вывод о единстве гонореи и сифилиса. Лишь в 30-х годах XIX столетия Рикор путем непозволительного клинического эксперимента (он заразил 667 человек гонореей, а 700 — отделяемым из твердого шанкра) пришел к правильному выводу о развитии сифилиса и гонореи.
Следует подчеркнуть недопустимость подобного эксперимента на людях. С наступлением эры бактериологических открытий была установлена этиология венерических болезней. В 1879 г. Нейссер открыл гонококк. В 1887 г. О. В. Петерсен в Петербурге, а в 1889 г. Дюкрей выявили возбудителя мягкого шанкра — стрептобациллу Петерсена— Дюкрея. В 1905 г. Шаудин и Гофман описали возбудитель сифилиса — бледную спирохету (трепонему).
В 1903 г. И. М. Мечников и Ру привили сифилис человекообразной обезьяне. Бертарелли в 1906 г. привил сифилис кроликам в роговицу и в переднюю камеру глаза, Пароди в 1907 г. — в яичко кролика, а П. С. Григорьев и К. Г. Ярыше- ва в 1938 г. — в конъюнктиву и роговицу. Возможность экспериментального воспроизведения сифилиса способствовала более углубленному изучению патогенеза и изысканию все более эффективных методов терапии.
В 1907 г. была открыта реакция Вассермана, играющая огромную роль в диагностике сифилиса и до настоящего времени.
В 1909 г. Эрлих синтезировал и применил для лечения сифилиса мышьяковистый препарат сальварсан-606, а Сазерак и Левадити в 1921 г. предложили висмутовые препараты. В 40-х годах нашего столетия началось успешное лечение сифилиса пенициллином, а в дальнейшем и его производными (экмоновоциллином и бициллинами).
Распространение сифилиса в России и мероприятия по борьбе сним. Как уже говорилось, первые больные сифилисом официально были зарегистрированы в России в 1499 г. В 1620 г. учрежден Аптекарский приказ, в ведении которого находились «чепучинских дел мастера» — первые русские венерологи. В 1750 г. был открыт Калинкинский дом в Петербурге для лечения женщин, больных венерическими болезнями.
В 1776 г. в Санкт-Петербурге вышла книга Венечанского «Способы и наставления, по которым зараженные французской болезнью поселяне и прочие сами собой вылечиваются и от иной болезни предохранить себя могут». В 1763 г. ввиду значительного распространения «франц венерии» среди солдат сенат распорядился о высылке всех выявленных больных женщин в Нерчинск. Лишь в 1783 г. в Петербурге была открыта первая секретная больница для больных сифилисом мужчин и женщин.
Заболеваемость по странам мира. По данным ВОЗ, больных ранними формами сифилиса в настоящее время насчитывается более 20 млн. человек. Общее же число больных — более 50 млн. человек. По официальным данным, которые весьма занижены из-за отсутствия четкого учета заболеваемости, в 1957 г. в США зарегистрировано 120 000 больных с ранними формами сифилиса и 400 000 случаев гонореи.
Автор статьи при этом подчеркивает, что фактическое число больных безусловно больше. Среди капиталистических стран, по данным 1967 г., высокая заболеваемость сифилисом имеется в США (12,1 на 100000 населения), Франции (11,0), Дании (10,2). В колониальных и полуколониальных странах эта заболеваемость еще выше.
В отдельных штатах — Нью-Йорке, Вашингтоне, Калифорнии, Новом Орлеане — число больных первичным и вторичным сифилисом возросло на 400%. По мнению ВОЗ, истинную заболеваемость в США следует увеличить в 6—10 раз, так как большинство больных не регистрируется, ввиду лечения у частнопрактикующих врачей.
Что касается врожденного сифилиса, то если в 1961 г. в США родилось 4000 детей с проявлениями раннего врожденного сифилиса, то в 1965 г. число таких детей составило более 12 000. Как известно, за последние 5—6 лет в Советском Союзе зарегистрированы лишь единичные случаи раннего врожденного сифилиса.
В Англии за последнее время отмечается рост заразных форм сифилиса на 30%. в Италии — на 30%, в Дании —на 85%. Ежегодно в мире регистрируется до 20 млн. больных свежим сифилисом и 60—65 млн. больных гонореей.
Удельный вес подростков, больных сифилисом, по отношению к общему числу заболевших в Дании составляет 13,3%, в США — 21,9%.
Роль гомосексуализма видна из следующих цифр: по отдельным штатам США гомосексуалисты составляют до 80— 85% заболевших сифилисом, во Франции — 50%, в Англии — 30% (в Лондоне, например, 70% мужчин, больных сифилисом) .
Причинами такого неблагополучного положения с венерическими болезнями в странах капитала являются: проституция, обусловленная неравноправным положением женщин и безработицей; гомосексуализм; отсутствие учета больных и выявления источников инфекции; платная медицинская помощь (частная практика — врачебный бизнес) и др.
Достигнутое в Советском Союзе снижение заболеваемости венерическими болезнями стало возможным благодаря социальным мероприятиям, осуществленным после Великой Октябрьской социалистической революции: отсутствию проституции, безработицы, раскрепощению женщин, повышению материально-культурного уровня и санитарной грамотности населения.
Немаловажное значение имеет диспансеризация, тщательный учет больных и их бесплатное лечение, выявление источников заражения и контактов. Однако заболеваемость сифилисом в Советском Союзе еще имеется. Полной ликвидации заразных форм сифилиса в СССР мешают половая распущенность небольшой части молодежи, пьянство, легкомысленное, аморальное поведение некоторых лиц и врачебные диагностические ошибки.
Этиология и патогенез
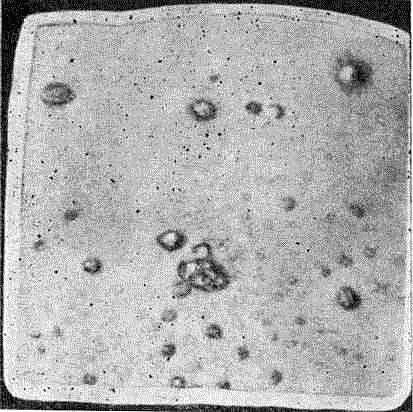
Возбудитель сифилиса — бледная спирохета, или трепоне- ма (Spirocheta pallida). Ее длина 6—7 ц, толщина 0,2—0,5 ц. Она имеет 8—12 равномерных завитков. Движения ее плавные, «вальсообразные», поступательные — вперед и назад, маятникообразные, качательные, а также вокруг своей оси.
Другие сапрофитирующие спирохеты (Spirocheta balanitidis, dentium, buccalis, pseudopallida, refringens) отличаются от бледной более грубыми морфологическими чертами, неравномерными, менее крутыми завитками, отсутствием плавности в примитивных движениях (движения-, извивающиеся, угревидные, «твистообразные»).
В последнее время благодаря электронному микроскопу, позволяющему осуществлять увеличение в сотни тысяч раз, более детально изучено тонкое строение бледной трепонемы. Оказалось, что она имеет вид дождевого червя или змеи. В ее концевых отделах имеются блефаропласты, служащие для прикрепления фибрилл — нитей, с помощью которых трепонема перемещается.
Предполагается, что блефаропласты не только являются местом фиксации фибрилл, но и служат одновременно центрами движения. Спирохета покрыта трехслойной оболочкой; каждый из слоев имеет различный состав и функции. Под оболочками расположены фибриллы, а далее — цитоплазматичеокая мембрана, за которой находится цитоплазма. Цитоплазматическая мембрана, как и наружная оболочка, также состоит из трех слоев.
В составе цитоплазмы четко различаются различных размеров зерна — рибосомы, осуществляющие синтез белковых молекул, ядерная вакуоль и мезосомы. Мезосомы, происходящие из цитопротоплазматиче- ской мембраны, являются аналогами митохондриев клеток организма и выполняют функции дыхания, обмена и др. с помощью локализующихся в них ферментативных систем.
Мезосомы наряду с цитопротоплазматической мембраной принимают участие в делении клетки и спорообразовании. Трепонемы размножаются путем поперечного деления и с помощью цистообразования. Последний способ размножения также установлен с помощью электронной микроскопии. Под влиянием неблагоприятных условий существования трепонемы свертываются в клубок и покрываются общей муциноподобной оболочкой, которая не пропускает лекарственные, дезинфицирующие и другие отрицательно действующие на микроб вещества.
В форме цист трепонемы могут существовать длительное время, по-видимому, не оказывая на организм выраженного патогенного воздействия. Отсутствует и ответная реакция организма. Возникает временное условное «равновесие» между микрб- и макроорганизмом. Однако при ослаблении иммунологических защитных сил организма, а также в случае прекращения действия на микроорганизмы неблагоприятных факторов из цистформы вновь образуются типичные патогенные трепонемы.
Следовательно, цисты — не дегенеративные формы, а формы устойчивого выживания микробов (Н. М. Овчинников). Отсюда ясна необходимость при лечении больных сифилисом назначать (особенно при первых курсах лечения) достаточно высокие дозы антибиотиков и других медикаментов, так как их небольшие концентрации обусловливают возникновение устойчивых к данному лекарственному препарату трепонем и способствуют их переходу в цисты.
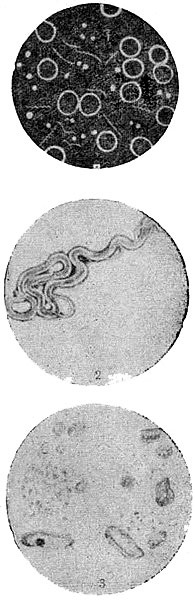
Бледная трепонема и сапрофитные грепонемы в темном поле зрения (1). Бледная трепонема (2) и ультратонкий срез ее цист (3) в электронном микроскопе
Экспериментальные наблюдения Н. М. Овчинникова согласуются с работами М. В. Милича, который считает, что при заражении сифилисом закономерно и длительно бессимптомное течение, и «случайное» обнаружение инфекции в стадии скрытого сифилиса (lues latens seropositiva — lues ig- norata) или в стадии нейро- и висцеросифилиса (подробнее см. «Общее течение сифилиса»).
Для получения культуры бледных трепонем необходимы сложные условия (специальные среды, анаэробные условия и др.). Культуральные спирохеты быстро теряют свои морфологические и вирулентные свойства. Вообще во внешней среде, вне организма, спирохеты гибнут быстро, на них губительно действует высушивание. Нагревание до 60° убивает их в течение 15 минут, до 100° — моментально.
Так же быстро на спирохет действуют различные дезинфицирующие вещества (лизол, сулема, 76° спирт). Однако во влажном отделяемом спирохеты живут до тех пор, пока сохраняется влажность среды (до 11 —12 часов и более). При температуре от 0 до 10° они гибнут в течение 3 часов, на леднике в тканях сохраняются несколько недель. Заражение животных от трупа возможно в первые 2 суток.
Для исследования с целью обнаружения бледных трепо- нем в высыпаниях на коже и слизистых оболочках у больных сифилисом берут серозный тканевый экссудат с эрозирован- ной или язвенной поверхности предполагаемого твердого шанкра либо с эрозивной или мокнущей поверхности папул (главным образом в области слизистой оболочки полости рта, наружных половых органов, ануса, промежности).
Предварительно исследуемую поверхность очищают физиологическим раствором, далее путем легкого раздражения платиновой петлей с поверхности эрозии получают серозный экссудат (Reiz- serum). Этой же петлей его переносят на предметное стекло, где смешивают с каплей физиологического раствора, накрывают покрывным стеклом и производят микроскопирование (с иммерсией) в темном поле зрения. При отрицательном результате исследование повторяют на другой день.
На поверхность эрозии или язвочки до повторного обследования на 24 часа накладывают примочку с физиологическим раствором (для лучшего очищения исследуемой поверхности). Выявление бледной трепонемы помогает правильной диагностике. Ее отсутствие не исключает диагноза сифилиса, так как это может быть обусловлено тем, что больной самовольно принимал внутрь антибиотики (как правило, в заниженных дозах) либо местно употреблял дезинфицирующие растворы (марганцовокислого калия и др.); кроме того, возможно загрязнение эрозии другой бактериальной флорой.
При отрицательном результате исследования на бледную трепонему диагноз ставится на основании положительной реакции Вассермана (а также осадочных реакций) с учетом клинических данных. Однако при первичном сифилисе реакция Вассермана и осадочные реакции становятся положительными не ранее чем через 2—3 недели после появления твердого шанкра, а при вторичном лантентном, а также третичном сифилисе они даже при наличии заболевания могут быть отрицательными.
Условия заражения и пути распространения инфекции. Для того чтобы произошло заражение сифилисом, необходимы следующие условия: свежесть заразного материала с наличием вирулентных бледных трепонем и нарушение целости рогового покрова эпидермиса кожи или слизистых оболочек..
Наиболее частый путь заражения — половой. Внеполовое заражение сифилисом в настоящее время отмечается редко.
Оно происходит при поцелуях, высасывании соринок из глаз, укусах, в случаях, когда у женщины, кормящей грудью, на слизистой оболочке полости рта имеются сифилитические высыпания, содержащие большое число трепонем, а также при переливании крови.
Медицинский персонал (хирурги, акушеры) может заразиться при обследовании пациента или во время операции, когда широкие кондиломы ошибочно диагностируются как «остроконечные кондиломы» или «полипы» и при этом происходит случайное повреждение эпидермиса пальцев у хирурга.
Заражение возможно и через предметы, бывшие в употреблении у больных со свежими высыпаниями (зубная щетка, папиросы, деревянные ложки, губная помада, соски, стульчаки, ванны и т. д.), через медицинские инструменты (у дантистов, отоларингологов), при оспопрививании, а также через предметы, употребляемые в процессе производственной деятельности (музыканты, швеи, сапожники).
Общее течение сифилиса
В зависимости от характера ответной реакции организма на бледную трепонему сифилис делится на три периода. Первичный сифилис (syphilis primaria) протекает в течение 9—10 недель: от момента заражения до появления высыпаний на коже и слизистых оболочках, характерных для вторичного сифилиса. Период от заражения до образования первичной сифиломы — твердого шанкра — называется инкубационным и равен в среднем 3—4 неделям. Через 6—7 недель после появления твердого шанкра, если больной не получает лечения, болезнь переходит во вторичный период.
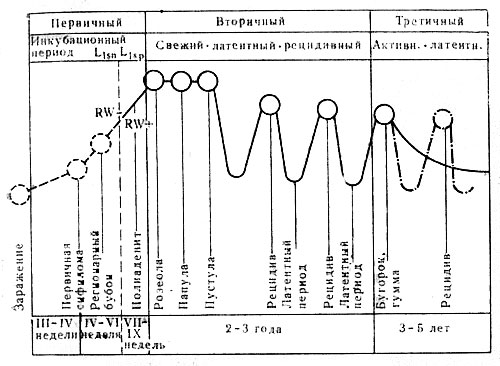
Схема течения сифилиса
В инкубационном периоде и первые 2—3 недели после появления твердого шанкра реакция Вассермана и осадочные серологические реакции остаются отрицательными (первичный серонегативный сифилис — lues I seronegativa), а затем становятся положительными (первичный серопозитивный сифилис— lues I seropositiva). Вначале (через 2—3 недели после появления первичной сифиломы) реакция Вассермана бывает слабо положительной. Постепенно она становится более выраженной, а в конце первичного и к моменту вторичного свежего сифилиса почти в 100% случаев бывает резко положительной.
Для первичного сифилиса, помимо твердого шанкра, на поверхности которого, как правило, обнаруживается большое количество бледных трепонем, характерно наличие увеличенных регионарных, т. е. ближайших к месту внедрения инфекции, лимфатических узлов.
Регионарный лимфаденит (чаще всего пахово-бедренной области) выявляется обычно через 6—8 дней после образования твердого шанкра. В конце первичного периода сифилиса «отмечается характерное увеличение различных лимфатических узлов, т. е. наличие полиаденита, сопровождающегося общими сиптомами: субфебрильной температурой (а иногда и более высокой), головной болью, недомоганием, чувством слабости, быстрой утомляемостью.
Именно в этот период нередки врачебные диагностические ошибки. Проявления сифилиса принимаются за грипп и др., а при появлении сыпи (чаще ро- зеолезной и папулезной), что характеризует начало вторичного периода сифилиса, иногда ставится диагноз кори, скарлатины, краснухи, токсикодермии и даже брюшного и сыпного тифа.
Вторичный сифилис (syphilis secundaria, или lues II) начинается с вторичного свежего (syphilis secundaria recens), когда после первичного периода сифилиса впервые появляется на кожных покровах и слизистых оболочках распространенная и генерализованная сыпь (чаще розеолезная и папулезная, намного реже — пустулезная).
Эта сыпь и без лечения примерно через 2—4 месяца самопроизвольно бесследно исчезает, и болезнь переходит во вторичный скрытый, или латентный, период (syphilis или lues II latens), который сменяется вторичным рецидивным сифилисом (lues II recidiva). Продолжительность латентного периода вторичного сифилиса, обусловленная сложными иммунобиологическими процессами при сифилисе, взаимоотношениями между макроорганизмом
И возбудителем болезни, различна. Латентный период вторичного сифилиса может длиться 2—3 месяца и более. Более того, он может продолжаться до перехода вторичного сифилиса в третичный. Чаще при отсутствии лечения вторичный сифилис продолжается в среднем от 2 до 5 лет.
За это время возможны повторные рецидивы высыпаний (вторичный рецидивный сифилис, lues II recidiva), число которых колеблется от 2 до 4. Такое волнообразное течение вторичного сифилиса возможно, если не проводится противосифилитическое лечение, и, как уже отмечалось, обусловлено сложными иммунобиологическими взаимоотношениями макроорганизма с бледной трепонемой.
Высыпания (розеолезно-папулезные) вторичного рецидивного сифилиса отличаются от таковых при свежем вторичном меньшим количеством, более крупными размерами, более бледной окраской, тенденцией к группировке и преимущественно ограниченной локализацией в местах наибольшего раздражения (слизистые оболочки полости рта, ано-генитальная область). Имеются и другие отличительные признаки, о которых говорится ниже. Третичный период сифилиса (syphilis III, или lues tertiaria) обычно возникает не ранее чем через 2—5 лет после заражения.
Однако даже при отсутствии лечения болезнь может в латентном состоянии продолжаться много лет и проявиться затем в любое время изменениями, характерными для третичного сифилиса: высыпаниями бугорков или гуммами не только на коже и слизистых оболочках, но и на внутренних органах, в нервной системе, в костях и суставах. У некоторых больных, минуя третичные активные высыпания, могут развиться сифилитические поражения нервной системы и внутренних органов.
Приведенная выше периодизация течения сифилиса (его схема) была впервые предложена Рикором более 100 лет назад и существует с незначительными изменениями по настоящее время. Однако М. В. Милич, ученик проф. А. И. Карта- мышева, с 1968 г. придерживается мнения о том, что сифилис может протекать и без периодизации, т. е. без закономерной смены одного периода другим.
По мнению этого автора, у ряда лиц после заражения наступает длительно бессимптомное течение и болезнь диагностируется намного позже по положительным серологическим реакциям в крови (в стадии скрытого сероположительного сифилиса, который в этом случае называют «неведомым» сифилисом — lues ignorata,— так как ни больной, ни врач не знают, когда произошло заражение) либо в стадии сифилиса нервной системы или сифилиса внутренних органов.
М. В. Милич собрал данные литературы и свои наблюдения, согласно которым в настоящее время у большинства больных (70—90%) поздними формами сифилиса в анамнезе отсутствуют сведения о перенесенном в прошлом раннем сифилисе, тогда как 100 лет назад в анамнезе у60—80% больных поздними формами сифилиса имелись указания о перенесенных ранних формах сифилиса.
Автор считает, что большинство этих лиц не пропустили, не просмотрели у себя ранние формы сифилиса, а их просто не было. Кроме того, он обращает внимание на значительную группу больных, выявленных на основании положительных серологических реакций в крови, у которых при длительном половом контакте один из супругов и дети, как правило, остаются здоровыми («если больной просмотрел проявления сифилиса, то почему организм партнера также его ’’просмотрел" и не дал заражения»,— заявляет автор). Имеется и ряд других доводов в пользу этой точки зрения.
Весьма соблазнительно связать эту точку зрения клинициста с экспериментальными данными о существовании цитированных форм бледных трепонем.
Для окончательного решения проблемы необходимы как дальнейшие клинические наблюдения, так и проведение экспериментальных исследований.
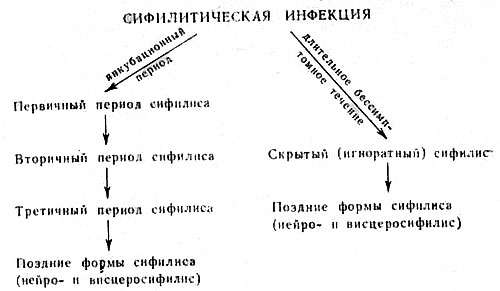
Схема течения приобретенного сифилиса (по Миличу)
Иммунитет при сифилисе
Заболевание сифилисом не оставляет ни врожденного, ни приобретенного иммунитета. Поэтому возможна реинфекция, т. е. повторное заражение после излечения от ранее возникшего заболевания. Реакция же больного сифилисом организма на дополнительную инфекцию (суперинфекция) в различные периоды заболевания различна. В первичном периоде сифилиса бледные трепонемы, попавшие в организм, быстро распространяются лимфогенно-гематогенным путем. Реакция же организма в виде первичной сифиломы и регионарного лимфаденита запаздывает.
Имеющиеся в последнем периоде первичного и начале вторичного сифилиса общие симптомы (температурная реакция, недомогание, слабость, повышенная утомляемость и т. д.) и явления полиаденита обусловлены ответными реакциями организма на своеобразный спирохетный сепсис, т. е. массовое размножение трепонем и их распространение по всему организму.
В ответ на действия микроорганизмов макроорганизм мобилизует свои иммунобиологические защитные механизмы, в результате чего большая часть трепонем погибает — наступает латентный период вторичного сифилиса. Однако оставшиеся трепонемы приспосабливаются к новым условиям существования и по мере снижения интенсивности защитных процессов макроорганизма размножаются и обусловливают развитие рецидива (вторичный рецидивный сифилис), после чего вновь усиливаются иммунобиологические силы макроорганизма.
И снова при отсутствии лечения бледные трепонемы (возможно, цистформы), оставшиеся в макроорганизме, способствуют сохранению возбудителя сифилиса и его дальнейшему патогенному влиянию. Таким образом, волнообразное течение инфекции во вторичном периоде заболевания отражает сложные взаимоотношения между микро- и макроорганизмом.
Характер поражения в третичном периоде сифилиса, когда в макроорганизме с большим трудом удается обнаружить трепонему (а ее, как правило, у таких больных выявить не удается), по-видимому, объясняется тем, что организм в период третичного сифилиса, будучи весьма ослабленным и высокосенсибилизированным к трепонеме и ее токсинам, даже на небольшое число трепонем реагирует своеобразной анафилактической реакцией весьма замедленного типа — инфекционной гранулемой (бугорком и гуммой) с характерным для них распадом, повреждением тканей, некрозом и последующим рубцеванием.
Проявления супер инфекции в различные периоды сифилиса. Повторное заражение бледной тре- понемой в первые 7 дней после появления твердого шанкра приводит к образованию новой первичной сифиломы, но не через 3—4 недели, а гораздо раньше, что, по-видимому, объясняется повышенной чувствительностью (сенсибилизацией) организма к трепонеме.
Начиная с 8—11-го дня после появления твердого шанкра создается так называемый шанкерный иммунитет, когда после повторного заражения шанкр не образуется либо на месте внедрения бледных трепонем появляется папула, характерная для вторичного сифилиса. Во вторичном и третичном периодах сифилиса на повторное заражение организм реагирует образованием первичных морфологических элементов, характерных для соответствующего периода т. е. розеол и папул — для вторичного, гумм и бугорков — для третичного.
Следовательно, наличие реинфекции в виде первичной сифиломы у лиц, болевших сифилисом и получавших полноценное лечение, свидетельствует о том, что сифилис излечим: и не оставляет стойкого иммунитета.
Первичный период сифилиса
Первичным периодом сифилиса называется течение болезни с момента внедрения бледной тре!тонемы до генерализации процесса и появления высыпаний вторичного периода. В среднем первичный период сифилиса продолжается 9—10 недель, и подразделяется на инкубационный период, серонегативный, и серопозитивный первичный сифилис. Основным признаком первичного сифилиса является эрозия или язвочка, называемые первичной сифиломой, или твердым шанкром (ulcus durum), который возникает после 3—4-недельного инкубационного периода.
Длительность скрытого периода чрезвычайно вариабельна и зависит от многих факторов. Так, например,., продолжительность этого периода может колебаться и составлять менее 3 недель у лиц, ослабленных другими заболеваниями (туберкулез, ревматизм, анемия), страдающих алкоголизмом, гиповитаминозом.
Возможно также удлинение инкубационного периода на срок более 4—5 недель у больных,., получавших большие дозы пенициллина по поводу сопутствующей гонореи (при одновременном заражении сифилисом и гонореей, инкубационный период которой составляет 2—5 дней), ангины, гриппа, катара верхних дыхательных путей и др. Лечение антибиотиками всех этих заболеваний проводится в дозах, совершенно недостаточных для излечения сифилиса.
Невысокие же концентрации антибиотика лишь угнетают и замедляют развитие инфекции. С момента внедрения бледных трепонем в кожу или слизистую оболочку они уже- через несколько часов проникают в лимфатические и кровеносные пути. При половом заражении первичная сифилома, или твердый шанкр, чаще всего локализуется в области наружных половых органов: у мужчин — на головке полового члена или препуциальном мешке, у гомосексуалистов — в области ануса, а у женщин — в области больших или малых половых губ, задней спайки, реже в области шейки матки.
Значительно реже встречается внеполовое заражение. В этих случаях формируется экстрагенитальный твердый шанкр. Он может располагаться в области губ, пальцев, век, шеи и на любом другом участке кожного покрова и слизистых оболочек, где произошло внедрение бледных трепонем. Как правило, констатируется единичный твердый шанкр, значительно реже их может быть несколько (биполярный, или «целующийся», в области губ на лице и наружных половых губах, множественные — в области наружных половых органов, ануса; шанкры — «отпечатки» — на соприкасающихся поверхностях больших или малых половых губ).
Твердый шанкр, названный так из-за имеющейся в его основании инфильтрации плотно-эластической консистенции, четко отграниченный от окружающей кожи или слизистых оболочек, возникает вначале в виде уплотнения, не заметного для больного, а затем эрозируется или изъязвляется. Обычно эрозия или язва имеет размер с ногтевую фалангу мизинца кисти взрослого человека, т. е. 0,5—1 см в диаметре. Иногда встречаются гигантские шанкры диаметром до 3—4 см и даже больше, а также микрошанкры размером до 0,5 см.

Твердый шанкр
Специфическая эрозия или язвочка имеет характерные клинические симптомы, позволяющие заподозрить сифилитическое заболевание. К ним относятся округлая или овальная форма поражения, мясо-красный цвет, незначительное количество серозного отделяемого, слегка возвышенные неподрытые края, плотно-эластической консистенции дно с гладкой, блестящей, как бы лакированной поверхностью, иногда имеющей вид несвежего сала из-за покрывающего ее сероватого некротического налета.
Обращает на себя внимание незначительная болезненность или полное ее отсутствие, а также уплотненное основание, вследствие чего создается впечатление, что твердый шанкр располагается как «памятник» на пьедестале. По периферии твердого шанкра можно видеть застойно- гиперемированную кайму, но яркая эритема, отечность и другие симптомы острого воспаления при неосложненном твердом шанкре - отсутствуют. Даже если лечение не проводится, просуществовав несколько недель, твердый шанкр подвергается эпителизации или рубцеванию.
При этом его эрозивная форма, встречающаяся примерно у 85% больных первичным си- гфилисом, разрешается бесследно. На месте значительно реже констатируемой язвенной формы остаются малозаметные поверхностные рубцовые изменения. Через 6—8 дней после возникновения твердого шанкра выявляется уплотнение регионарных лимфатических узлов — сопутствующий лимфаденит или регионарный сифилитический бубон.
Пораженные лимфатические узлы видны ad oculus, плотно-эластической консистенции, безболезненные, подвижные, не спаянные с подлежащими тканями и покрывающей их кожей. По мнению многих дерматологов, регионарный сифилитический бубон обязательно сопутствует твердому шанкру с такой же закономерностью, как за солнцем следует тень. Однако в последнее время отмечаются случаи первичного сифилиса с отсутствием регионарного лимфаденита.
Помимо характерного для первичного сифилиса регионарного лимфаденита, у мужчин в области передней поверхности полового члена при генитальном твердом шанкре выявляется специфический лимфангит, когда при пальпации определяется увеличенный до размера пуговчатого зонда и крупнее плотно-эластический безболезненный тяж.
У женщин отсутствие болевых ощущений и поверхностный характер поражения при твердом шанкре, к тому же расположенном в области шейки матки, могут быть причиной того, что болезнь своевременно не распознается, так как шанкр остается незамеченным. Такие женщины выявляются методом конфронтации, т. е. после того, как заразившиеся от них мужчины указывают врачу на источник заражения сифилисом.
Обследуя тщательно лиц, бывших в половом контакте с мужчиной или женщиной, больными сифилисом, удается выявить заболевание и как можно раньше начать лечение. Решающим в установлении диагноза первичного сифилиса является нахождение бледных трепонем на поверхности твердого шанкра или (что делается реже) из регионарного лимфатического узла.
С первых дней заражения и появления твердого шанкра в крови больных образуются антитела к бледной трепонеме, концентрация которых еще незначительна, поэтому они не выявляются при постановке серологических реакций. Этот период в течение 2—3 недель называется первичным серонегативным периодом.
Через 2—3 недели после появления твердого шанкра важное значение приобретает реакция Вассермана, которая к этому времени становится слабо положительной (первичный серопозитивный сифилис). Далее, и чем ближе ко вторичному периоду — тем чаще, реакция Вассермана и осадочные реакции становятся все более резко положительными. В конце первичного периода, так же как и во вторичном свежем периюде, почти у 100% больных выявляется резко положительная .реакция Вассермана.
Атипичные формы твердого шанкра. Имеется несколько (Разновидностей атипичных форм первичной сифиломы.
Индуративный отек. При локализации первичной -сифиломы в области, богатой лимфатическими сосудами - большие половые губы, мошонка, крайняя плоть — возможно развитие отека окружающих тканей без явлений острого воспаления, но с выраженным уплотнением, при котором от давления не образуется соответствующего углубления, ямки. Индуративный отек у мужчин в области препуци- ального мешка обусловливает явление фимоза, когда из-за сужения препуциального мешка затруднено открытие головки лолового члена.
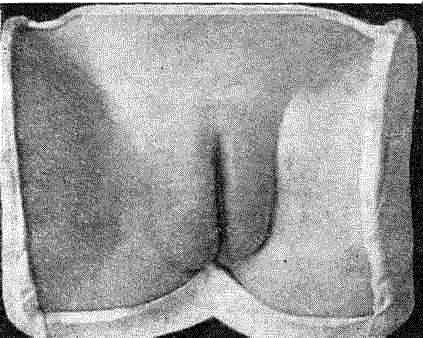
Индуративный отек большой половой губы
Шанкр-амигдалит. Располагается в области складок и лакун одной или обеих миндалин и обусловливает развитие таких разновидностей данной атипичной формы твердого шанкра, как эрозивная, язвенная, ангиноподобная и дифтероидная.
Эрозивная, язвенная форма шанкра-амигдалита отличается от вульгарной (чаще стрептококковой) ангины односторонностью поражения, резкими границами неостровоспалительной эритемы, отсутствием температурной реакции и -болезненности при глотании, наличием характерного регионарного лимфаденита на шее у угла нижней челюсти (лимфатические узлы безболезненные, подвижные, плотно-эластической консистенции).
Наличие бледных трепонем, а затем положительная реакция Вассермана подтверждают диагноз. При двустороннем увеличении миндалин (ангиноподобный твердый шанкр), так же как и при наличии на их поверхности налета, внешне имитирующего дифтерийный, — дифтероидный шанкр, уточнению диагноза помогают резкость границ гиперемии, отсутствие температурной и других общих реакций, болевых ощущений при глотании, наличие двустороннего сопутствующего лимфаденита, характерного для сифилитической инфекции (безболезненные, подвижные, плотно-эластической консистенции лимфатические узлы размером от крупной фасолины до лесного ореха). Отсутствие палочек Леффлера, наличие бледных трепонем и положительные серологические реакции (Вассермана и осадочные) окончательно решают диагноз в пользу первичного сифилиса.
Шанкр-панариций. Отличается от панариция стрептококковой этиологии наличием в основании плотного инфильтрата, что обусловливает его болезненность, как и вульгарного панариция, так как в процесс нередко вовлекается периостальная оболочка. Однако отсутствие островоспалительной эритемы и характерный регионарный лимфаденит (в области локтевых, реже подмышечных лимфатических узлов) дают основание заподозрить сифилитическую инфекцию, а предпринятые затем соответствующие исследования окончательно уточняют диагноз.
Осложнения первичной сифиломы. Возникают в результа те присоединения вторичной бактериальной инфекции, обусловливающей соответствующие островоспалительные явления. К ним относятся баланит, эрозивный баланопостит, фимоз,, парафимоз, гангрена и фагеденизм.
Баланит характеризуется острым воспалением головки полового члена, е.е отечностью, яркой эритемой, мацерацией эпителия вокруг первичной сифиломы, гнойным отделяемым на ее поверхности. В дальнейшем процесс с головки может перейти на препуциальный мешок. Чаще это отмечается у мужчин с длинным препуциальным мешком, полностью закрывающим головку. В таких случаях развивается эрозивный баланопостит, характеризующийся наличием эрозии в области головки полового члена и препуциального мешка, гнойным отделяемым, отечностью.
В результате такого состояния развивается фимоз, когда вследствие инфильтрации возникает сужение препуциального мешка. Это препятствует открытию головки и, следовательно, делает затруднительным и даже невозможным выявление первичной сифиломы, локализующейся на ее поверхности.
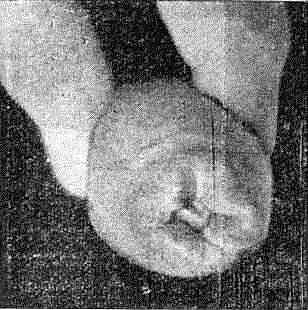
Фимоз
После назначения внутрь сульфаниламидных препаратов и наружного лечения стрептоцидной эмульсией в сочетании с теплыми ванночками из физиологического раствора воспалительные явления уменьшаются, фимоз разрешается и на обнаженной головке полового члена выявляется первичная сифилома. Если же, не устранив островоспалительных явлений, пытаться насильно открыть при фимозе головку, то возможно развитие парафимоза, когда суженное в результате отека и инфильтрации препуциальное кольцо при оттягивании крайней плоти заходит в венечную борозду и ущемляет головку. Закрытие ее становится невозможным. В результате механического нарушения крово- и лимфообращения нарастают явления отечности.
В таких случаях возможна гангренизация, омертвение тканей препуциального мешка и головки. Опасность некроза тканей устраняется путем назначения внутрь сульфаниламидных препаратов и местного применения охлаждающих примочек (свинцовой, пирамидоновой, буровской) с небольшим количеством адреналина и раствора гидрокорти- зоновой эмульсии.
В случаях установленного диагноза противосифилитическое лечение антибиотиками и висмутовыми препаратами также способствует устранению явлений парафимоза. Однако при отсутствии эффекта от консервативной терапии в единичных случаях приходится ставить вопрос о хирургическом вмешательстве — рассечении препуциального мешка.
Очень редкие, но наиболее тяжелые осложнения — гангрена и фагеденизм — развиваются у лиц, ослабленных интеркуррентными хроническими заболеваниями, в пожилом возрасте при явлениях атеросклероза, у алкоголиков. В случае гангренизации в области или вблизи первичной сифиломы образуется глубокая серпигинизирующая язва. Процесс некротизации, распространяясь вглубь и по периферии, приводит к значительным разрушениям тканей. На месте таких дефектов формируется грубый рубец.
В выраженных случаях происходит разрушение большей части полового члена с дальнейшим распространением некротизации на соседние ткани — явления фагеденизма (от лат. fagocitos — пожирать). К счастью, в последние годы это наиболее тяжелое осложнение не выявлялось.
Его причину связывают не только с высокой вирулентностью бледных трепонем, но и с наличием предполагаемой сопутствующей вирусной инфекции, активно действующей на фоне подавленных, угнетенных иммунобиологических защитных сил организма. Углубленное изучение этого вопроса затруднено в связи с отсутствием в настоящее время подобных тяжелых осложнений твердого шанкра.
В случае присоединения вторичной бактериальной инфекции наряду с описанными выше осложнениями первичной сифиломы развиваются явления периаденита. Регионарные лимфатические узлы становятся болезненными, теряют подвиж- ;ность, на покрывающей их коже нередко развиваются островоспалительные явления (отечность, эритема).
При постановке диагноза первичного сифилиса следует учитывать длительность инкубационного периода, клиническую симптоматику первичной сифиломы, наличие лимфангита и регионарного склераденита, обнаружение бледной тре- понемы и результаты серологических реакций.
Учет всех клинических признаков (первичная сифилома или ее остатки, регионарный склераденит, лимфангит, полиаденит, иногда правильно собранный анамнез), а главное, нахождение бледной трепонемы и выявление положительной реакции Вассермана, которая спустя 2—3 недели после образования твердого шанкра у 25% больных становится уже слабо положительной, а далее, по мере приближения вторичного периода, и более резко выраженной, помогают поставить правильный диагноз.
Своеобразие клинических симптомов твердого шанкра позволяет легко проводить дифференциальную диагностику с другими изменениями в области половых органов: мягким шанкром, простым пузырьковым лишаем, острой язвой вульвы, эрозивным (цирцинарным) баланопоститом, шанкриформной пиодермией, чесоткой при ее локализации на половом члене'или половых губах, а также с туберкулезными, гуммозными и раковыми язвами. Мягкий шанкр в нашей стране практически ликвидирован, однако иногда встречается « портовых городах. Заболевание вызывается стрептобациллой Петерсена—Дюкрея—Унна, которая легко обнаруживается при микроскопическом исследовании в гнойном отделяемом или в распавшихся тканях, взятых со дна или краев язв.
Инкубационный период колеблется от 2—3 до 7—8 дней. На месте внедрения возбудителя возникает островоспалительная ■язва с подрытыми болезненными рыхлыми краями, неровным мягким дном, покрытым обильным гнойным отделяемым. Форма язвы неправильная, размеры различные. Вокруг крупной, «материнской», язвы обычно имеются мелкие, «дочерние», в различных стадиях развития, возникшие в результате аутоинокуляции.
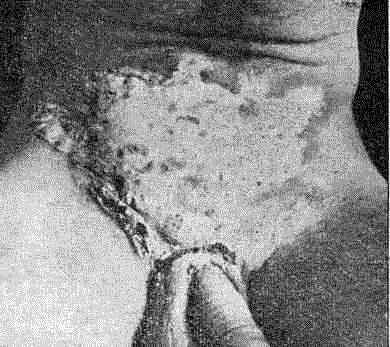
Мягкий шанкр
Спустя 3—4 дня примерно у 50% больных развивается сопутствующий мягкошанкерный бубон, который в отличие от твердошанкерного характеризуется болезненностью, отечностью, вовлечением в островоспалительный процесс покрывающей кожи и окружающих тканей, а также изъязвлением, с образованием типичных болезненных язв.
Простой пузырьковый лишай в области гениталий (herpes simplex pro genitales) характеризуется наличием поверхностных мелких эрозий, слившихся между собой и образующих дефект кожи с микрополициклическими очертаниями. Отсутствие уплотнения краев и дна, болевые ощущения, островоспалительная эритема по периферии, отрицательные результаты исследований на бледную трепонему, отсутствие лимфангита и регионарного склераденита облегчают диагностику герпетического поражения и позволяют исключить сифилитическую этиологию процесса.
У подростков твердый шанкр в области гениталий нередко приходится дифференцировать с чесоткой, острой язвой вуль^ вы, эрозивным (цирцинарным) баланопоститом и шанкрн- формной пиодермией.
Чесоточные ходы, осложненные пиококковой инфекцией, в области полового члена иногда напоминают эктиму. Диагностика может быть затруднена из-за отсутствия типичных чесоточных ходов на местах излюбленной локализации. Наличие сильного зуда, особенно ночью, острые воспалительные явления, отсутствие бледной трепонемы позволяют заподозрить чесотку.
Клещей, их яйца и экскременты обнаруживают при микроскопическом исследовании или в срезах рогового слоя кожи пораженных участков.
Острая язва вульвы Липшютца—Чапина возникает у девочек и девушек-подростков после простуды или вследствие недостаточного соблюдения правил гигиены, а также у астени- зированных и анемичных детей с явлениями аллергически измененной реактивности. Заболеванию предшествуют повышение температуры, озноб, недомогание. На слизистой оболочке малых или больших половых губ обнаруживаются поверхностные язвы неправильных очертаний с мягким болезненным основанием. Края рыхлые, подрытые, дно зернистое, оеровато-желтоватое, покрытое серозно-гнойным отделяемым.
По периферии выражены явления отечности, гиперемии. При наличии нескольких язв они сливаются, образуя изъязвив- шуюся поверхность причудливых очертаний. Болезненность поражения, острый характер воспалительной реакции, предшествующие продромальные явления и обнаружение в отделяемом В. crassus облегчают постановку диагноза.
Острый эрозивный (цирцинарный) баланопостит характеризуется резко очерченными полициклическими эрозиями. Развивается у детей школьного возраста и у подростков, ослабленных истощающими заболеваниями, плохо питающихся дли живущих в неблагоприятных санитарных условиях. Заболевание сопровождается повышением температуры, увеличением регионарных лимфатических узлов. Однако острый характер язвенного поражения и увеличение лимфатических узлов, болезненность, температурная реакция, отсутствие бледных трепонем в отделяемом служат основанием для рациональной диагностики.
Шанкриформная пиодермия стрептококковой этиологии чаще всего представлена одиночной эрозией или язвой округлых очертаний с плотными неподрытыми краями и дном, скудным серозным или гнойным отделяемым, плотно покрывающим поражение в виде подсохшей корки. Инфильтрат заходит за края язвы. Локализуется процесс большей частью на гениталиях, бедрах, лице.
Регионарные лимфатические узлы увеличены, но не имеют характерной плотности, подвижны, безболезненны. Отдифференцировать заболевание от сифилитического поражения удается на основании отсутствия бледных трепокем в отделяемом и в пунктате лимфатических узлов и в связи с тем, что размеры инфильтрата обычно выходят за пределы очертания язвы.
Из туберкулезных поражений кожи у детей твердый шанкр следует дифференцировать с милиарно-язвенным туберкулезом кожи и слизистых оболочек, когда вследствие аутоинокуляции в ано-генитальной области, на слизистой рта или на губах образуются характерные язвенные поражения. Язвы имеют неправильную форму, вначале они небольших размеров, с мягкими рыхлыми краями, бледно-серым зернистым дном.
Вокруг язвы можно видеть мелкие бугорки с булавочную головку желтовато-красного цвета, плотной консистенции, болезненные, имеющие наклонность к распаду с образованием новых язв. Они легко сливаются и тогда возникают обширные болезненные поражения с полициклическими очертаниями. Лимфатические узлы увеличены, болезненны. Поражение возникает у больных активным туберкулезом внутренних органов, поэтому появлению язв сопутствует лихорадочное состояние. Реакции Пирке и Коха положительные, в отделяемом легко обнаруживаются туберкулезные микобактерии.
Гуммозные и раковые язвы у детей и подростков обнаруживаются редко. Гуммы у детей отличаются отечностью, иногда присоединяются островоспалительные явления. Тем не менее плотный инфильтрат краев и дна, гуммозный стержень, характерная гистологическая структура поражения дают основания для правильной диагностики. Раковая язва типа спиноцеллюлярной эпителиомы характеризуется незначительностью воспалительных явлений, выраженной плотностью краев и дна, наличием кровянистых, плотно сидящих корок.
Язва округлой формы, хорошо контурируется, имеет плотное основание. Нередко инфильтрат проникает в подлежащие ткани. Поверхность язвы кровоточащая с папилломатозными разрастаниями. Течение процесса торпидное, длительное. В отделяемом бледные трепонемы не обнаруживаются.
В конце первичного серопозитивного периода сифилиса вследствие генерализации инфекции формируется полиаденит — увеличение периферических лимфатических узлов (шейных, затылочных, кубитальных, подмышечных, паховых) до размеров 1—2 фасолин или чуть больше, безболезненных, плотно-эластических, подвижных. Но наиболее крупными остаются регионарные лимфатические узлы.
С момента развития полиаденита, когда, как условно можно считать, заканчивается первичный период и начинается развитие вторичного сифилиса, общее состояние больных изменяется. Возникают боли в костях, мышцах, недомогание, слабость, быстрая утомляемость, повышается температура, ухудшается аппетит, иногда появляются головные боли и диспепсические расстройства. На фоне этих симптомов у больных на коже можно отметить наличие розеолезной или папулезной сыпи, и, таким образом, констатируется начало вторичного периода сифилиса.
Вторичный период сифилиса
Этот период характеризуется наличием генерализованной сыпи (главным образом розеолезно-папулезной) на коже и слизистых оболочках, полиаденитом, нередко субъективными ощущениями недомогания, общей слабости, температурной реакцией, чаще субфебрильной, головной болью, резко положительными серологическими реакциями. В периферической крови отмечаются анемия, лейкоцитоз, ускоренная РОЭ.
Со стороны внутренних органов у части больных выявляются функционального характера изменения (альбуминурия, нарушение антитоксической, белковой, углеводной и других функций печени, боли в костно-суставном аппарате, в мышцах, миокардит, реже функциональные расстройства легких, желудка и других органов). Однако эти нарушения неспецифичны. Такое течение сифилиса напоминает различные кожные, терапевтические, инфекционные и другие заболевания (розовый лишай, токсикодермия, грипп, сыпной тиф, корь, скарлатина).
Вторичный период сифилиса возникает через 272—3 месяца (реже через 4—5 месяцев) после заражения и длится 2—5 лет. Как уже отмечалось, в его течении различают: сифилис вторичный свежий, сифилис вторичный скрытый и сифилис вторичный рецидивный.
Число рецидивов бывает от 2 до 4 и более. Сыпи вторичного периода — так называемые сифилиды, многообразны и. как правило, обильны. Встречаются следующие основные разновидности сифилидов: пятнистый, узелковый, пустулезный, пигментный и сифилитическое выпадение волос. Разновидности сыпей могут сочетаться у одного и того же больного в самых различных вариациях (пятнисто-папулезные, значительно реже пустулезные высыпания), что и обусловливает сифилитический полиморфизм.
Для сифилидов вторичного периода характерны следующие признаки.
- Проявления вторичного периода на коже и слизистых оболочках весьма контагиозны. На их поверхности, особенно эрозированной, имеется обильное количество бледных трепо- нем, которые легко обнаруживаются при микроскопическом исследовании в затемненном поле зрения. Эти высыпания не носят островоспалительного характера, не сопровождаются ощущением зуда, боли или жжения, быстро и полностью разрешаются под влиянием специфической терапии антибиотиками. Даже при отсутствии лечения они так же бесследно исчезают, но через более продолжительный срок (3—10 недель).
- Реакция Вассермана и осадочные реакции в сыворотке крови бывают положительными при вторичном свежем сифилисе почти в 100% случаев, при вторичном скрытом — в 95%, при вторичном рецидивном сифилисе — в 98%. Лишь у единичных больных вторичным свежйм сифилисом отмечаются отрицательные реакции: при так называемом злокачественном течении сифилиса с наличием пустулезной сыпи, иногда с поражением костно-суставной системы и ослаблением иммунных сил организма.
- При вторичных сифилидах, особенно рецидивных, отмечается патология в спинномозговой жидкости (лейкоцитоз, положительные реакции Вассермана, Панди » Нонне — Апельта).
- Вторичным сифилидам, особенно при вторичном свежем сифилисе, свойственна реакция обострения (реакция Лукашевича—Яриша—Герксгеймера), когда в ответ на первсе введение противосифилитических средств увеличивается количество высыпаний, окраска их делается более яркой. Реакция обострения сопровождается ознобом и подъемом температурытела до 38—39°. При. вторичном свежем сифилисе на первое введение прртивосифилйтических средств реакция обострения более выражена и отмечается чаще (в 90% случаев). При вторичном рецидивном сифилисе явления обострения менее выражены и встречаются реже (до 70% случаев).
- Сифилиды характеризуются склонностью к рецидивам. После исчезновения и латентного промежутка они появляются вновь через йесколько месяцев (2—6—12).
- Биопсия сифилидов обнаруживает общие гистопатоло- гические изменения, которые сводятся к околососудистой инфильтрации из плазматических, лимфоидных, эпителиоидных и единичных гигантских клеток.
Указанные общие характерные признаки свойственны как свежим, так и рецидивным высыпаниям. Однако проявления свежего вторичного сифилиса отличаются от рецидивных большей генерализацией, симметричностью высыпаний, обильным количеством, мелкими размерами, преимущественной локализацией на коже туловища (эпигастральная область, боковые поверхности тела, грудь, живот), более яркой окраской.
Рецидивные же сыпи более ограниченные, часто располагаются несимметрично, крупны по размерам, более бледны по окраске, склонны образовывать различные фигуры, кольца, полукольца, гирлянды с преимущественной локализацией в местах, подвергающихся раздражениям (промежность, паховые складки, слизистые оболочки половых органов, полости рта).
Как уже отмечалось, при свежих высыпаниях бывает выражен специфический полисклераденит, являющийся важным диагностическим признаком (периферические лимфатические узлы, доступные пальпации, увеличены, плотно-эластической консистенции, безболезненны, подвижны). При рецидивных сыпях полисклераденита может и не быть, так как, развившись еще в конце первичного серопозитивного периода, лимфатические узлы за 6—12 месяцев возвращаются к своему обычному состоянию и величине.
У некоторых больных при свежих высыпаниях сохраняются е.ще остатки первичной сифиломы, тогда как при рецидивных ее не бывает.
Установление диагноза свежего или рецидивного вторичного сифилиса практически важно для правильного выбора метрдбв лрчения и профилактики, а также для выяснения вопроса об источнике заражения и контакте.
Основные свойства сифилидов кожи и слизистых оболочек во вторичном периоде сифилиса. Наиболее часто в этот период; выявляются розеолезные и папулезные, реже пустулезные высыпания.
Пятнистый сифилид. Чаще других сифилидов, особенно в свежий период, встречается розеола — сосудистое неостровоспалительное пятно розово-красного цвета, размером до ногтя мизинца, правильных округлых очертаний. Оно не имеет тенденции к периферическому росту, не шелушится и временно исчезает при надавливании. Чаше располагается на груди, спине, боковых поверхностях живота. Не наблюдается на лице, стопах и кистях.
Существуют следующие разновидности сифилитической розеолы: 1) склонная к слиянию (сливная) — встречается чаще у детей; 2) приподнимающаяся 'над уровнем кожи (элевированная) или крапивная (уртикарная). Уртикарная (временно возвышающаяся над окружающей кожей) розеола может сопровождаться чувством зуда и легкого жжения, может шелушиться; 3) кольцевидная,-ноздняя (тар- дивная) розеола, образующаяся в поздние сроки вторичного и даже третичного сифилиса; 4) зернистая, встречающаяся у лиц, страдающих наряду с сифилисом и туберкулезом; 5) геморрагическая, отмечающаяся у больных с повышенной проницаемостью стенок сосудов, ослабленных гиповитаминозом, алкоголем.
Патогистология розеолы характеризуется расширением поверхностных кровеносных сосудов, утолщением, набуханием их стенок, пролиферацией эндотелия и незначительным пери- васкулярным клеточным инфильтратом из лимфоцитов и гистиоцитов.
Дифференциальная диагностика сифилитической розеолы проводится с отрубевидным и розовым лишаем, токсикодерми- ей, укусами вшей (mac,ulae coerulei), сыпями при инфекционных заболеваниях (брюшной и сыпной тиф, корь, скарлатина), с так называемой мраморной кожей.
Пятна при отрубевидном или разноцветном лишае шелушатся, поэтому проба с йодом положительная. Цвет их различный — от розоватого и светло-коричневого до темно-коричневого.
Для розового лишая Жибера характерны зудящие пятна розового или бледно-красного цвета с желтоватым, слегка шелушащимся центром—так называемые медальоны, которые располагаются своим длинным диаметром по линиям натяжения кожи Лангера.
Токсикодермия, или точнее токсико-аллергический дерматит, в том числе и лекарственный, протекает с островоспалительными полиморфными высыпаниями (розеолы, эритема, экссудативные папулы, пузырьки, пузыри), зудом, наклонностью к отечности и слиянию отдельных эффлоресценций, а в дальнейшем к их шелушению. Диагноз подтверждается анамнестическими сведениями (связь высыпаний с приемом лекарств, пищевой интоксикацией).
Укусы вшей сопровождаются зудом, а возникающие при этом синюшно-красноватые и буроватые пятна нередко носят характер геморрагических. Локализация этих пятен в местах
обитания вшей и их обнаружение способствуют установлению правильного диагноза.
Для перечисленных выше инфекционных заболеваний типичны соответствующая симптоматика и данные соответствующих лабораторных исследований, которые подробно излагаются в различных руководствах по инфекционным болезням.
Папулезный сифилид. Папулы овальных или округлых очертаний, плоские или полушаровидные, плотно-эластической консистенции, без остро выраженных воспалительных явлений, медно-красного, ветчинно-красного или насыщеннокрасного цвета с буроватым оттенком и гладкой поверхностью.
В период разрешения в центре папулы нередко выявляется слабо выраженное шелушение. В дальнейшем по периферии папулы образуется из чешуек своеобразный венчик (воротничок Биетта). Постепенно папулы полностью исчезают. На месте некоторых из них остается временная пигментация.
Патогистологически в верхней трети дермы преимущественно вокруг сосудов в виде муфт, местами вне сосудов диффузно располагается выраженный инфильтрат, состоящий главным образом из плазматических клеток, а также лимфоцитов, гистиоцитов и фибробластов. Стенки поверхностных сосудов утолщены, а их просвет сужен из-за выраженного эндо-, мезо- и периваскулита.
В зависимости от величины папул, их поверхности и формы различают несколько разновидностей: 1) лентикулярный (чечевицеобразный) папулезный. сифилид, чаще всего возникающий в области туловища, конечностей, лба, ладоней, подошв; 2) милиарный; 3) нуммулярный (монетовидные папулы, кокардные, коримбиформные); 4) псориазиформный; 5) лихеноидный. Особого внимания заслуживают широкие кондиломы (6), а также мокнущие или эрозивные папулы (7), возникающие при вторичном рецидивном сифилисе в области ануса, наружных половых органов, крупных складок и содержащие на своей поверхности огромное количество бледных трепонем. Эти папулы являются наиболее частым и опасным источником заражения, так как располагаются на коже и слизистых оболочках гениталий и полости рта.
Дифференциальная диагностика лентикулярных и нумму- лярных папулезных сифилидов проводится с красным плоским и чешуйчатым лишаем, а при их локализации в области ладоней и подошв с эпидермофитией. Милиарный папулезный сифилид дифференцируется с милиарным туберкулезом кожи, лишаем скрофулезным и трихофитийным.
Мокнущие папулы и широкие кондиломы в ано-генитальной области и крупных складках следует отличать от остроконечных кондилом вирусной этиологии, для которых характерно наличие ворсинчатых папилломатозных образований не плотно-эластической, а мягкой или плотноватой консистенции, располагающихся не на широком инфильтрированном основании, а нередко на ножке или суженном основании.
Широкие кондиломы у ануса могут симулировать геморрой. При дифференциальном диагнозе следует учитывать то обстоятельство, что узлы при геморрое мягкие, имеют сморщенную спавшуюся поверхность, крас- новато-синеватый цвет, часто резко болезненны и кровоточат.
Пустулезный сифилид. Встречается нечасто, часто, составляя всего 2—3% всех проявлений вторичного сифилиса. Наличие этих высыпаний свидетельствует о злокачественном течении инфекции и ослаблении иммунных сил организма. Различают пять клинических разновидностей пустулезного сифилида: 1) угревидный; 2) импетигинозный; 3) оспенновидный; 4) сифилитическая эктима; 5) сифилитическая рупия. Последние три разновидности оставляют после себя рубчик или рубец. Соответственно названиям пустулезные сифилиды надо отличать от вульгарных акне, ветряной оспы, вульгарного импетиго, вульгарной эктимы и хронической язвенной пиодермии.
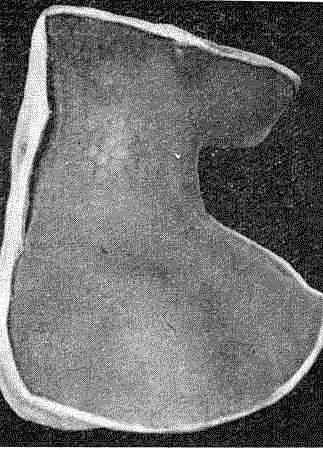
Сифилитическая лейкодерма
Пигментный сифилид, или сифилитическая лейкодерма. Возникает в период вторичного рецидивного сифилиса и представляет собой аномалию пигмен- тообразования. В связи с тем что при наличии лейкодермы у больных часто обнаруживается патология ликвора, полагают, что в ее развитии значительную роль играют изменения нервнотрофических влияний. В зависимости от величины, взаимного расположения пигментных и непигментированных участков различают три разновидности пигментного сифилида, или сифилитической лейкодермы: пятнистую, кружевную (сетчатую) и мраморную.
Сифилитическая лейкодерма (от греч. leuco — белый, derma — кожа) характеризуется наличием на слегка гиперпиг- ментированном фоне депигментированных белых пятен примерно одинаковых размеров с правильными очертаниями.
Такие белые пятна, чаще напоминающие сетку или кружева, располагаются главным образом в области шеи, реже — в верхней половине туловища.
Сифилитическую лейкодерму дифференцируют от вторичных пятен после отрубевидного и чешуйчатого лиша® (псевдолейкодерма) и от витилиго. Псевдолейкодерма возникает в результате того, что в области предшествующих ей шелушащихся папул или пятен после инсоляции не откладывается пигмент меланин.
Поэтому такие участки на фоне загоревшей кожи остаются первоначального (до загара) бледного цвета, по очертаниям и размерам полностью соответствуют предшествовавшим им первичным морфологическим элементам. Пятна же витилиго возникают невторично, а первично, сохраняются долгое время, имеют различные размеры (от мелких до весьма обширных); для них не характерно наличие «сетки» и «кружев».
Сифилитическая плешивость. Чаще возникает во вторичном рецидивном периоде заболевания вследствие нервнотрофических расстройств, обусловленных токсическим воздействием бледных трепонем. У некоторых больных алопеция бывает при вторичном свежем сифилисе.
Различают: а) очажковую; б) диффузную; в) смешанную сифилитическую алопецию (плешивость).
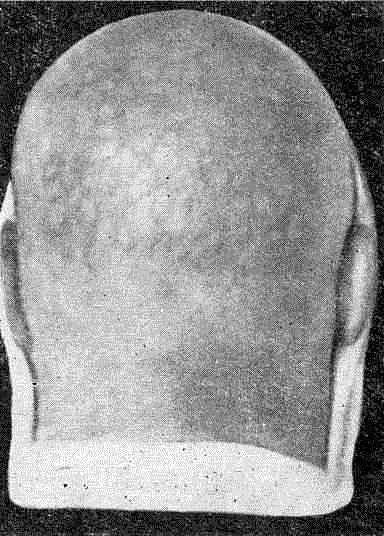
Сифилитическая мелкоочаговая алопеция
Очажковая алопеция (alopecia areolaris) напоминает вид меха, пораженного молью, т. е. наряду с другими симптомами вторичного сифилиса и положительными серологическими реакциями на волосистой части головы имеются множественные мелкие очажки облысения, на которых не все волосы отсутствуют.
Кожа в очажках поредевших волос внешне не изменена в отличие от нередко встречающегося у Детей нервно-эндокринного заболевания — очагового или гнездного облысения (alopecia areata), когда в области немногочисленных и крупных очагов облысения волосы полностью отсутствуют, а кожа в очагах облысения становится гладкой, блестящей. При этом по периферии очагов гнездного облысения выявляется зона расшатанных волос. Естественно что у детей, страдающих alopecia areata, реакция Вассермана отрицательная и отсутствуют другие признаки сифилитической инфекции.
Диффузное облысение (alopecia diffusa) при вторичном сифилисе констатируется реже, весьма напоминая себорейное диффузное поредение волос (defluvium capillorum seborrhoicum). Диагноз в таких случаях затруднен и устанавливается на основании положительных серологических реакций и других признаков вторичного сифилиса.
В отличие от диффузного себорейного поредения волос при сифилисе оно обычно наиболее отчетливо выражено в области висков. Смешанное облысение характеризуется сочетанием диффузного поредения волос с наличием мелких очажков облысения. Под влиянием противосифилитического лечения антибиотиками и препаратами висмута восстанавливается обычный рост волос и они отрастают.
Вторичные сифилиды слизистых оболочек. Проявлениям вторичного периода сифилиса на слизистых свойственны характерные особенности, перечисленные выше для сифилитических сыпей на коже. Они также подвержены рецидивирующему течению в соответствии с периодами вторичного сифилиса.
Высыпания могут наблюдаться на всех доступных слизистых оболочках вплоть до мочевого пузыря, прямой кишки и пищевода. Но наиболее часто они возникают на местах, подвергающихся раздражению — в полости рта, зеве, гортани, слизистой носа. Вторичные сифилиды слизистых по своей гистологической структуре идентичны высыпаниям на коже, но несколько отличное строение слизистой обусловливает их морфологические особенности.
Сифилиды слизистых оболочек, так же как и кожи, делятся на пятнистые, папулезные и пустулезные. В связи с тем что естественная окраска слизистых розовая, пятнистые высыпания обычно бывают трудноразличимы. Однако при достаточном внимании и опыте можно заметить пятна размером с чечевицу, ноготь мизинца, округлых или овальных очертаний, несколько более синюшно-розового цвета, чем окружающий фон, с гладкой поверхностью и неизменной консистенцией. Границы элементов четкие и резкие. Пятна имеют значительную склонность к слиянию и могут образовывать очаги значительных размеров, несколько выступающие над уровнем окру-
Жающей слизистой. В этих случаях окраска становится более насыщенной, границы имеют фестончатые очертания. Подобные сливные макулезные сифилиды слизистых чаще располагаются на мягком небе, в зеве, носоглотке и на языке. Обычно их приходится констатировать как сифилитическую эритема- Тозную ангину, которая отличается от катаральной ангины стрептококковой этиологии отсутствием болевых ощущений при глотании и островоспалительных явлений в области зева, а также резкими границами эритемы.
Диагноз сифилитического процесса подтверждается обнаружением бледных трепонем в соскобе с очагов поражения на слизистых, наличием полиаденита и вторичных сифилидов на коже, положительными серологическими реакциями.
Папулезные вторичные сифилиды на слизистых обнаруживаются чаще, чем пятнистые. Они представлены в основном лентикулярными (чечевицеобразными) элементами плоской формы, слегка возвышающимися над общим уровнем, имеющими плотно-эластическую консистенцию, резкие границы и насыщенно-красный цвет с серовато-перламутровым оттенком. Папулезные сифилиды слизистых располагаются преимущественно на красной кайме губ, в области зева, на языке, слизистой щек, десен и в области гениталий и ануса.
Папулезная ангина в зеве служит наиболее частым проявлением вторичного свежего или рецидивного сифилиса. Папулы слизистых оболочек имеют плотный отчетливый инфильтрат и хорошо выявляются при осмотре. В процессе существования и даже на начальных этапах развития папулы эрозируются. В этих случаях образуются округлые или овальные эрозии с четкими границами, иногда окаймленные ярким зритематозным венчиком. Эрозивная поверхность склонна к пролиферации и гиперплазии с образованием папиллярных разрастаний. При этом папулы гипертрофируются, разрастаются, а дно эрозий становится неровным, сосочковидным с серовато-желтым, грязноватым налетом.
Папулезная ангина неприятными субъективными ощущениями обычно не сопровождается. Лишь изредка можно услышать от больных жалобы на ощущение чувства неловкости или значительной боли при глотании или жевании, если высыпания располагаются на слизистой десен, щек или в зеве.
При локализации эрозивных, вегетирующих папул на гениталиях, у ануса болевые ощущения могут быть значительными, особенно у неопрятных субъектов. Под влиянием раздражения экскрементами и выделениями папулезные высыпания в ано-генитальной области значительно пролиферируют, разрастаются и образуют гипертрофированные папулы, называемые широкими кондиломами.
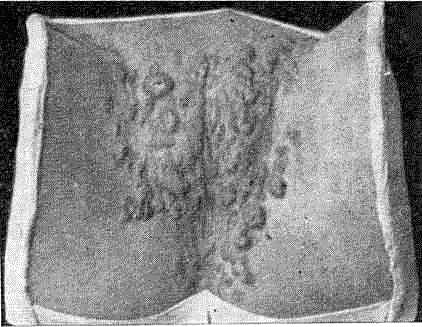
Широкие кондиломы
Дифференциальная диагностика эрозивной папулезной ангины у детей проводится с дифтеритическим поражением и ангиной Плаута—Венсана. Отсутствие лихорадки, тяжелогообщего состояния, острых воспалительных явлений и серова- то-грязного или некротического налета в области эрозивных поражений дают основание для исключения дифтерии и симбиоза Плаута—Венсана.
Решающее значение имеет бактериологическое исследование, которое у детей необходимо производить во всех случаях поражения слизистых оболочек, так как дифтерия и ангина Плаута—Венсана могут протекать без резкого изменения общего состояния.
Эрозивные высыпания на слизистых у больных вторичным сифилисом следует дифференцировать и с афтозным стоматитом вирусной этиологии. Афты представляют собой эрозии, окаймленные остатками или обрывками пузырей, чего не бывает при эрозивных сифилидах. Кроме того, афты чрезвычайно болезненны, имеют правильные округлые очертания, покрыты светлым желтоватым налетом и окружены островоспалительным ярко-красным венчиком.
Пустулезные сифилиды слизистых оболочек в настоящее время почти не встречаются. Они являются симптомом недоброкачественного течения болезни. В области зева, носоглотки или на слизистой гениталий возникают быстро изъязвляющиеся инфильтративные образования. Язва может быть округлых или овальных очертаний, различной величины, с уплотненными, неровными и подрытыми краями. Дно язвы плотное, изрытое, покрытое значительным количеством гнойно-некроти- ческого отделяемого.
Болезненные ощущения и даже лихорадочные состояния могут сопровождать пустулезные сифилиды слизистых и затруднять диагностику. Язвенные поражения, склонные к образованию глубоких дефектов слизистых, рубцуются и приводят к значительным разрушениям и деформациям.
Диагноз основывается на обнаружении в отделяемом бледных трепонем, наличии других вторичных сифилидов на коже и положительных серологических реакциях. Однако при злокачественном течении сифилиса классическая реакция Вассермана может быть иногда отрицательной.
Нередко во вторичном периоде сифилиса наблюдаются специфические риниты, ларингиты и трахеиты. Как правило, в настоящее время констатируются лишь катаральные формы этих поражений. При сифилитическом рините обращает на себя внимание небольшое увеличение слизистого отделяемого, образование ссыхающихся корок и легкое затруднение дыхания из-за умеренной набухлости слизистой оболочки. При выраженных формах болезни с поражением придаточных пазух больные часто жалуются на неприятный запах из носа — ощущение субъективное, не замечаемое врачом.
Специфический ларингит может быть катаральным, эрозивным или папулезным. Наиболее часто обнаруживается катаральный ларингит с поражением голосовых связок, проявляющийся характерной осиплостью голоса (raucedo). Сифилитический трахеит катарального характера выражается легким першением, иногда покашливанием или незначительными неприятными ощущениями. Течение этих заболеваний доброкачественное. Все проявления исчезают бесследно.
Поражение костей и суставов во вторичном периоде сифилиса. У детей во вторичном периоде сифилиса особенно отчетливо выявляются симптомы спи- рохетного сепсиса вследствие несовершенства иммунологических процессов. При этом возникают патологические изменения в костях и суставах с характерным для вторичных сифилидов доброкачественным течением и самопроизвольным разрешением при переходе процесса в латентное состояние.
Специфическое поражение костей проявляется объективно болевыми ощущениями и явлениями периостита и остеоп.ери- остита, более резко выраженными в костях черепа, верхних и нижних конечностей. Боли, ломоту в костях, обусловленные сифилитическим процессом, больные чувствуют по ночам или днем в состоянии покоя. В отличие от ревматических поражений и других заболеваний чувство болезненности при движениях не ощущается.
Периоститы и остеопериоститы можно обнаружить по ограниченным, плотным, болезненным припухлостям с неизмененной кожей, нечетко отграниченным в области плоских костей черепа (лобная, теменная, затылочная) и большеберцовых костей. Возможно и асимптомное течение сифилитического поражения костей во вторичном периоде. Рентгенологически сифилитические остеопериоститы и периоститы вторичного периода не определяются и быстро исчезают самопроизвольно или под влиянием специфического лечения.
Суставы у детей, страдающих вторичным сифилисом, нередко вовлекаются в процесс. При этом обнаруживаются артральгии или артропатии с изменением периартикулярных тканей. Артральгии чаще констатируются в свежем периоде в виде ночных болей в крупных суставах — коленных, голеностопных, плечевых, грудино-ключичных.
Артропатии протекают со значительным выпотом в суставе. Явления гидрартроза проявляются отечностью суставов, ограничением их подвижности и болевыми ощущениями по ночам. Сифилитические артриты вторичного периода отличаются от заболеваний суставов другой этиологии общим хорошим самочувствием больных, прекращением болей днем во время движения; отмечается тенденция к быстрому их исчезновению после начала лечения или даже самопроизвольно.
Поражение нервной системы во вторичном периоде сифилиса. Генерализация сифилитического процесса во вторичном периоде сопровождается поражением центральной нервной системы, изменением ликвора.
Основные формы нейросифилиса вторичного периода обусловлены поражением оболочек и сосудов. В зависимости от степени анатомических изменений формируется и клиническая симптоматика. В связи с этим различают асимптомный менингит, манифестный специфический менингит и ранний ме- нинго-васкулярный нейросифилис. Течение процесса доброкачественное с полным разрешением всех проявлений после полноценною лечения.
Третичный период сифилиса
Этот период заболевания наступает чаще всего через 3—5 лет после заражения. Однако описаны достоверные случаи возникновения третичного сифилиса и через 60 лет после заражения.
Переходу вторичного сифилиса в третичный благоприятствуют некачественное лечение или его отсутствие, ослабление защитных сил организма хроническими и инфекционными заболеваниями, интоксикациями в результате вредных привычек, в том числе алкоголем, гипо- и авитаминозы, пожилой и старческий возраст, психические и физические травмы нервной системы, неблагоприятные условия быта, тяжелый физический и часто напряженный умственный труд, отсутствие санитарных навыков.
В этот период наряду со значительно сниженным иммунитетом и сопротивляемостью организма отмечается возникновение своеобразной гиперергической реакции макроорганизма на микроорганизм. Даже на небольшое количество бледных трепонем высокочувствительный к ним организм больного реагирует образованием на коже, слизистых оболочках, внутренних органах, нервной системе таких элементов, как бугорки, гуммы, гуммозная инфильтрация.
Для этих прояивлений характерны деструкция и некроз тканей, образование язв и в дальнейшем рубцов. Таким образом, третичный сифилис проявляется симпомами, обусловленными в отличие от обычно доброкачественных проявлений вторичного периода болезни тяжелыми функциональными и анатомическими изменениями пораженных органов и тканей.
Проявления третичного периода возникают внезапно, после длительного латентного периода, когда больной, как правило, уже не помнит о бывших у него начальных признаках заболевания.
Третичный сифилис практически незаразен, малоконтагиозен. Сифилиды третичного периода под влиянием противоси- филитического лечения препаратами пенициллина или висмута разрешаются за 2—4 недели.
Третичный период сифилиса подразделяется на сифилис третичный активный (lues III activa) и сифилис третичный латентный (lues III latens) или анактивный.
При сифилисе третичном активном на коже и слизистых оболочках появляются гуммы или бугорки. Могут поражаться также нервная, сердечно-сосудистая и эндокринная системы, печень, легкие, желудочно-кишечиыей тракт, костно-сус- тавной аппарат.
Классические серологические реакции (Вассермана, осадочные реакции Кана, цитохолевая) бывают положительными при активном третичном сифилисе в 70—85% случаев, а при латентном — лишь в 50—60% случаев.
Гумма. В клиническом течении сифилитической гуммы различают четыре периода: 1) образование и рост; 2) размягчение; 3) изъязвление; 4) рубцевание.
Чаще всего гуммы локализуются на передней поверхности голени и в области носоглотки, однако могут располагаться на других участках кожного покрова и слизистых оболочек, а также в области внутренних органов и центральной нервной системы.
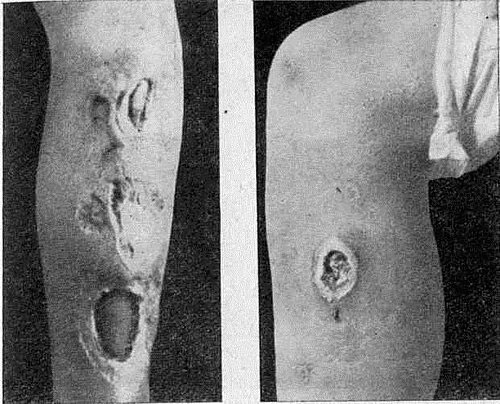
Сифилитическая гумма
Образование гуммы начинается незаметно для больного. В подкожной клетчатке откладывается инфильтрат, состоящий из лимфоцитов, зпителиоидных клеток, гистиоцитов, фибро- бластов, местами отдельных гигантских клеток типа Лангганса. Гумма обнаруживается больным лишь после развития до величины и формы вишневой косточки, горошины. Постепенно гуммозный инфильтрат увеличивается, достигая величины сливы, куриного яйца, а иногда и больше.
Дальнейшая эволюция такого инфильтрата может пойти одним из трех путей: первый путь — бесследное рассасывание инфильтрата при своевременной диагностике и лечении; второй — обызвествление, когда растущая гумма пропитывается солями извести и затвердевает; третий путь — наиболее частый — размягчение и изъязвление гуммозного инфильтрата.
В центре гуммы, достигшей величины сливы, появляется кажущаяся, флюктуация. До того не воспаленная кожа над гуммой делается розоватой с синюшным оттенком, а затем цианотичной, насыщенно красной с буроватым оттенком, истончается и вскрывается. Из вскрывшейся гуммы выделяется несколько капель своеобразного прозрачного и клейкого гноя, напоминающего гуммиарабик (отсюда и название «гумма»). Несмотря на вскрытие, гумма уменьшается очень незначительно. Сохранение величины гуммы и типичное отделяемое являются одним из дифференциально-диагностических признаков.
После вскрытия образуется довольно глубокая, с правильными округлыми очертаниями, круто обрезанными, ровными краями и плотно-эластическим периферическим валиком язва с гуммозным стержнем в центре. С течением времени стержень отторгается, язва очищается, а появившиеся со дня язвы грануляции приводят к образованию втянутого, штампованного, звездчатого, пестрого рубца, имеющего правильные округлые очертания. Рубцы после туберкулезных и пиогенных язв не имеют таких правильных очертаний и на их поверхности выявляются мостикообразные перемычки.
Дифференцировать сифилитическую гумму следует от нагнаивающихся инфильтратов, протекающих по типу холодного абсцесса: скрофулодермы, актияомикоза, хронической язвенной пиодермии (см. соответствующие разделы).
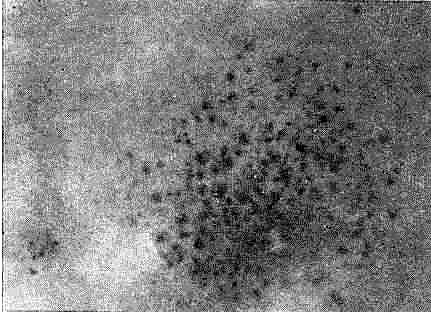
Бугорковый сифилид. Проявляется образованием бугорков в толще кожи или слизистых оболочек. Бугорки бывают различной величины: от булавочной головки до фасоли. Форма бугорков округлая, поверхность гладкая, цвет ветчинный или медно-красный, консистенция плотно-эластическая. Субъективных ощущений бугорки не вызывают. В зависимости от величины, характера поверхности и взаимного расположения различают следующие разновидности бугорковых си- филидов: 1) сгруппированный бугорковый; 2) карликовый бугорковый; 3) серпигинозно-язвенный; 4) диссеминированный, или рассеянный; 5) бугорковый сифилид площадкой.
Наиболее часто сейчас встречается сгруппированный бугорковый сифилид. Он характеризуется бугорками размером с мелкую горошину или вишневую косточку, буро- вато-гиперемированными, плотно-эластической консистенции. Располагаются они близко друг от друга, но разделены участками здоровой кожи наподобие расположения дробинок при выстреле на близком расстоянии.
Сгруппированный бугорковый сифилид
Карликовый бугорковый сифилид отличается мелкими размерами бугорков (с просяное зерно или булавочную головку), бледно-красной или красновато-бурой окраской, плотноватой консистенцией. При разрешении карликовых бугорков остаются поверхностные рубчики, которые сравнительно
Карликовый бугорковый сифилид
быстро сглаживаются. Серпигинозно-язвенный бугорковый сифилид обладает способностью быстро некротизироваться, сливаться и проявляться повторными последовательными группами высыпаний. При этом изъязвившиеся участки рубцуются, а по периферии, распространяясь эксцентрически, возникают новые группы элементов).
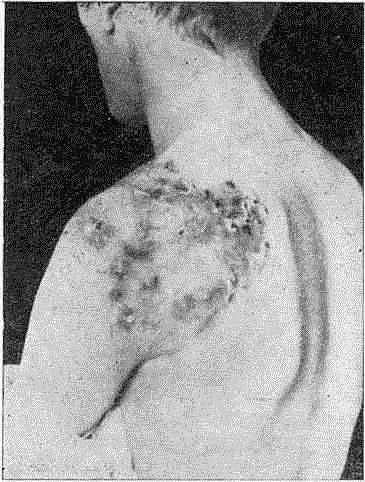
Серпигинирующий бугорковый сифили при третичном сифилисе внутренних органов
Диссеминированный, или рассеянный, бугорковый сифилид гакже часто наблюдается среди третичных проявлений. Отдельные изолированные элементы размером с мелкую горошину располагаются на любом участке кожного покрова, без склонности к группировкам. Бугорки имеют характерную бу- ровато-красную окраску и плотную консистенцию. Они разбросаны беспорядочно и не склонны к изъязвлению. Как правило, эта разновидность бугорковых сифилидов разрешается сухим путем, оставляя хорошо сформированные рубцы.
Бугорковый сифилид площадкой образуется вследствие близкого сливного расположения бугорков с формированием плотного инфильтративного очага, имеющего фестончатые очертания и синюшно-багровый или багрово-красный цвет. Дальнейшее развитие бугорков приводит к образованию некроза, начинающегося в центре, его гнойному расплавлению и образованию небольших, но довольно глубоких язв. Края язв уплотненные, обрывистые, дно покрыто гнойным налетом. Постепенно язвы освобождаются от гноя и заполняются грануляциями, ведущими к рубцеванию. Рубцы после бугоркового сифилида площадкой имеют фестончатые очертания, неравномерную, гладкую, различно пигментированную поверхность (мозаичные рубцы).
Из внутренних органов при третичном сифилисе часто поражаются легкие, печень, желудок, где могут обнаруживаться, как отдельные гуммы, так и проявления диффузной гуммозной инфильтрации. Со стороны почек могут наблюдаться гуммозные поражения, а также амилоидоз » нефросклероз. Наиболее часто в процесс вовлекается восходящая часть аорты.
В результате аортита возникают проявления, обусловленные поражением устьев венечных сосудов, а также недостаточностью аортальных клапанов. Наконец, в дальнейшем вследствие предшествовавшего мезаортита возможно формирование аневризмы аорты. Клиническая картина поражений отличается не только выраженными функциональными нарушениями, но и значительными анатомическими изменениями со стороны этих органов, излагается в руководствах по внутренним болезням.
Что касается поражения нервной системы при третичном сифилисе, то в зависимости от стадии и характера процесса различают ранний мезенхимный, или менинго-васкулярный (в первые 5 лет болезни) и поздний паренхиматозный (спинная сухотка и прогрессивный паралич) сифилис.
Ранние сифилитические менингиты делятся на: а) острые лихорадочные цереброспинальные менингиты и б) острые ме- нинго-энцефалиты и менинго-миелиты. Поздние сифилитические менингиты головного и спинного мозга развиваются спустя 3—5 лет от начала сифилитической инфекции.
Кроме того, различают сифилитическую гидроцефалию, гумму головного и спинного мозга, сифилитическое поражение периферической нервной системы. Симптоматика всех этих поражений детально излагается в соответствующих руководствах по нервным болезням.
Дифференциальную диагностику бугоркового сифилида следует проводить с туберкулезной волчанкой, лепрой и болезнью Боровского (лейшманиозом).
Бугорки (люпомы) при туберкулезной волчанке отличаются мягкой консистенцией и бледно-красным цветом с желто»
ватым оттенком. При них бывают положительными феномены «яблочного желе» (при диаскопии) и «зонда» (симптом Поспелова). Сифилитические же бугорки плотно-эластические, ветчинно-красного или насыщенно-красного цвета.
Течение процесса при туберкулезной волчанке более длительное (годами), а третичного сифилиса — неделями, месяцами. Туберкулезные язвы на месте некротизирующихся бугорков имеют неправильные очертания, мягкие, подрытые, красновато-си- нюшного цвета края, неровное, часто зернистое, гноящееся дно и мягкое основание.
Сифилитические же язвы в основании имеют инфильтрат плотно-эластической консистенции, правильные округлые очертания, полотне, отвесные, неподрытые края; дно их обычно чистое и гладкое либо покрыто желтовато-серым некротическим налетом. Бугорки при сифилисе располагаются чаще сгруппированно, но изолированно, не сливаясь друг с другом. При туберкулезной же волчанке лю- помы сливаются в очаги сплошного поражения.
Рубцы после люпомы гладкие, непигментированные, а после сифилитических бугорков — неравномерно пигментированные (пестрые по окраске) и неровные по рельефу — так называемые мозаичные рубцы. На месте старых рубцов при туберкулезной волчанке возникают, рецидивируют новые бугорки, тогда как сифилитические бугорки на том же месте не повторяются, а при активизации процесса распространяются по периферии оставшихся рубцов.
Так же как и при туберкулезной волчанке, при сифилисе часто поражаются ткани полости рта и носоглотки. Однако в отличие от туберкулеза при сифилисе нередко в процесс вовлекается костная ткань, в результате чего обнаруживаются прободения в костной части перегородки носа или в области твердого неба. При этом для сифилитического поражения полости рта и носоглотки характерны узловатые плотные инфильтраты, а для туберкулезной волчанки — бугорки и грануляции.
Положительные у части больных третичным сифилисом серологические реакции, РИФи РИБТ, а также в сомнительных случаях эффективность пробного противосифилитического лечения помогают поставить правильный диагноз.
Для кожного лейшманиоза (болезни Боровского) в отличие от сифилитических бугорков характерна желтоватая окраска бугорковых элементов, тестоватая или умеренно плотноватая консистенция, наличие по периферии очагов поражения узелковых лимфангоитов, анамнестические данные о пребывании больного в местах, эндемичных для лейшманиоза (среднеазиатские республики и Азербайджан). При микроскопическом исследовании отделяемого с язвенной поверхности и соскоба с краев язв выявляются тельца Боровского — лейшмании.
Дифференциальная диагностика бугоркового сифилиса проводится также с лепрой, а гумм — со скрофулодермой, индуративной эритемой Базена (форма Гетчинсона), актино- микозом, раковой язвой и трофической язвой голеией.
Диагноз третичного активного сифилиса с наличием гуммозных или бугорковых проявлений подтверждается клинической симптоматикой и положительными серологическими реакциями, которые обнаруживаются в этой стадии болезни у 75—80% больных.
Отсутствие положительной реакции Вассермана или- ати- пичность высыпаний затрудняют диагностику третичного активного сифилиса. В этих случаях прибегают к постановке РИБТ, которая при поздних формах сифилиса положительна намного чаще, чем реакция Вассермана и осадочные реакции, и проводят пробное лечение бийохинолом, 3% раствором йодистого калия или сайодином, которые облегчают постановку диагноза.
Гистологическое исследование не имеет решающего значения, так как у детей третичные сифилиды не имеют специфического строения.
Диагноз латентного третичного сифилиса основывается на совокупности ряда данных. Уточняется возможная анамнестическая информация. При этом выявляются сведения о перенесенном в прошлом сифилисе, характере лечения, снятии с учета и т. д.
У женщин важно выяснить акушерский анамнез (ранняя смертность плода — мертворождения, преждевременные роды), наличие болезни у матери и ближайших родственников.
Большое значение имеет осмотр кожных покровов, видимых слизистых оболочек, лимфатических узлов, костей. Обращается внимание на наличие рубцовых изменений от бугорков (мозаичные рубцы), гумм (штампованные рубцы с правильными округлыми очертаниями, гладкой или звездчатой поверхностью), рубцы Фурнье после перенесенного раннего врожденного сифилиса.
Констатируются резко выраженные явления остеопериостита, а при пальпации лимфатических узлов — остаточные явления регионарного лимфаденита и полиаденита. Однако лимфатические узлы могут быть увеличены и при многих других заболеваниях (туберкулез, гемодер- мии, болезни крови, бруцеллез, туляремия и др.).
Проводится серологическое исследование крови (реакция Вассермана, осадочные, РИБТ, РИФ). РИБТ в случаях латентного сифилиса помогает исключить ложноположительные результаты реакции Вассермана, которые могут быть при туберкулезе, лепре, ревматизме, болезнях печени, крови, гельминтозах, инфекционных и других заболеваниях.
Назначается рентгенография костей и аорты (для выявления остеопериоститов, остеомиелитов, аневризмы), исследование спинномозговой жидкости (для выявления асимптомного нейросифилиса). Одновременно осуществляется тщательное неврологическое и отоларингологическое обследование, а также консультация окулиста.
Для постановки диагноза сифилиса у детей в любой стадии болезни целесообразно использовать следующие методы.
- Собирание анамнеза. Его значение не следует переоценивать, так как больные могут сообщать неточные, а иногда неверные сведения.
- Тщательный осмотр всего кожного покрова и слизистых оболочек полости рта, носоглотки, ануса и наружных половых органов.
- Пальпация периферических лимфатических узлов.
- Исследование на бледную трепонему с поверхности твердого шанкра, эрозивных папул, язвочек и др.
- Осмотр костно-суставной системы, пальпация и при необходимости рентгенография костей и суставов.
- Клиническое исследование внутренних органов с рентгенографией сердца и дуги аорты.
- Исследование нервной системы.
- Исследование органов зрения и глазного дна.
- При соответствующих показаниях — оториноларинго- логическое исследование.
- Серологическое исследование крови (реакция Вассермана, осадочные), а также РИБТ и РИФ.
- Исследование спинномозговой жидкости (при показаниях). При этом выявляется содержание в ней белка (в норме 10—30 мг%), форменных элементов — цитоз (в норме — нормоцитоз — в ликворе содержат лишь единичные клетки: от 0 до 3—5 в 1 мм3), прозрачность.
Для определения увеличенного содержания в ликворе глобулинов ставятся: реакция Нонне—Апельта, при которой глобулины осаждаются насыщенным раствором сернокислого аммония; реакция Панди (с карболовой кислотой), реакция Вейхбродта (осаждение глобулинов производится раствором сулемы) и фуксиново-суле- мовая реакция Таката—Ара. Минимальная патология в ликворе по глобулиновым реакциям начинается с 2—3 + . Со спинномозговой жидкостью определяется реакция Вассермана и, наконец, реакция Ланге с колоидным раствором хлорного золота.
Эта реакция основана на том, что колоидный раствор золота пурпурно-красноватого цвета при воздействии на него патологического ликвора в присутствии электролитов (хлористого натрия и других) претерпевает изменение своей дисперсности, что выражается в изменении цвета раствора и выпадении осадка. При нормальном ликворе цвет раствора в пробирках, куда добавлена в различном разведении (от 1 : 10 до 1 : 10 000) спинномозговая жидкость, остается пурпурно- красным либо в одной из пробирок красно-фиолетовым.
При патологическом ликворе красный цвет жидкости переходит в фиолетовый, синий, голубой и бесцветный. Учитывается, в каком разведении, т. е. в какой пробирке, наступило изменение цвета (выпадение раствора). Для четкой констатации результатов тот или иной цвет обозначается следующими цифрами: 0 — отсутствие изменения пурпурно-красного цвета, 1 — крас- но-фиолетовый цвет, 2 — фиолетовый, 3 — синевато-фиолетовый, 4 — синий, 5 — голубой и 6 — бесцветный. Цифры пишутся в порядке постановки пробирок. Цифровое выражение отрицательной реакции 0000000000 или 0011100000. При нейросифилисе, в частности при сифилитическом менингите, выявляется менингитическая кривая (например, 0012456653100).
При цереброспинальном сифилисе, спинной сухотке и прогрессивном параличе выявляется паретическая кривая (например, 666665432100).
12. Патогистологическое и другие исследования в зависимости от показаний.13. Пробное противосифилитическое лечение (terapia ex juvantibus) проводится при третичном и позднем врожденном сифилисе. В таких случаях под влиянием специфического лечения сравнительно быстро рассасываются гуммозные изменения не только в области наружных тканей (кожи, подкожной клетчатки), но и, что очень важно, во внутренних органах (печень, легкие и др.).
Врожденный сифилис (lues congenita)
Общие сведения
Заболевание проявляется различными клиническими формами при заражении плода внутриутробно бледными тре- понемами матери. Инфицирование происходит через детское место — плаценту — гематогенно и лимфогенно. Так как плацентарное лимфо- и кровообращение развивается в основном с III месяца, то и проникновение бледных тренонем осуществляется во второй половине беременности.
Существовавшая в прошлом концепция герминативного заражения ребенка через половые клетки отца или матери не получила подтверждения вследствие отсутствия сифилитического поражения плодов в первые 2—3 месяца беременности при ранних выкидышах у больных сифилисом, а также из-за невозможности проникновения бледных трепонем в зародышевые клетки. Теория плацентарной передачи сифилиса потомству основывается также на клинических наблюдениях.
Общепризнано, что от одного и того же мужчины здоровые женщины рожают здоровых детей, а больные сифилисом — больных. У всех матерей, родивших детей, больных сифилисом, всегда обнаруживается наличие сифилитической инфекции. Кроме того, при рождении больного ребенка констатируются патологические изменения сифилитического характера в плаценте.
Однако сифилитическая инфекция может влиять на хромосомный аппарат зародышевых клеток родителей. М. В. Ми- лич различает дегенеративные изменения, возникшие в половых клетках до оплодотворения (iаметопатии), поражение зародыша в период бластогенеза (бластопатии), патологические изменения плода в период от 4 недель до 4—5 месяцев беременности (эмбриопатии).
У этих больных детей имеются разнообразные дефекты физического (дистрофии костной системы, аналогичные стигмам позднего врожденного сифилиса), неврологического (органическая и функциональная микросимптоматика поражения нервной системы) и психического, интеллектуального (олигофрении разных степеней выраженности, психопатоподобное поведение, энцефалоастенический синдром, шизофреноподобный синдром и др.) характера.
Возникающие в этих случаях врожденные патологические проявления не обусловлены непосредственным проникновением бледных трепонем в органы плода и поэтому не могут быть отнесены к истинному врожденному сифилису (у этих больных серологические реакции в крови и ликворе отрицательные, ликвор нормальный, РИБТ и РИФ отрицательные, нет прогредиентности процесса и противосифилитические средства не дают терапевтического эффекта).
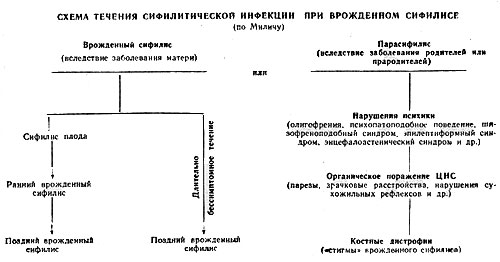
Схема течения сифилитической инфекции при врождённом сифилисе
М В. Милич, обративший в 1969 г внимание дермато венерологов на эти повреждения, использовал для них термин «парасифилитические» заболевания. Они возникают в основном у детей, родители которых были больны поздними формами сифилиса. Клиническая симптоматика и патогенез этих процессов изучены еще недостаточно. Вероятно, возможны случаи заболеваний, при которых сочетаются симптомы истинно врожденного сифилиса и парасифилиса. Представляем схему течения врожденного сифилиса.
Разнообразные формы истинного врожденного сифилиса делятся на сифилис детского места, сифилис плода, врожденный сифилис детей грудного возраста, врожденный сифилис раннего детского возраста и поздний врожденный сифилис.
Сифилитическое поражение плаценты
Бледные трепонемы, проникая в плаценту, обусловливают тяжелые анатомо-морфологические повреждения, проявляющиеся отеком, соединительнотканной гиперплазией и некротическими изменениями. За счет отека и пролиферации клеточных элементов увеличиваются вес и размеры плаценты. Если в норме отношение веса последа к весу плода равно 1:6, то у матери, больной сифилисом, это соотношение меняется до 1 : 4 или 1 : 3.
Характерные для сифилитического поражения эндо-, мезо- и периваскулиты сопровождаются в плаценте выраженным склерозом ворсинок, гиперплазией соединительнотканных клеток, особенно гистиоцитов и'-фибробластов, со значительным скоплением лимфо- и лейкоцитарных инфильтратов. Пролиферативные изменения сосудистых стенок вплоть до облитерации просвета сосудов приводят к образованию некротических очагов с абсиедированием ворсинок.
Сифилитическое поражение плаценты по характеру гистологической структуры не является строго патогномоничным, хотя и принято считать, что наличие эндо-, мезо- и нериваскулитов, неравномерность гиперплазии ворсинчатого эндотелия и соединительнотканной стромы свидетельствуют о специфичности процесса. Диагноз сифилиса плаценты возможен только при обнаружении гистологически или микроскопически бледных трепонем в выжатом соке плаценты, а также в тканях или органах пораженного плода.
Сифилис плода
Бледные трепонемы, попадая в организм плода, вызывают тяжелые структурные изменения в жизненно важных паренхиматозных органах. При массивном инфицировании происходит гибель плода и выкидыш на IV—V месяце беременности или плод рождается несколько позже, на VIII месяце, мертвым и мацерированным.
Ранние выкидыши, до IV—V месяца, не характерны для сифилитического процесса. Значительные диффузные пролиферативные разрастания в ткани легких, печени, почек у пораженного сифилисом плода обусловливают увеличение его веса, хотя дряблая и сморщенная кожа придает плоду старческий вид.
При наличии очагового поражения внутренних органов плод рождается жизнеспособным, но более тяжелым по весу. Крупный послед, увеличенный вес ребенка и многоводие подозрительны в отношении врожденного сифилиса и требуют проведения дополнительных бактериологических и серологических исследований. Поражение паренхиматозных органов плода является неостровоспапительным, диффузно-пролиферативным.
Особенно часто в процесс вовлекаются печень, кости, почки, легкие, селезенка, эндокринные железы. В печени наблюдается значительное скопление инфильтрационной ткани круглоклеточного и соединительнотканного характера. Она становится плотной, увеличивается в размерах. Одновременно диффузно поражается селезенка, в которой происходит выраженная интерстициальная пролиферация соединительнотканных элементов.
Специфическое заболевание легких характеризуется сифилитической пневмонией, диффузной или очаговой, значительной мелкоклеточной инфильтрацией, гиперплазией стромы альвеол и сосудистыми эндо-, мезо- и пе- риваскулярными явлениями. При тяжелом течении процесса развивается специфическая картина, называемая «белой пневмонией» из-за выраженной диффузной интерстициальной гиперплазии.
В таких случаях ребенок быстро погибает. Нежизнеспособным бывает плод и при тяжелых инфильтратив- но-воспалительных поражениях почек, надпочечников, поджелудочной железы, половых желез. В этих органах наблюдается также мелкоклеточная инфильтрация и пролиферация соединительнотканных клеток со специфическим изменением сосудов. При сплошном поражении происходит индурация органа с деструктивными явлениями, что несовместимо с жизнью, а при ограниченном процессе образуются участки рубцовой атрофии.
После V месяца беременности у инфицированных плодов отмечается поражение хрящевой и костной ткани, выявляющееся остеохондритами. На границе между эпифизом и диафизом, в зоне роста, откладывается специфический инфильтрат, определяющийся на рентгенограмме расширенной линией около 4 мм (сстеохондрит I степени).
В более выраженных случаях происходит поражение костной ткани, концы диафиза и эпифиза представляются неровными, зазубренными (остеохондрит II степени). При дальнейшем прогрессировании процесса происходит деструкция соединительнотканных образований с отделением эпифиза от диафиза (остеохондрит III степени). Иногда в длинных трубчатых костях плодов обнаруживаются явления периостита. Специфическое поражение плода диагностируется на основании положительных серологических реакций и обнаружения бледных трепонем в органах плода на аутопсии.
Врожденный сифилис детей грудного возраста (lues congenita praecox)
Эта клиническая форма врожденного сифилиса наблюдается у детей первого года жизни и характеризуется разнообразными проявлениями вследствие одновременного поражения нескольких органов и систем: кожи, слизистых оболочек, нервной и эндокринной систем, внутренних органов, когтей, крови, органов чувств. Некоторые из симптомов заболевания обнаруживаются уже при рождении ребенка.
Общий вид ребенка, больного врожденным сифилисом
Основные признаки специфического процесса выявляются в первые 2 месяца жизни. Дети рождаются недоразвитыми, гипотрофичными, с сухой, старческой, бледно-землистой, сморщенной кожей, с периоститами костей головы, водянкой ее и расширенными черепными венами, с остеохондритами, сифилитическим насморком.
Наиболее ранними и своеобразными специфическими изменениями у детей этого возраста являются сифилитические поражения кожи и слизистых оболочек: сифилитическая пузырчатка, диффузная папулезная инфильтрация Гохзингера и специфический ринит.
Сифилитическая пузырчатка (pemphigus syphiliticus) . Определяется при рождении или возникает вскоре после него. Первичными элементами являются пузыри с серозным, серозно-гнойным или геморрагическим содержимым. Пузыри напряженные, размером от просяного зерна до горошины и крупнее, расположены на инфильтрированном основании и окружены застойно- гиперемированным ободком.
Сифилитическая пузырчатка
Высыпания располагаются симметрично, преимущественно на подошвах и ладонях, на сгибательных поверхностях верхних и нижних конечностей и, реже, в области туловища и на лице. У некоторых детей появлению пузырей предшествуют розеолезные пятна ливидно-красного цвета, слегка отечные. Пузыри изолированы, не склонны к слиянию и не сопровождаются субъективными ощущениями. Покрышка их плотная, прочная, редко вскрывается. В содержимом пузырей легко обнаруживаются бледные трепонемы при микроскопическом исследовании в темном поле зрения. Общее состояние здоровья изменяется при одновременном поражении внутренних органов.
Диффузная папулезная инфильтрация Г ох- зингера. Появлению сыпи предшествуют диффузная эритема или отдельные пятна, имеющие тенденцию к слиянию, особенно в тех местах, где впоследствии развивается уплотнение кожи. Заболевание развивается в первые 2 месяца жизни ребенка. Пятнистые эффлоресценции располагаются симметрично на ладонях и подошвах, на лице в области рта, лба, надбровных дуг, век и на подбородке, а также на ягодицах и задней поверхности бедер.
Пятна инфильтрируются, уплотняются и превращаются в папулы, которые имеют выраженную тенденцию к слиянию и образуют сплошной инфильтрат. Кожа очагов поражения приобретает характерный насыщенный темно-красный цвет, становится напряженной, блестящей, отечной. Красная кайма губ, кожа вокруг рта и на подбородке утолщаются, теряют эластичность. Под влиянием крика, сосания образуются глубокие болезненные трещины, осложняющиеся язвенным процессом и исходом в рубцевание.
Рубцы, располагающиеся радиарно у углов рта, на красной кайме губ и на подбородке, а также рубцы в виде наперстка в этих же участках остаются на всю жизнь и являются вероятными признаками врожденного сифилитического заболевания — рубцы Фурнье— Робинзона.
Уплотнение кожи век, надбровных дуг, волосистой части головы сопровождается выпадением бравей, ресниц, волос. Разрешение процесса на местах диффузного папулезного сифилида происходит с пластинчатым шелушением. Распространение сифилитического инфильтрата на слизистую оболочку носа приводит к диффузному уплотнению с развитием гипертрофического катара носовых ходов, раковин с набуханием слизистой и сужением просвета.
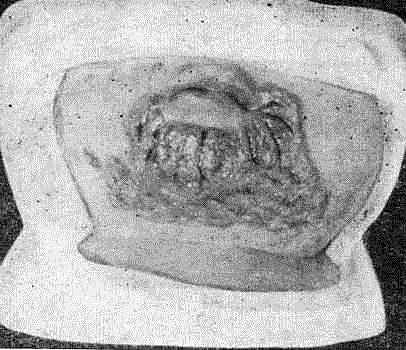
Диффузная папулезная инфильтрация Гохзингера
Ребенок дышит тяжело со свистящим шумом, плохо берет грудь и быстро от нее отказывается, так как при этом дыхание почти невозможно. Такие дети гипотрофичны, почти не прибавляют в весе, несмотря на отсутствие желудочно-кишечных расстройств.
Сифилитический ринит. Проявляется тремя стадиями. В первой, эритематозной, стадии с наличием незначительного отека и уплотнения состояние ребенка не нарушается. Вторая, секреторная, стадия характеризуется выраженным отеком с обильным гнойным отделяемым. В третьей, язвенной, стадии обнаруживаются деструктивные процессы с переходом на хрящевую и костную ткань носовой перегородки, последующим ее разрушением и образованием седловидного носа.
Сифилитический ринит может быть ранним и единственным проявлением врожденного сифилиса. Сифилитический характер поражения подтверждается легко обнаруживающимися бледными трепонемами в слизи носа. Поражение слизистой оболочки рта и зева в грудном возрасте при врожденном сифилисе встречается реже, чем у детей с приобретенным сифилисом.
Диффузные уплотнения кожи у детей грудного возраста нередко располагаются в области ногтевых фаланг кистей и стоп, проявляясь паронихиями с сопутствующими онихиями. Ногти становятся неровными, трофичными с повышенной ломкостью и хрупкостью. Возможно даже полное отделение ногтевых пластинок. У детей грудного возраста, больных врожденным сифилисом, наблюдаются и другие специфические проявления, напоминающие розеолезные и папулезные элементы, характерные для вторичного приобретенного сифилиса.
В первые 2—3 месяца жизни ребенка на верхних и нижних конечностях, лице и туловище отмечается розеолез- ная и папулезная сыпь застойно-красного цвета с четкими очертаниями. Папулы плотные, блестящие, слегка возвышаются, не шелушатся, склонны к слиянию и образованию диффузных очагов инфильтрации. Розеолезные элементы быстро инфильтрируются и трансформируются в папулы. Особенно часто происходит такая эволюция сыпи при расположении ее в складках. В этих случаях папулы эрозируются и мокнут.
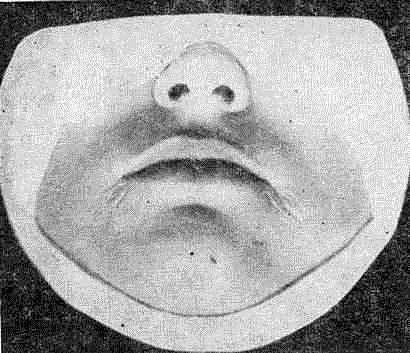
Рубцы Фурнье—Робинзона
По данным М. М. Райц (1963), наиболее частое проявление врожденного сифилиса детей грудного возраста представляет заболевание костной системы, проявляющееся остеохон- дритами, периоститами и остеопериоститами. Объясняется это явление наиболее активным ростом длинных трубчатых костей плода на V—VI месяце внутриутробного развития с обильным кровоснабжением зон роста и периоста. В этот период формируется остеохондрит I или II степени и явления периостита, с которыми ребенок и рождается.
Специфический остеохондрит I, II и III стадии (из книги А. И. Картамышева)
В далеко зашедших случаях развивается остеохондрит III степени с отхо- ждением эпифиза от метафиза и образованием псевдопаралича Парро. Движение конечности вызывает сильную боль. При этом отмечается отечность, припухлость тканей сустава, но проводимость нервов сохраняется. Чувствительность, электровозбудимость и движения пальцев не изменяются, что отличает болезнь Парро от обычного паралича. Локтевые и плечевые суставы поражаются чаще, чем суставы нижних конечностей. Периоститы и остеопериоститы сопровождаются в большинстве случаев лишь болевыми ощущениями и выявляются рентгенологически.
У детей грудного возраста при врожденном сифилисе наблюдаются своеобразные фалангиты, когда на основных фалангах пальцев рук образуются периостальные наложения и деструктивные процессы. Бутылкообразное утолщение основных фаланг пальцев, или дактилиты, может иногда являться единственным симптомом врожденного сифилиса у детей грудного возраста.
Из органов чувств наиболее часто вовлекаются в процесс зрительный нерв и сетчатка глаза. Патологические изменения проявляются хориоретинитом, атрофией зрительного нерва и паренхиматозным кератитом. Последние два симптома у детей грудного возраста обнаруживаются весьма редко. Специфическое поражение нервной системы у детей этого возраста проявляется менингитами, менинго-энцефалитами и гидроцефалией.
Заболевания внутренних органов при врожденном сифилисе у детей грудного возраста начинаются с внутриутробного периода и поэтому выявляются при рождении. Чем раньше наступило диффузное поражение жизненно важных паренхиматозных органов, тем тяжелее прогноз в отношении жизнеспособности ребенка.
Особенно часто наблюдаются увеличение и уплотнение печени, селезенки и интерстициальные диффузные пневмонии. Рано может выявляться также поражение сердечно-сосудистой системы с вовлечением в процесс эндокарда, мышцы сердца и перикарда. Поражение почек обнаруживается в виде нефрозо-нефрита. Множественное поражение эндокринных желез может быть выявлено при специальном обследовании или патологоанатомически. У мальчиков нередко констатируется специфический орхит, выражающийся в безболезненном увеличении и плотности органа с наличием водянки.
Все проявления врожденного сифилиса у детей грудного возраста легко диагностируются по наличию бледных трепо- нем в тканях, очагах поражения и отделяемом. Значение серологических реакций у детей грудного возраста требует весьма осторожной трактовки. У здоровых новорожденных в первые 2 месяца жизни нередко выпадают ложноположительные серологические реакции, а у 1% новорожденных с активными проявлениями сифилитической инфекции реакция Вассермана может быть ложноотрицательной.
Вследствие пассивной передачи иммобилизинов ребенку от матери РИБТ может быть положительной даже при отсутствии сифилитической инфекции в первые месяцы жизни. Если же концентрация иммобилизинов невелика, то даже у ребенка с проявлениями сифилитической инфекции возможна отрицательная РИБТ. Таким образом, диагностическое значение серологических реакций у детей грудного возраста в первые месяцы жизни по существу невелико.
Врожденный сифилис раннего детского возраста (syphilis congenita infantum)
Заболевание характеризуется разнообразными симптомами поражения кожи, слизистых оболочек, костей, внутренних органов и нервной системы у детей от 1 года до 5 лет.
Врожденный сифилис у детей раннею детского возраста является как бы переходным этапом к позднему врожденному сифилису. Высыпания на коже и слизистых оболочках по морфологической характеристике похожи на проявления вторичного рецидивного приобретенного сифилиса.
Они менее обильны, не имеют яркой окраски, склонны к группировке, располагаются чаще в пахово-бедренных и пахово-мошоночных складках, в области гениталий, ануса, на ягодицах и конечностях. Характерны крупные, ливидно-розовые или буровато-красные папулы.
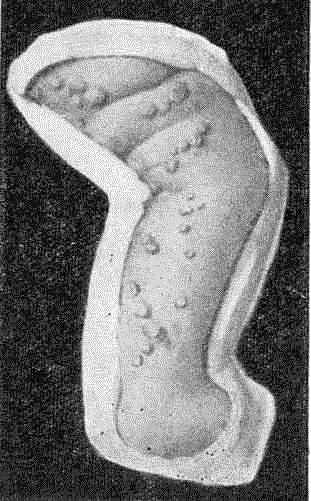
Сифилитические папулы при врожденном сифилисе
Под влиянием трения и мацерации они гипертрофируются и эрозируются, приобретают склонность к слиянию. В таких случаях папулы раннего врожденного сифилиса похожи на широкие кондиломы приобретенного вторичного рецидивного сифилиса, вследствие чего этот период врожденного сифилиса нередко называется кондиломатозным. Папулезные элементы обнаруживаются на слизистой оболочке рта, миндалин, половых органах.
Костная система поражается у 60% больных детей. Специфические изменения костей проявляются симметричными периоститами и остеопериоститами длинных трубчатых костей, преимущественно большеберцовых. Лимфатические узлы увеличены, безболезненны и плотны. Из внутренних органов поражаются в основном печень, почки, селезенка; процесс ограниченный ипфильтративный, без резкого увеличения размеров и плотности этих органов. У мальчиков обнаруживается орхит с повышенной плотностью, бугристостью ткани.
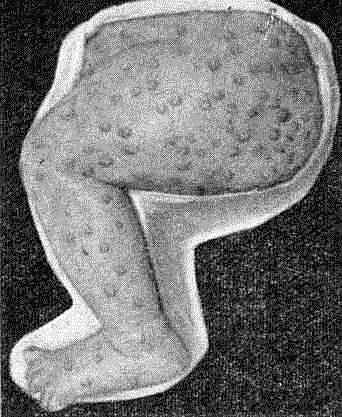
Папулезная сыпь у детей раннего детского возраста
Заболевания нервной системы у больных детей этого возраста разнообразны и констатируются довольно часто. Описаны специфические менингиты, менинго-энцефалиты, явления гидроцефалии и атрофии зрительного нерва, умственная отсталость, спинная сухотка.
Со стороны глаз, кроме атрофии зрительного нерва, в очень редких случаях возможны паренхиматозные кератиты.
Если серологические реакции у детей с врожденным сифилисом в грудном возрасте, как правило, положительные, то в раннем детском возрасте при наличии сифилитических проявлений на коже и слизистых оболочках реакция Вассермана дает положительный результат в 75—85%, а реакция иммобилизации бледных трепонем — в 90—98% случаев.
Поздний врожденный сифилис (lues congenita tarda)
Врожденный сифилис грудных детей и раннего детского возраста при естественном течении процесса или неполноценном лечении переходит в поздний врожденный сифилис. По мнению М. В. Милича, последний может возникнуть и после длительно бессимптомного течения врожденного сифилиса. Проявления позднего врожденного сифилиса обнаруживаются у детей от 5 до 14 лет, а у взрослых могут наблюдаться в любом возрасте. Патогномоничные своеобразные симптомы позднего врожденного сифилиса называются достоверными, или безусловнымии, признаками. Они никогда не наблюдаются у больных приобретенным сифилисом.
Помимо достоверных признаков, существуют вероятные признаки и дистрофии (стигмы). Вероятные проявления свидетельствуют о возможности заболевания, но для диагноза необходимо одновременное обнаружение стигм или других симптомов сифилитического поражения. Разнообразные дистрофии, свойственные многим хроническим инфекционным процессам, наблюдаются и у больных поздним врожденным сифилисом.
Однако наличие- одних дистрофий без специфических органных проявлений или без достоверных или вероятных признаков не может быть достаточным основанием для диагноза. К достоверным (безусловным) признакам позднего врожденного сифилиса относятся: гетчинсоновские зубы, паренхиматозный кератит » специфический лабиринтит,. объединяемые в патогномоничную триаду Гетчинсона.
Гетчинсоновские зубы формируются в первые месяцы внутриутробной жизни плода, когда закладываются зародышевые пластинки зубов. Они обнаруживаются рентгенографически в раннем детском возрасте — от 1 года до 6 лет. Поражаются постоянные верхние или, реже, нижние средние резцы. Вследствие недоразвития жевательной поверхности режущий край делается узким, шейка расширяется и зубы приобретают форму отвертки, долота или становятся бочкообразными. У многих больных режущая поверхность таких зубов крошащаяся, неровная, с полулунной выемкой в центре.
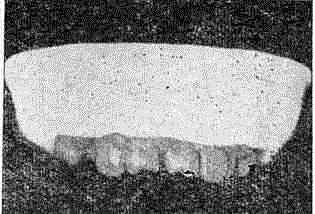
Гетчинсоновские зубы
Паренхиматозный кератит поражает чаще оба глаза один за другим, несмотря на проведение специфической терапии, и развивается обычно в возрасте от 5 до 14 лет. Воспалительные изменения роговицы сопровождаются резким инъецированием сосудов конъюнктивы, слезотечением, светобоязнью и блефароспазмом.
Инфильтративное помутнение роговицы неравномерное и часто осложняется иритом, ири- доциклитом и хориоретинитом. Гетчинсоновские зубы и паренхиматозный кератит — наиболее частые признаки позднего врожденного сифилиса. Они диагностируются у 30—48% больных.
Лабиринтная глухота, или специфический лабиринтит, развивается вследствие инфильтративного воспаления; лабиринта с дегенерацией слухового нерва. Глухота при врожденном сифилисе встречается преимущественно в возрасте от 7 до 13 лет у 3—5% больных. Обычно поражаются оба уха. Если этот симптом возникает у детей до 4 лет, то тугоухость сочетается с затруднениями речи вплоть до глухонемоты.
Все достоверные признаки позднего врожденного сифилиса характеризуются отсутствием бледных трепонем в очагах поражения и упорством проявлений. Противосифилитическое лечение не оказывает существенного влияния на течение процесса. Поэтому в настоящее время патогенез данных признаков объясняется токсико-аллергиче- скими явлениями. Для диагностики позднего врожденного сифилиса достаточно наличия одного достоверного признака. Одновременное наличие всех трех признаков бывает весьма редко.
К вероятным симптомам, убедительно свидетельствующим о наличии позднего врожденного сифилиса, относятся: сифилитические гониты, хориоретиниты, саблевидные голени и, реже, саблевидные предплечья, радиарные рубцы вокруг губ и на подбородке (рубцы Фурнье — Робинзона) после диффузной папулезной инфильтрации Гохзингера, седловидный нос, нос барана или лорнетовидный нос, ягодицеобразный череп, отдельные клинические разновидности нейросифилиса с явлениями сифилитического слабоумия и разнообразные зубные дистрофии.
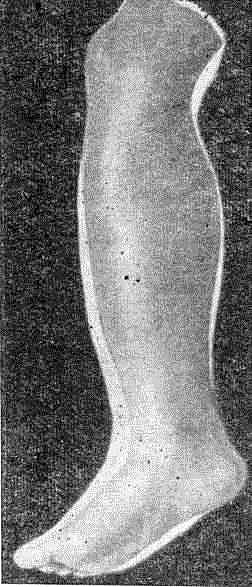
Саблевидная голень
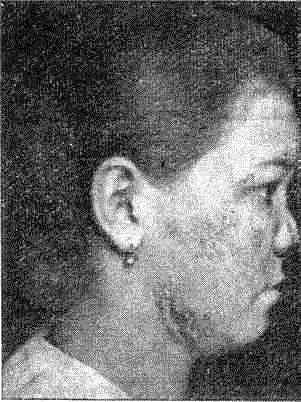
Деформация носа у больной поздним врожденным сифилисом
Сифилитические гониты описаны впервые Клеттоном в 1886 г. и поэтому называются синовитами Клеттона; они протекают по типу хронических гидрартрозов. При этом отмечается симметричное поражение суставов, чаще коленных, а иногда локтевых и голеностопных, с нарушением подвижности и ограничением объема движений.
Процесс безболезненный и не сопровождается повышением температуры. Специфические артриты нередко возникают при наличии одного из достоверных признаков позднего врожденного сифилиса (гетчинсоновские зубы или паренхиматозный кератит). Поэтому некоторые сифилидологи (А. И. Картамышев, 1954; М. М. Райц, 1959) предлагали рассматривать сифилитические гониты как безусловный признак позднего врожденного сифилиса.
Диагноз сифилитических гидрартрозов подтверждается отсутствием субъективных симптомов, обнаружением других стигм, положительными серологическими реакциями с кровью и суставной жидкостью. В трудных случаях при отрицательных серологических реакциях пробное лечение (terapia ex juvantibus) дает возможность установить специфический характер процесса.
Саблевидные голени и предплечья образуются вследствие специфического диффузного остеопериостита и остеосклероза длинных трубчатых костей. Особенно рельефно выявляется деформация большеберцовых костей голеней. В результате длительного воздействия хронического воспалительного процесса на эпифиз рост кости интенсифицируется и голени удлиняются за счет периостального осси- фицирующего инфильтрата, отлагающегося по переднему краю большеберцовых костей. Голени искривляются кпереди, приобретая саблевидную форму. Несколько реже подобный процесс происходит и в длинных трубчатых костях предплечий. Поражение симметричное, сопровождается характерными ночными болями в костях.
Рубцы Фурнье — Робинзона, радиарные линейные в углах, рта, вокруг губ и на подбородке, формируются в грудном возрасте при наличии диффузной папулезной инфильтрации Гохзингера. Иногда встречаются несколько атипичные рубцы округлых очертаний с точечными вдавлениями, как у наперстка. Эти рубцы располагаются в углах рта и на подбородке. В связи с тем что рубцы вокруг рта и губ часто образуются у детей грудного возраста при кандидамикозе, пиодермитах и сохраняются на протяжении всей жизни, усугубляясь с возрастом, их не относят к достоверным признакам специфического процесса.
При позднем врожденном сифилисе нередко обнаруживаются инфильтративные остеопериоститы, оссифицирующие оститы и остеосклероз с деструктивными гуммозными проявлениями. Помимо длинных трубчатых костей, поражаются кости носа с разрушением носовой перегоредки и образованием седловидного носа и его разновидностей — бараньего и лорнетовидного носа. Отложение диффузного оссифицирую- щегося инфильтрата в лобных и теменных костях проявляется клинически дистрофиями черепных костей с образованием выпуклых лобных бугров, башнеобразного или ягодицеобразного черепа. Формированию ягодицеобразного черепа способствует также сифилитическая гидроцефалия.
Среди многочисленных проявлений нейросифилиса при позднем врожденном сифилисе наиболее постоянно обнаруживается сифилитическое слабоумие в сочетании с разнооб
разными органическими пораженияим: гемиплегиями, гемипарезами, церебральными детскими параличами, джексоновской эпилепсией, спинной сухоткой и др.
Различные зубные дистрофии непатогномоничного характера также обусловлены врожденной гипоплазией и деформацией жевательной поверхности зубов. Среди них известен кисетообразный моляр, или моляр Муна—Пфлюгера. Зуб мал, куполообразной формы вследствие задержки развития жевательных бугров. Сифилитический моляр имеет большой диаметр у шейки и меньше — у жевательных бугров, что напоминает стянутый кисет.
Возможно также и своеобразное изменение клыков в виде щучьего зуба. Гипоплазия жевательной поверхности клыка развивается неравномерно и образуется тонкий конический отросток, напоминающий рыбий зуб — «щучий зуб». Все костные дистрофии у детей могут быть обусловлены рахитом, приобретенным сифилисом, болезнью Педжета, поэтому не представляется возможным отнести их к безусловным стигмам позднего врожденного сифилиса.
Сифилитический хориоретинит чаще возникает у детей грудного возраста как симптом врожденного сифилитического процесса, однако может обнаруживаться и при позднем врожденном сифилисе. Он проявляется инфильтративным процессом в области сетчатки. Вследствие очагового чередования инфильтративных и рубцовых изменений возникает характерная клиническая картина сочетания красновато-бу- рых свежих участков поражения и белесовато-сероватых точек рубцующегося инфильтрата (симптом «соли и перца») .
Наряду с достоверными и вероятными признаками позднего врожденного сифилиса описываются многочисленные дистрофии, обусловленные поражением сердечно-сосудистой и нервной систем, нарушением обмена и эндокринными дисфункциями. Среди них наиболее известен симптом Гигумина- киса — Авситидийского: утолщение грудинного конца ключицы (у левшей —левой) вследствие сифилитического диффузного периостоза.
Высокое готическое твердое небо, выступающие лобные и теменные бугры, но без разделительной полоски,— эти проявления периоститов костей черепа возможны не только при сифилисе, но и при рахите. Ракеткообразная форма ногтевых фаланг больших пальцев, укороченная ногтевая фаланга V пальца («инфантильный мизинец» — симптом Дюбуа), аксифоидия — отсутствие мечевидного отростка грудины, бухтообразная выемка на внутренней стороне лопатки также могут встречаться при различных хронических процессах типа рахита, поэтому их нельзя относить к вероятным симптомам позднего врожденного сифилиса.
Причислявшийся в прошлом к сифилитическим дистрофиям «бугорок Корабелли» (пятый добавочный бугорок на жевательной поверхности I-го моляра верхней челюсти), а также глубокая хроническая трещина на верхней и нижней губах в настоящее время не имеют никакого диагностического значения.
У больных поздним врожденным сифилисом возможны поражения кожи, слизистых оболочек, костей и внутренних органов с образованием бугорковых и гуммозных элементов, которые по форме, течению и исходу ничем не отличаются от таких же проявлений приобретенного третичного сифилиса. Если эти изменения не сочетаются с достоверными или вероятными признаками, то для подтверждения диагноза позднего врожденного сифилиса необходимо тщательное обследование матери и всех членов семьи, а также углубленный анализ анамнеза.
При любой форме врожденного сифилиса возможно скрытое, латентное течение специфического процесса, когда диагностика базируется на положительных серологических реакциях. Особенно часто заболевание приобретает такой характер при позднем врожденном сифилисе. Активность сифилитической инфекции у ребенка зависит от свежести сифилитического процесса у матери. «Чем моложе сифилис у родителей, тем пагубнее он отражается на потомстве» (Н. Ф. Филатов, 1895).
Поражение плода наиболее выражено в первые 3 года болезни матери. Впоследствии ввиду наличия естественного иммунитета заболевание может перейти в латентную фазу и возможность инфицирования ребенка уменьшается, хотя известно, что во время беременности сифилитический процесс обостряется.
У больных поздним врожденным сифилисом серологические реакции являются значительным подспорьем в диагностике. Они бывают положительными у 75—85% обследованных при наличии активных проявлений.
В отношении роли реакции иммобилизации бледных тре- понем (РИБТ) в серодиагностике врожденного сифилиса существуют различные точки зрения. В связи с тем что была подтверждена возможность пассивной передачи иммобилизинов через плаценту, положительную РИБТ у детей грудного возраста не всегда можно использовать для диагностики сифилиса.
Отрицательная реакция в этих случаях также не может иметь диагностического значения, ибо в связи с более поздним образованием иммобилизинов при инфицировании ребенка незадолго до родов или во время них эта реакция даже при наличии сифилитической инфекции может стать положительной много позднее.
Положительная РИБТ у детей, больных ранним и поздним врожденным сифилисом, подтверждает такой диагноз. При позднем врожденном сифилисе положительное значение этой реакции особенно велико, так как пассивно переданные от матери ребенку иммобилизины исчезают самопроизвольно через 6 месяцев после рождения.
Положительная РИБТ длительно сохраняется после лечения и не может быть использована для констатации выздоровления,
Профилактика врожденного сифилиса
Особенности системы советского здравоохранения, основанной на бесплатном лечении и диспансерном обслуживании больных, обусловили резкое снижение заболеваемости венерическими болезнями в нашей стране. Обязательная регистрация всех больных сифилисом, выявление источников заболевания, качественное энергичное лечение всех взрослых способствовали почти полной ликвидации заразных форм врожденного сифилиса.
В целях его профилактики проводится обязательное двукратное обследование беременных, их вассер- манизация в первой и второй половине беременности, возможно раннее специфическое лечение обнаруженного заболевания, а также осуществляется постоянная связь венерологических диспансеров с женскими, детскими консультациями и родильными домами.
Беременные женщины, у которых все виды серологических реакций дважды резко положительны, подлежат обязательному противосифилитическому лечению. В этих случаях в стационарных условиях проводят не менее 2 курсов пенициллинотерапии, лучше водорастворимым препаратом, вводимым каждые 3 часа.
Если положительные серологические реакции обнаружены перед родами (около 2 недель до родов), беременную помещают в специализированный родильный дом и через 2 недели после родов повторяют серологические реакции. После повторного установления резко положительного результата назначают специфическое лечение матери и ребенку.
Женщины, болевшие сифилисом и закончившие лечение, во время первой беременности обязательно получают курсы профилактического лечения. Вопрос об их лечении при последующих беременностях решается в каждом случае индивидуально лечащим врачом. Если беременная женщина в прошлом болела сифилисом и не получила полноценного лечения до или во время беременности, то рожденные ею дети подлежат профилактическому лечению и дальнейшему диспансерному наблюдению в течение 5 лет.
В период полового созревания эти дети подвергаются тщательному клинико-серологическому обследованию. Если у матери, не знавшей о своем заболевании, рождается ребенок с явлениями врожденного сифилиса, то остальные дети, рожденные этой матерью, получают профилактическое лечение даже при отсутствии у них клинических и серологических проявлений.
Таким образом, совместными усилиями дермато-венерологов, акушеров-гинекологов и педиатров осуществляется задача полной ликвидации врожденного сифилиса в нашей стране.
Лечение сифилиса
Сифилис — хроническое прогредиентное заболевание, протекающее длительно. В связи с этим существующие методы лечения предусматривают введение лекарственных противо- сифилитических средств на протяжении всего периода болезни.
Существуют два метода лечения сифилиса: непрерывный и хронически перемежающийся. Непрерывный метод построен на принципе Эрлиха: «therapia sterilisans magna» — введение больших стерилизующих доз противосифилитических средств, освобождающих организм от возбудителя.
При этом методе лечения наблюдается большое количество осложнений вследствие токсического действия противосифилитических препаратов и значительное число рецидивов, вызванных возникновением резистентных форм бледных тре- понем. Недостатки массивного непрерывного лечения сифилиса послужили основанием для применения хронического перемежающегося метода, при котором курсы активного лечения чередуются с периодами отдыха.
В этих случаях значительное внимание уделяется естественным механизмам защиты организма человека, активизации иммунитета. Поэтому в перерывах между курсами противосифилитического или, как его еще называют, специфического, лечения назначаются неспецифические средства, оказывающие общеукрепляющее и стимулирующее действие. Количество курсов специфического лечения зависит от стадии сифилиса.
Для лечения сифилиса у детей используют наиболее активный противосифилитический препарат — пенициллин, резлич- ные его аналоги и эритромицин в чистом виде или в комплексе с менее сильными противосифилитическими средствами — висмутовыми производными и йодом.
Впервые для лечения сифилиса пенициллин был применен в 1943 г. Магони, Арнольдом и Гаррисом, а у нас в стране в 1944 г. Н. С. Ведровым. По химическому строению пенициллин представляет собой бензилпенициллиновую кислоту, из которой получают различные соли — натриевую, кальциевую, калиевую и др. Биосинтетические пенициллины продуцируются плесневыми грибами: Penicilliurr notatum, Penicillium chrysogenium, Penicillium crustosum и др.
В настоящее время получают химическим путем полусинтетические пенициллины — метициллин, оксациллин и др., обладающие более выраженной антибактериальной активностью и меньшей аллер- гизирующей способностью. Пенициллин растворяют в стерильном физиологическом растворе, в дистиллированной воде и в 0,5% растворе новокаина. Механизм действия пенициллина на бледную трепонему еще полностью не изучен.
Полагают, что он нарушает ферментативные системы обмена, процессы роста и размножения. Лучше всего пенициллин действует на бледные трепонемы в период их активного размножения, поэтому для первых курсов лечения следует применять водорастворимые препараты пенициллина (они вводятся каждые 3 часа), способные более постоянно поддержать его терапевтическую концентрацию в крови и тканях.
С целью удлинения времени пребывания пенициллина в крови предлагалось вводить его в растворе пирамидона, новокаина или с аутокровью. Однако эксперименты на животных и определение пенициллина в крови больных сифилисом не подтвердили возможности поддержания терапевтической концентрации препарата.
В дальнейшем были предложены специально созданные дюрантные противосифилитические средства: экмоновоциллин — суспензия новокаиновой соли бензилпенициллина в водном растворе экмолина (экмоновоциллин 1) или такая же суспензия, но в сочетании с натриевой или калиевой солью бензилпенициллина (экмоновоциллин 2), а также бициллин-1 (дибензилэтилендиаминовая соль бензилпенициллина) и бициллин-3 (смесь равных частей кристаллической калиевой и натриевой солей бензилпенициллина, новокаиновой соли бензилпенициллина и дибензилэтилендиаминовой соли пенициллина). Экмоновоциллин, бициллины-1 и -3 вводят внутримышечно двухмоментным методом.
В качестве растворителей для бициллинов используют 1—2% раствор новокаина, дистиллированную воду или физиологический раствор. При внутримышечном введении бициллинов-1 и -3 терапевтическая концентрация их в крови и тканях сохраняется от 3—4 до 7 суток в зависимости от дозы. Беременные и дети, получающие инъекции бициллина амбулаторно, остаются под наблюдением врача в течение 2—3 часов.
У детей противопоказаниями к назначению пенициллина и его препаратов являются: повышенная чувствительность и непереносимость пенициллина, бронхиальная астма, крапивница, сенная лихорадка и другие аллергические заболевания. Пенициллин противопоказан также детям при активных формах туберкулеза, заболеваниях крови, центральной нервной системы и гипертонической болезни.
Осложнения при лечении пенициллином бывают редко. К ним относятся аллергические дерматиты, крапивница и другие токсико-аллергические реакции, желудочно-кишечные нарушения, повышение температуры, иногда боли, возникающие на месте инъекций.
В последние годы созданы препараты: бициллин 5 и бициллин 6 с более выраженными свойствами дюрантности, что позволяет делать инъекции значительно реже. Бициллин 5 был предложен коллективом авторов под руководством 3. В. Ермольевой. Он представляет собой смесь двух солей бензилпенициллина: новокаиновой и натриевой (N.N-дибен- зилэтилендиаминовой) в соотношении 1 : 4. Бициллин-6, изготовленный Рижским заводом медицинских препаратов, состоит из 1 части калиевой соли, 2 частей новокаиновой соли и 3 частей дибензилэтилендиаминовой соли бензилпенициллина. Увеличение концентрации новокаиновой соли в бициллинах-5 и 6 обеспечивает безболезненность инъекций.
Висмутовые препараты — бийохинол, бисмоверол и пентабисмол — являются вспомогательными противосифилитиче- скими средствами, так как обладают меньшей бактерицидной и бактериостатической активностью, чем пенициллин.
Бийохинол — 8% взвесь йод-хинин-висмута в персиковом масле, кирпично-красного цвета. В бийохиноле содержится 25% висмута, 56% йода и 19% хинина. В 1 мл взвеси определяется 0,02 г чистого металлического висмута.
Бисмоверол — взвесь основной висмутовой или моновис- мутвинной кислоты в персиковом масле. В 1 мл взвеси содержится 0,05 г металлического висмута.
Пентабисмол — водорастворимое бесцветное, прозрачное соединение висмута, содержащее в 1 мл 0,01 г чистого висмута. Все препараты висмута вводятся внутримышечно двух- моментным методом. Перед употреблением их подогревают и тщательно встряхивают до образования равномерной взвеси.
В процессе лечения висмутовыми соединениями возможны следующие осложнения: аллергические дерматиты, гингивиты и стоматиты, нефропатии и гепатопатии. Гингивит чаще всего проявляется в виде висмутовой каймы, образующейся в результате отложения сернистого висмута в виде полосы серовато-черного цвета по зубному краю десен.
При рыхлых деснах, кариозных зубах, пиорее, когда сероводород, выделяющийся при разложении остатков пищи, соединяется с металлическим висмутом, висмутовая кайма наблюдается особенно часто. Поэтому для профилактики гингивитов необходимо не только введение витаминов, но и санация, а также тщательный туалет полости рта. Стоматит проявляется воспалением слизистой оболочки рта с образованием эрозий и язв на деснах, языке, слизистой щек.
Нефропатии на ранних этапах характеризуются появлением в моче висмутовых клеток (перерожденных клеток почечного эпителия). Раздражение почек в виде висмутового нефроза с появлением в моче белка, эритроцитов, цилиндров происходит преимущественно во второй половине курса лечения. Появление висмутовых клеток служит сигналом к временному уменьшению дозы или удлинению интервалов между инъекциями.
При наличии в моче белка, цилиндров, эритроцитов необходимо временно прекратить лечение. У детей противопоказаниями к назначению висмута являются: непереносимость висмута, болезни почек, печени, диабет, гингивиты, стоматиты, болезни крови, сердечно-сосудистая декомпенсация.
Йод применяется преимущественно у детей, страдающих поздним врожденным или третичными формами сифилиса. Йодистые препараты способствуют выведению пенициллина и висмута из организма, поэтому одновременно с ними йод назначать нецелесообразно. Он используется главным образом для пробного лечения (therapia ex juvantibus) в сложных диагностических случаях, для самостоятельного лечения третичных форм и чаще всего в период между курсами.
Наиболее широко применяются растворы йодистого калия и йодистого натрия. Дозировка их варьирует в зависимости от возраста детей: от 1% до 4—5% раствора 3—4 раза в день по десертной или столовой ложке в течение 2—3 недель. Лечение начинают с малых доз. йодистые препараты лучше принимать на молоке или запивать молоком.
При хорошей переносимости количество препарата постепенно увеличивают. Побочные явления, известные под названием йодизма, выражаются покраснением и набухлостью слизистых оболочек в области носоглотки, рта, конъюнктивы, бронхов, трахеи, гортани. Одновременно наблюдаются желудочно-кишечные нарушения, появление красных отечных пятен на коже или угревой сыпи (йодистые угри). В этих случаях снижают дозы или временно прекращают лечение.
После исчезновения явлений йодизма йодистые препараты назначают снова, но в более малых дозах и постепенно их увеличивают.
Противопоказания к применению .йода: непереносимость его (идиосинкразия), открытый туберкулез легких, заболевания почек, крови, сердечно-сосудистой системы с явлениями декомпенсации.
Лечение противосифилитическими средствами в Советском Союзе проводится по схемам, разработанным коллективно ведущими дермато-венерологами страны с учетом многолетнего опыта профильных научно-исследовательских институтов, кафедр и диспансеров. В каждом случае схемы противосифили- тического лечения применяются со строгим соблюдением особенностей общего состояния ребенка и течения болезни.
Кроме того, для лечения детей, больных сифилисом, рекомендуется использовать пенициллин и его дюрантные препараты, а также соединения висмута в дозировках, соответствующих возрасту, весу ребенка и стадии заболевания. В случае назначения пенициллина по поводу интеркуррентной болезни ребенку, больному врожденным или приобретенным сифилисом, лечение пенициллином необходимо доводить до полной курсовой дозы.
При соответствующих показаниях (пневмония и т. п.) возможно одновременное применение и других антибиотиков, в частности стрептомицина.
Во избежание явлений непереносимости и анафилактического шока первую инъекцию пенициллина при каждом курсе делают осторожно, с учетом переносимости антибиотика. В этих целях до начала лечения проводят кожно-аллергические тесты или конъюнктивальные пробы. Если же лечение необходимо начать срочно и нет времени для проведения тестов на переносимость, первую инъекцию пенициллина делают по методу Безредка.
Схемы лечения сифилиса в различные периоды болезни
Превентивное лечение проводят в виде одного курса пенициллина в том случае, если установлена возможность заражения ребенка при общении с родителями, больными заразными формами сифилиса, и с момента контакта прошло не более 3 недель. Если же срок контакта превышает 3 недели, применяют схему лечения первичного серонегативного сифилиса: 2 курса смешанной пенициллино-висмутовой терапии или 3 курса одного пенициллина.
При первичном серопозитивном сифилисе проводят 4 курса комплексного пенициллино-вис- мутового лечения или 5 курсов одного пенициллина. При вторичном свежем сифилисе и сифилисе детей грудного возраста назначают 5 курсов смешанной пенициллино-висмутовой терапии, или 6 курсов одного пенициллина. У детей со вторичным рецидивным, третичным приобретенным, врожденным сифилисом применяют 6 курсов смешанного пенициллино-висмутового лечения или 8 курсов пенициллина.
Пробное лечение проводят при подозрении на сифилитическое поражение висцеральных органов, нервной системы, органов чувств, костей, суставов и т. д. С этой целью назначают обычно бийохинол или другой висмутовый препарат в дозах, соответствующих возрасту и весу ребенка.
Если невозможно использовать висмутовые соединения, применяют пенициллин по схемам лечения поздних форм сифилиса. Профилактическое лечение назначают детям в том случае, если мать не лечилась или плохо лечилась, а у родившегося ребенка нет ни клинических, ни серологических признаков сифилиса.
Если диагноз врожденного сифилиса установлен у одного из детей, то его младшие братья и сестры, даже несмотря на отсутствие у них клинических и серологических данных, подлежат профилактическому лечению в виде 3 курсов пенициллина. С 2-летнего возраста профилактическое лечение может проводиться 3 курсами бициллина 1, 3, 5 или 6 с учетом веса и возраста ребенка.
Дозы пенициллина курсовые и разовые варьируют в зависимости от возраста и веса детей, а перерыв между курсами составляет не более 2 недель.
Лечение больных сифилисом детей в возрасте до 1 года. До 6 месяцев детям назначают только пенициллин (экмоновоциллин) без препаратов висмута в количестве 6 курсов. Курсовая доза вычисляется из расчета 500 000 ЕД на 1 кг веса, но должна составлять не менее 2 000 000 ЕД. Разовую дозу в 30 000 ЕД вводят 6 раз в сутки каждые 4 часа.
У детей с активными проявлениями сифилитического процесса возможно его обострение по типу реакции Герксгейме- ра — Лукашевича в первые дни введения пенициллина. Поэтому во время первого курса в течение первых 2—3 дней пенициллин назначают по 4500 ЕД каждые 4 часа, а в последующие 2—3 дня — по 5000 ЕД каждые 4 часа, затем по 10 000 ЕД каждые 4 часа, последующие 2—3 дня по 20 000 ЕД и в дальнейшем по 30 000 ЕД. В последующих курсах дозы пенициллина в первые дни не уменьшают, и дети до 6 месяцев получают по 180 000 ЕД в сутки, не менее 2 000 000 ЕД на курс в течение всего периода лечения (6 курсов).
Детям от 6 месяцев до 1 года специфическое лечение проводят также одним пенициллином без препаратов висмута, если нет патологических изменений ликвора, специфического поражения костей, глаз, внутренних органов. Курсовая доза определяется из расчета 400 000 ЕД на 1 кг веса ребенка, но должна составлять не менее 3 000 000 ЕД на курс.
Суточная доза равняется 240 000 ЕД (по 40 000 ЕД каждые 4 часа). В начале лечения предусматриваются все возможные мероприятия для предотвращения непереносимости пенициллина и реакции Герксгеймера—Лукашевича. С этой целью детям, не получавшим ранее противосифилитического лечения, дозу пенициллина в первые 2—3 дня уменьшают до 5000 ЕД.
Последующие 2—3 дня пенициллин вводят по 10 000 ЕД каждые 4 часа, затем по 20 000 ЕД и постепенно разовую дозу пенициллина доводят до 40 000 ЕД каждые 4 часа. Перерывы между курсами составляют 2 недели. Если у детей в возрасте от 6 месяцев до 1 года обнаруживаются явления нейросифилиса, поражение костей, глаз или висцеропатии, пенициллинотерапия с 4-го курса дополняется препаратами висмута. Перерывы между смешанными курсами 1 месяц.
Лечение больных сифилисом детей в возрасте от1 года до 3 лет. Если у детей отсутствуют висцеральные поражения, сифилис нервной системы, заболевания костей, органов зрения, слуха и т. д., применяется 6 курсов пенициллина из расчета 300 000 ЕД на 1 кг веса, но не менее 3 000 000 ЕД. Разовую дозу пенициллина в 40 000 ЕД вводят каждые 4 часа круглосуточно.
При обнаружении специфического поражения костей, нервной системы и т. д. назначают комплексное пенициллино-висмутовое лечение с 1-го курса. Детям, не получавшим ранее противосифилитического лечения, во избежание реакции обострения пенициллин вводят каждые 4 часа по 5000 ЕД в 1-й день, по 10 000 ЕД на 2-й день, по 15 000 ЕД на 3-й день, по 20 000 ЕД на 4-й день и по 30 000 ЕД на 5-й день лечения. С 6-го дня лечения пенициллин вводят по 40 000 ЕД каждые 4 часа. Экмоновоциллин назначают со 2-го курса по 150 000 ЕД 2 раза в сутки.
Лечение больных сифилисом детей в возрасте от 3 до 5 лет. Пенициллин или экмоновоциллин в этом возрасте вводят из расчета 300 000 ЕД на 1 кг веса, но не менее 4 000 000 ЕД на курс. Суточную дозу пенициллина назначают по 50 000 ЕД каждые 4 часа, а экмоновоциллина — по 150 000 ЕД 2 раза в сутки (со 2-го курса).
Физически крепким детям экмоновоциллин вводят по 300 000 ЕД однократно. Детям, не получавшим в прошлом противосифилити- ческой терапии, пенициллин в первом курсе назначают с 5000 ЕД в постепенно повышающихся дозах в течение недели. Если же обнаруживаются патология в ликворе, висцеропатии и патологические изменения со стороны костей и глаз, детям этого возраста с 4-го курса проводят смешанное пенициллино-висмутовое лечение.
Лечение больных сифилисом детей в возрасте от 5 до 15 лет. Дети, больные сифилисом, в этом возрасте получают 8 курсов пенициллина (экмоновоциллина) или при патологии в ликворе, со стороны внутренних органов и глаз — 4 курса пенициллина и 4 курса смешанного пеницил- лино-висмутового лечения. Курсовая доза для детей от 5 до 10 лет рассчитывается по 300 000 ЕД на 1 кг веса, но не менее 5 000 000 ЕД, а для детей от 11 до 15 лет — по 200 000 ЕД, но не менее 6 000 000 ЕД.
Суточная доза в первом случае составляет 360 000 ЕД (по 60 000 ЕД каждые 4 часа), а во втором — 420 000 ЕД (по 70 000 ЕД каждые 4 часа). Для профилактики реакции Герксгеймера—Лукашевича пенициллин в первый день вводят в количестве 10 000 ЕД через 4 часа; в каждый последующий день разовую дозу увеличивают на 10 000 ЕД до 60 000 или 70 000 ЕД в зависимости от возраста. Болеющих сифилисом детей в возрасте свыше 15 лет лечат по методам взрослых.
Лечение детей бициллином. Бициллины-1,3,5, и 6 назначают детям в возрасте старше 2 лет. После первого курса, проведенного в стационарных условиях водорастворимым пенициллином или при наличии особых обстоятельств можно назначать дюрантные препараты пенициллина — бициллин-1, 3, 5 и 6. Количество курсов различно в зависимости от стадии сифилиса.
С целью превентивного лечения назначается 1 курс, при профилактическом лечении проводится 3 курса, для лечения раннего врожденного сифилиса — 6 курсов, для терапии позднего врожденного, приобретенного, рецидивного, скрытого серопозитивного и серорезистентного сифилиса и нейросифилиса — 8 курсов.
Интервалы между курсами 2 недели. Детям 2-летнего возраста бициллины вводят по 300 000 ЕД 1 раз в сутки, а детям старше 3 лет — по 600 000 ЕД на 2 суток. После 7 лет с первой инъекцией вводят 300 000 ЕД, со второй — 600 000 ЕД на 2 суток. При хорошем физическом состоянии ребенка и переносимости препарата разовую дозу увеличивают до 1200 000 ЕД бициллина-1 на 5 суток, а бициллина-3 на 4 суток. Разовую дозу этих препаратов вводят раздельно по 600 000 ЕД в каждую ягодицу двухмоментным способом.
Если у ребенка обнаружена специфическая патология лик- вора, курсовые дозы пенициллина в каждом курсе увеличиваются на 20%. В этих случаях обязательно назначение неспецифической терапии (витамины, биогенные стимуляторы, пирогенные препараты — пирогенал или продигиозан) с первого курса лечения.
Из широкого арсенала витаминов в лечении сифилиса нервной системы более эффективны витамины комплекса В — Вь Вб и В12, при поражении внутренних органов — витамин В15 (пангамат кальция) и Bi3 (оротовая кислота). Пирогенал применяют, начиная с 5—10 МПД, в постепенно повышающихся дозах до 100 МПД (на курс до 1500—2000 МПД). Внутримышечные инъекции производят через 1—2 дня в зависимости от реакции. Продигиозан вводят по 5—10 мкг в постепенно повышающихся дозах до 20—50 мкг (10 инъекций на курс лечения).
При непереносимости пенициллина в качестве заменителя назначается эритромицин — антибиотик широкого спектра действия. Эритромицин обладает бактериостатическим и трепонемоцидным свойством, но в меньшей степени, чем пенициллин. В связи с этим лечение больных сифилисом эритромицином проводят в сочетании с инъекциями препаратов висмута, но не одновременно, а последовательно, так как висмут инактивирует антибиотик. Эритромицин применяют внутрь в дозах, в 3 раза больших, чем пенициллин (по 100 000— 200 000 ЕД 5 раз в сутки, каждые 4 часа, с ночным перерывом, на курс от 10 000 000 до 20 000 000 ЕД).
Критерии излеченности и показания к снятию с учета детей, закончивших лечение сифилиса
Возможность излечения сифилиса у детей зависит от периода заболевания и полноценности проведенного лечения. Об эффективности терапии судят по динамике клинических симптомов и серологических реакций. У всех детей, которым на-
чато лечение по поводу вторичного рецидивного, скрытого серопозитивного, рецидивного, серорезистентного сифилиса и нейросифилиса, исследуется ликвор.
Дети, закончившие лечение, могут быть сняты с учета при следующих условиях:
- Получившие превентивное лечение — после диспансерного наблюдения в течение не меньше года.
- Начавшие лечение в стадии первичного серонегативного сифилиса — после полноценного лечения и диспансерного наблюдения в течение 2 лет с клинико-серологическим контролем.
- Начавшие лечение в стадии первичного серопозитивного, вторичного свежего, рецидивного и скрытого, третичного активного и скрытого сифилиса — после окончания полноценного лечения и 5 лет диспансерного наблюдения.
- Лечившиеся по поводу серорезистентного сифилиса и нейросифилиса — после окончания полноценного лечения (включая неспецифическую терапию) и последующего 5-летнего диспансерного наблюдения.
- Получившие полноценное лечение по поводу всех форм врожденного сифилиса — после 5-летнего диспансерного наблюдения с клиническим и серологическим контролем каждые 3—6 месяцев. Начавшие лечение в детском возрасте подвергаются повторному обследованию нервной системы, внутренних органов, зрения и слуха в период наступления половой зрелости. Аналогичному обследованию подлежат и дети, получившие профилактическое лечение.
Дети, у которых отсутствуют проявления сифилиса, но твердо установлен диагноз заболевания в прошлом, недостаточно леченные, не берутся на учет, если от начала заражения прошло более 10 лет, а обследование у терапевта, окулиста, невропатолога, отиатра не выявило специфических изменений.
Во всех остальных случаях такие лица подвергаются соответствующему лечению с последующим диспансерным наблюдением в течение 5 лет. Если у больных, закончивших лечение по схеме, серологические реакции продолжают оставаться положительными, добавляют еще три курса противосифилитического лечения совместно с неспецифическими средствами.
Если и после выполнения этих условий серологические реакции остаются положительными, то в случае отсутствия патологии в ликворе, нервной системе и внутренних органах, при низком титре серологических реакций лечение прекращается.
Исследование спинномозговой жидкости рекомендуется производить всем детям при снятии с учета, но не ранее 2 лет от начала заболевания.
Дети, болеющие заразными формами сифилиса, могут быть допущены в ясли и прочие детские учреждения только после двух курсов специального лечения при условии систематического врачебного наблюдения. Детей, больных врожденным серопозитивным сифилисом, при отсутствии клинических проявлений можно допускать в детские учреждения после одного курса специфического лечения при дальнейшем диспансерном наблюдении.
О всех детях, больных врожденным активным сифилисом, следует сообщать в соответствующие детские консультации и районные кожно-венерологические диспансеры.
Взрослые, больные заразными формами сифилиса, могут быть допущены к работе в детских учреждениях и на предприятиях общественного питания после окончания полноценного курса лечения и при условии систематического лечения в дальнейшем под диспансерным наблюдением. Персонал детских учреждений, имеющий контакт с детьми, больными сифилисом, должен подвергаться врачебному осмотру не реже одного раза в 6 месяцев.
