Заболевания, характеризующиеся мукоидной и фибриноидной дегенерацией основного вещества соединительной ткани, набуханием и разрушением коллагеновых волокон, называются коллагенозами. К ним относятся красная волчанка, склеродермия, дерматомиозит, узелковый периартериит.
Патологические изменения основного вещества соединительной ткани встречаются и при других болезнях — ревматизме, хроническом полиартрите, васкулитах. Поэтому выделение группы коллагенозов, предложенное в 1941 г. Клемперером, Поллаком и Бером, устарело и имеет условное значение. В соответствии с программой медицинских вузов в учебнике будут изложены сведения только о красной волчанке и склеродермии, а также о склереме и склередеме новорожденных.
Красная волчанка (Эритематоз)
Впервые болезнь была описана в 1851 г. Казенавом и названа красной волчанкой вследствие внешнего сходства с туберкулезной волчанкой. В 1872 г. венский дерматолог Капоши выделил хроническую дискоидную форму и диссеминированную, отметив наличие при распространенной красной волчанке лихорадки, поражения суставов, изменение самочувствия. В 1891 г. Бенье и Доген уже более полно отдифференцировали системную разновидность красной волчанки типа d’emblee, возникающую самостоятельно, без предшествующей хронической формы.
Название болезни «красная волчанка» неудачно, так как не отражает ни этиологии, или патогенеза, а вносит путаницу в представление студентов о туберкулезной волчанке. Поэтому можно считать обоснованным предложение Л. Попова, А. И. Картамышева и П. Попхристова называть этот дерматоз эритематозом.
Этиология и патогенез. Наиболее распространенная в прошлом концепция происхождения эритематоза — туберкулезная. Она подтверждалась обнаружением у части больных заболеваний внутренних органов туберкулезного характера, нахождением гистологической структуры, похожей на туберкулезную, а иногда и положительным терапевтическим эффектом от применения противотуберкулезных препаратов. Однако в последние годы введение активных противотуберкулезных средств резко снизило заболеваемость туберкулезом, а число больных красной волчанкой значительно увеличилось. Кроме того, в очагах поражения не было обнаружено туберкулезных микобактерий.
Тяжелое септическое течение системной красной волчанки, сопровождающееся выраженным поражением внутренних органов, а также обнаружение в крови и тканях гемолитического стрептококка послужило основанием для утверждения инфекционной стрептококковой этиологии болезни (И. В. Давыдовский). Однако применение антибиотиков, в частности пенициллина, неэффективно и может даже ухудшить состояние больных.
В последнее время клиницисты констатируют возникновение болезни или ее обострение после приема медикаментозных средств — антибиотиков, гидрализина, сульфаниламидов, вакцин, сывороток, ультрафиолетовых облучений и под влиянием нервно-конфликтных ситуаций. В связи с этим основное внимание стало уделяться патогенетическим факторам, способствующим возникновению болезни. В 1948 г. Харгрейве, Ричмонд и Мортон открыли существование волчаночиых клеток и тем самым положили начало иммунологической эре в изучении дерматоза.
В сыворотке крови больных системной красной волчанкой обнаружено повышенное количество гамма-глобулинов, среди которых выявлен необычный белок — макроглобулин, повреждающий ядра клеток крови, особенно лейкоцитов и лимфоцитов. Этот белок выделен Хазериком ультрацентрифугированием с константой осаждения 19S и назван противоядерным фактором. Проникая в нейтральные лейкоциты и лимфоциты, противоядерный фактор фиксируется на ядрах этих клеток и разрушает их. Ядерное вещество теряет свою структуру, отделяется от протоплазмы, выталкивается из клетки, превращаясь в инородное тело, и поглощается путем обычного фагоцитоза любыми неизмененными нейтрофилами.
Нейтрофильные лейкоциты, фагоцитировавшие денатурированные ядра с гомогенными включениями и проти- воядерными факторами (см. схему образования клеток LE на рис. 69), называются клетками красной волчанки и являются ценным диагностическим признаком. Клетки красной волчанки и антиядерный фактор особенно часто обнаруживаются у больных системной формой заболевания и в значительно меньшей степени выявляются при хронической ее разновидности.
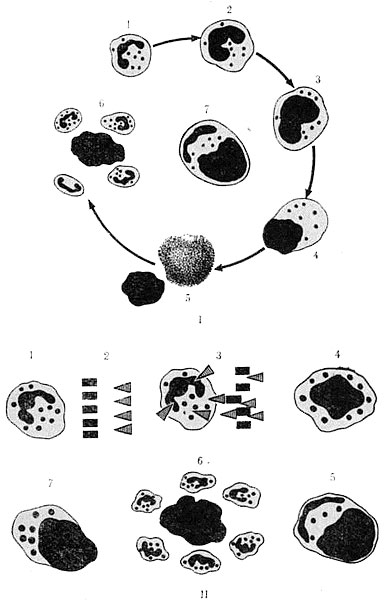
Рис. 69. Схема образования LE-феномена
I — обычное исследование мазка; II—схема мазка во флюоресцентном микроскопе. 1 — лейкоцит в норме; 2 — состояние условного равновесия между антиядерными факторами и противоантиядерными антителами; 3—проникновение антиядерного фактора и адсорбция его на ядре; 4 — гомогенизация и гидрофилизация ядра; 5 — патологическое изменение ядра и протоплазмы; 6— окружение гомогенизированного и гидро- филизированного ядра здоровыми лейкоцитами (феномен розетки); 7 —поглощение патологической ядерной массы лейкоцитом (клетка красной волчанки).
Сыворотка крови больных системной красной волчанкой содержит антитела к дезоксирибонуклеиновой кислоте (ДНК) различного происхождения, так как вследствие нарушения обмена и вымывания ее из ядерных структур ткани различных органов содержат ДНК в большом количестве. Патологические реакции антиген — антитело с ДНК в качестве антигена совершаются в тканях печени, почек, серозных оболочек суставов, сердца, брюшины, с клетками крови и мозга, чем и обусловливается разнообразие болезненных симптомов у больных системной формой заболевания.
Выход аутоагрессивных антител и происходящие реакции антиген — антитело способствуют избыточному образованию гистамина, гиалуронидазы, деполимеризации дезоксирибонуклеиновых соединений, повреждению в структуре информации клеток и фибриноидной дегенерации основного коллагенового вещества сосудов. Поэтому в настоящее время красная волчанка рассматривается как аутоаллергическое (аутоагрессивное) заболевание. провоцируемое различными медикаментозными веществами (гидрализин, антибиотики, сульфаниламиды, вакцины, сыворотки), инфекционными факторами, внешними раздражающими моментами (инсоляция, облучение рентгеновыми лучами, охлаждение), а также невротическими расстройствами и эндокринными нарушениями (угнетение функции гипофизонадпочечниковой системы, повышенная эстрогенная насыщенность) .
В связи с этим в патогенезе заболевания большое значение имеют очаги хронической инфекции, наличие фотосенсибилизации, повышенная чувствительность к Холодовым влияниям, лабильность центральной и вегетативной регуляции. Особая роль в развитии аутоаллергии, аутоагрессии и фотосенсибилизации принадлежит нейро-эндокринным расстройствам, а именно функциональному состоянию системы гипофиз— надпочечники и соотношению уровня андрогенов и эстрогенов. У больных красной волчанкой выявляется резкое угнетение функции надпочечных желез вплоть до атрофии, которая обнаруживается на аутопсии. Установлена зависимость степени аллергической реакции больных красной волчанкой от уровня эстрогенов. Этим, видимо, можно объяснить преимущественное возникновение болезни у девушек или молодых женщин.
Клинические формы. Существуют две разновидности красной волчанки: хроническая и системная. Наиболее часто заболевание протекает в хронической форме, которая подразделяется на три вида: 1) центробежная эритема (erythema centrifu- gum), 2) дискоидная (lupus erythematodes chronicus dis- coides), 3) глубокая красная волчанка (lupus erythematodes profundus Irqang — Kaposi).
Системная, или острая диссеминированная, красная волчанка (lupus erythematodes acutus exanthematicus) может развиваться спонтанно, идиолатически и тогда она называется lupus erythematodes acutus d’emblee. При обострении хронической дискоидной красной волчанки вследствие стрессовых влияний, нерационального лечения, инсоляции, охлаждения, инфекционных воздействий, гормональных дисфункций развивается заболевание, которое называется lupus erythematodes cum exacerbatione acuta.
Клиника. Наиболее часто заболевание проявляется в хронической дискоидной форме. Высыпания могут быть на любых местах тела, включая полость рта, губы, кисти, стопы, грудь, спину, волосистую часть головы. Однако, как правило, проявления заболевания локализуются на выступающих час- тях лица, спинке носа, скуловых частях щек (форма бабочки) (рис. 70).
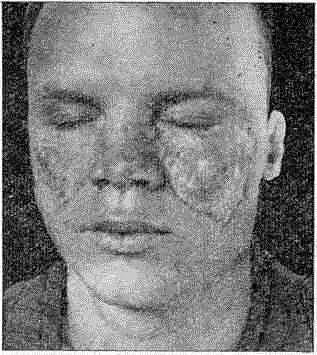
Рис. 70. Дискоидная красная волчанка (эритематоз)
Первичным элементом является пятно розоватокрасного цвета, инфильтрированное, резко очерченное. Пятна склонны к периферическому росту, сливаются и в дальнейшем формируются уплотненные эритематозные бляшки, покрытые роговыми плотно сидящими чешуйками. При удалении их обнажаются воронки устьев фолликулов с ороговевшими участками, а на внутренней стороне чешуйки — остроконечный шип: фолликулярная пробка (симптом «дамского каблука»). В центре очага развивается зона рубцовой атрофии, а вокруг нее сохраняется уплотнение с гиперкератозом и гиперемией.
По периферии очагов отмечаются телеангиэктазии, участки гиперпигментации и депигментации. При локализации процесса на носу и ушных раковинах обращают на себя внимание имеющиеся там комедоны и расширенные устья фолликулов. К эритематозным изменениям на лице иногда присоединяются ограниченные или диффузные синюшно-красного цвета эритематозные очаги на кистях и стопах, сопровождающиеся признаками акроцианоза (lupus erythematodes pernio).
На волосистой части головы атрофические явления приводят к стойкой алопеции. На слизистой оболочке рта, губах могут возникнуть лейкоплакические пятна с пурпурными краями или темно-красные отечные полоски со слегка возвышающимися краями. Вокруг очагов наблюдаются телеангиэктазии и участки гиперпигментации. При локализации процесса на слизистой щек в очагах поражения возможно образование эрозий или язв. Дискоидная красная волчанка на красной кайме губ иногда проявляется ограниченным отеком с опухолевидным уплотнением и трещинами.
Гистопатология. В эпидермисе — гиперкератоз, особенно выраженный в устьях фолликулов, вакуольное перерождение и атрофия клеток базального слоя. В дерме — очаговая пролиферация лимфоцитов, фибробластов.
Центробежная эритема — менее распространенная форма дискоидной красной волчанки, проявляется ограниченным отечным пятном застойно-розового цвета, расположенным чаще всего в области лица. Субъективные ощущения отсутствуют. Пятно распространяется центробежно по периферии, оставляя в центре участок нормально окрашенной кожи.
Глубокая красная волчанка наряду с поверхностными эритематозными высыпаниями характеризуется образованием глубоких подкожных плотных подвижных, цвета кожи узловатых образований. Гистологически выявляются лимфоцитарная и гистиоцитарная инфильтрация и дегенеративные изменения подкожножировой клетчатки, реактивные сосудистые изменения. Заболевание нередко сопровождается общими тяжелыми явлениями.
Системная красная волчанка. Особенно тяжело протекает острая диссеминированная красная волчанка типа d’emblee. После продромального периода, характеризующегося подъемом температуры, болям,и в суставах, бурно развиваются кожные высыпания с выраженным полиморфизмом. Вначале возникают зритематозные, слегка шелушащиеся, быстро распространяющиеся и сливающиеся друг с другом пятна. На фоне гиперемии формируются уртикарные элементы, пузыри, могут быть пустулы, ссыхающиеся в корки. На коже лица — резкая гиперемия, иногда отечность вокруг глаз.

Системная красная волчанка
В тяжелых случаях отмечаются геморрагические высынания, телеангиэктазии, иногда очаги изъязвления. На участках кожи, подверженных облучению, могут быть явления гиперпигментации и депигментации. Высыпания сопровождаются сильным зудом и жжением. В редких случаях системная красная волчанка может протекать без изменения кожи и слизистых оболочек или с образованием едва заметных, слабо выраженных эритематозно-отечных нерезко ограниченных очагов.
Подострая форма диссеминированной красной волчанки может развиваться из хронической дискоидной или же возникает спонтанно. Протекает иногда в виде стойкой рожи лица (erysipelas perstans faciei). На коже лица образуется резко ограниченная отечность и гиперемия, на фоне которой отмечаются чешуйки, корки. По периферии основного очага могут находиться ограниченные зритематозные бляшки. Нередко поражаются и другие места кожного покрова — кожа конечностей, груди, волосистая часть головы.
Острая красная волчанка — тяжелое системное заболевание, сопровождающееся повышением температуры, лимфаде- нопатией, полисерозитом, мигрирующей артральгией, миальгией, общей слабостью, падением веса, анорексией, дисфагией, поражением сердца, почек, спленомегалией, менингизмом, эпилептиформными припадками. Могут наблюдаться явления узловатого периартериита, кожной порфирии. В наиболее тяжелых случаях острые кожные проявления сочетаются с асептическим бородавчатым эндокардитом, миокардиодистрофией, дегенеративными изменениями почек, полиартритом, тяжелыми нервными расстройствами, геморрагическими явлениями.
В крови у больных системной красной волчанкой определяется гипергаммаглобулинемия, анемия, лимфопения, тромбоцитопения и высокая РОЭ (до 60—70 мм в час).
Гистология. В эпидермисе обнаруживается выраженное вакуольное перерождение и атрофия клеток базального слоя, лейкоцитарная инфильтрация сосочкового и подсосочкового слоев дермы, фибриноидная дегенерация коллагенового вещества.
Особенности красной волчанки у детей. В детском возрасте болезнь встречается весьма редко. По данным П. Попхристова, заболеваемость увеличивается с возрастом. До 10 лет хроническая красная волчанка чаще возникает у мальчиков, а диссеменированные и острые формы — у девочек. Среди хронических форм у детей преобладают эритематозные формы в виде erythema centrifugum с локализацией по типу бабочки на лице. В очагах поражения отмечается выраженная отечность, яркая гиперемия. Шелушение и гиперкератоз слабо выражены, местами отсутствуют. Атрофия наблюдается редко.
При диссеминированных системных формах у детей появляются обильные высыпания застойно-гилеремированных пятен, более ярких и сочных на лице и коже туловища и застойных с ливидным оттенком, напоминающим акроцианоз, на кистях, бедрах, голенях и стопах. Резко выражено нарушение общего состояния, явления полисерозита и более чем в 30% случаев отмечается веррукозный эндокардит.
Диагноз. Хроническая и системная красная волчанка диагностируются на основании не только характерных дерматологических симптомов — наличия эритемы, фолликулярного гиперкератоза и атрофии, но и сопутствующих изменений в крови (лейкопения, гипергаммаглобулинемия, анемия, тромбоцитопения и высокая РОЭ).
Особенно облегчает диагностику обнаружение в крови, в жидкости контаридиновых пузырей или в костном мозге клеток красной волчанки, представляющих собой полинуклеарные лейкоциты с аморфным базофильным включением в цитоплазме (деполимеризированное ядерное вещество). Ядро самой клетки оттеснено к периферии. Такие аморфные массы — тельца Харгрейвса — в мазке расположены внеклеточно, окружены нейтрофилами и образуют вместе с ними феномен розетки. У 50% больных красной волчанкой в крови выявляются антинуклеарные антитела, обнаруживаемые флюоресцентной микроскопией.
Лечение. При красной волчанке у детей и взрослых лечение проводится в зависимости.от клинической формы болезни. При хронических разновидностях наиболее употребительны синтетические противомалярийные средства: резохин, де- лагил, хлорохин — дифосфат, арален, амодиаквин, атебрин, нивакин и др. в дозировках, соответствующих возрасту ребенка: до 1 года по 0,01 г 2 раза в день, до 3 лет по 0,3 г 2 раза в день, до 5 лет по 0,05 г 2 раза в день, до 10 лет по 0,1 г 2 раза в день, до 15 лет по 0,15 г 2 1раза в день и старше 15 лет по 0,25 г 2 раза в день циклами по 5 дней с 2—3-дневными перерывами. Одновременно детям проводится лечение витаминами группы В, обладающими фотодесенсибилизирующим свойством: инъекции витамина В12 по 50—100 мкг через день (всего 20 инъекций), витамина В6 по 1 мл 1—2% раствора внутримышечно через день, внутрь — никотиновая, фолиевая, пантотеновая кислота и рибофлавин, а также витамины А, Е, С и рутин.
При системной красной волчанке благоприятное терапевтическое действие оказывают кортикостероидные препараты — преднизолон (от 20—30 до 50—80 мг в сутки), триамцинолон (от 15—20 до 30—40 мг в сутки), дексаметазон (от 0,5—2 до 3—5 мг в сутки). Лечение кортикостероидами начинают осторожно, вытитровывая максимальную ударную дозу, а по достижении терапевтического эффекта количество препарата постепенно снижают. Затем так же осторожно вытитровывают минимальную поддерживающую дозу.
При длительном перманентном назначении кортикостероидов их следует сочетать с анаболическими стероидными препаратами (метандростено- лон, нерабол. метиландростендиол, ретаболил, дураболил и др.), а также с кальцием, калием, белковой диетой с ограничением углеводов. Весьма эффективно применение нового препарата — сентона, содержащего в одной капсуле преднизалон, метиландростендиол, калий, кальций, витамины Bi2, А, Е, С, рутин, гексафосфат и бифактон. Хорошо использовать сочетание кортикостероидов с противомалярийными средствами, например пресоцил, содержащий 0,04 г резохина, 0,75 мг преднизолона и 0,2 г аспирина. В тяжелых случаях в комплексе с кортикостероидами и витаминами назначаются неспецифические десенсибилизирующие средства — аспирин, глю- конат кальция, гипосульфит натрия, 40% раствор уротропина, антигистаминные препараты — альфадрил, супрастин, пи- польфен, диазолин. При наличии присоединившейся инфекции применяются антибиотики широкого спектра действия, а также средства, повышающие иммунитет — гамма-глобу- лин, гемотерапия.
Наружное лечение имеет вспомогательное значение. Наиболее широко употребляются противовоспалительные мазевые средства — стероидные кремы (синалар, ло- какортен, ультралан), обкалывание очагов гидрокортизоновой эмульсией, хингамином, 5% раствором резохина или акрихина. При ограниченной дискоидной красной волчанке может применяться криотерапия. Важное профилактическое значение имеет «адлежащая защита кожи от солнечной инсоляции и тепловых лучей. С этой целью используются защитные кремы «Луч», «Щит», «Земляничный», ахромин, а также пасты, содержащие салол, триэтаноламиновую соль парааминобензой- ной кислоты (5—10%). Примерные прописи:
- Rp. Saloli 2,0
- Spiriti aethylici 96°
- Lanolini anhydrici aa 15,0
- MDS. Наружное
- Rp. Natrii paraaminosalicylici 2,0
- Aq. destill.
- Lanolini anhydrici aa 15,0
- MDS. Наружное
Прогноз. Хроническая дискоидная красная волчанка протекает доброкачественно и лишь в исключительных случаях может трансформироваться в системную форму. Острая диссеминированная красная волчанка, возникшая спонтанно, трудно поддается лечению, что обусловливает тяжелый прогноз. В этих случаях требуется применение максимума имеющихся возможностей для достижения ремиссии. Более благоприятен прогноз системной формы болезни, возникшей при обострении хронической красной волчанки, но и здесь необходимо раннее распознавание болезни и рациональное лечение. Больные всеми формами красной волчанки нуждаются в постоянном диспансерном наблюдении в период ремиссий.
Склеродермия
Дерматоз является тяжелым системным заболеванием, относящимся к коллагенозам. Описал склеродермию впервые в 1634 г. Лузитан под названием «плотная кожа». Термин «склеродермия» был применен Гинтраком в 1847 г. Выделяют три формы склеродермии: ограниченную, диффузную (системную) и смешанную. Принято считать, что ограниченная и диффузная формы склеродермии представляют собой разновидность одного патологического процесса, протекающего с поражением не только кожи, но и внутренних органов. Возможна трансформация очаговой склеродермии в диффузную, системную.
Этиология и патогенез. В настоящее время многие клиницисты считают склеродермию инфекционно-аллергическим заболеванием, возникающим в результате сенсибилизации организма веществами антигенной природы.
Основной патологический процесс развивается в сосудистой стенке и составных элементах соединительной ткани. Значительную роль играет также взаимосвязь гиалуроновой кислоты и гиалуронидазы. Под влиянием уменьшения активности гиалуронидазы, набухания мукополисахаридов и фибриноидной дегенерации соединительнотканных элементов сначала возникает отечно-индуративный процесс, а в дальнейшем происходят атрофические изменения.
По имеющимся данным, склеродермия может развиваться как ортодоксальная аллергическая реакция в ответ на проникновение гетерогенных белков или на образование агрессивных аутоантител. Этим, по-видимому, объясняется возникновение склеродермии после вакцинации, прививок, переливания крови или введения в лечебных целях чужеродной сыворотки.
Склеродермия встречается и в раннем детстве, и у пожилых людей. Описана склеродермия у детей в возрасте от нескольких дней жизни до 16 лет. Преимущественно болеют женщины (как при красной волчанке и других коллагенозах), что свидетельствует о значительном патогенетическом влиянии эндокринных факторов, особенно плюригландулярных нарушений с изменением функции половых желез. В последние годы установлено угнетение активности гипофизо-надпочечнико- вой системы, снижение функции щитовидной и половых желез.
Присутствие в крови больных системной склеродермией антиядерных и антицитоплазматических факторов, отличающихся по строению от противоядерного и антипротивоядерно- го факторов у больных красной волчанкой, свидетельствует о сложных иммунологических и аллергических сдвигах. Таким образом, эндокринные нарушения, невротические расстройства, охлаждения, травмы могут иметь патогенетическое значение в развитии глубоких диспротеинемических изменений, в повышении степени сенсибилизации за счет патологически образующихся аутоантигенов и аутоантител с локализацией основного патологического процесса в основном веществе соединительной ткани как кожи, сосудов, так и внутренних органов.
Классификация. Выделяют для удобства изучения ограниченную склеродермию, к которой относятся две клинические разновидности, наиболее часто встречающиеся у детей,—-бляшечная и линейная, и диффузную, или системную, склеродермию.
Клиника. При ограниченной склеродермии (бляшечной или линейной) первичным элементом является эритематозное, отечное пятно. Окраска пятна может быть бледно-розовой, иногда розовато-красной с застойным или лиловым оттенком. Размеры пятна различные, границы его нечеткие, консистенция отечно-плотноватая. Постепенно окраска пятна в центре бледнеет, приобретает желтоватый или цвета слоновой кости оттенок, а по периферии сохраняется розовато-синюшный ободок в виде так называемого сиреневого брё'ола (ТПас ring), являющегося весьма важным симптомом бляшечной склеродермии.
Одновременно с утратой воспалительной окраски очаг поражения в центре приобретает вначале плотноватую консистенцию,а затем плотно-эластичную, вплоть до деревянистой и кожас трудом собирается в складку. Границы участка овальные или округлые, хорошо определяются паль- паторно. Поверхность пораженной кожи становится блестящей, рисунок ее сглажен, волосы отсутствуют, отверствия фолликулов спавшиеся. Кожа суха из-за отсутствия пото- и салоотделения, чувствительность ее может быть ослабленной.
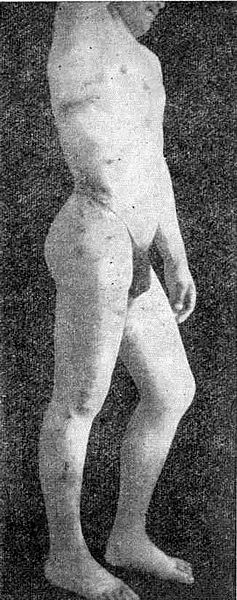
Бляшечная склеродермия
Дальнейшее течение процесса весьма медленное. Сиреневое кольцо исчезает, уплотнение кожи становится менее выраженным, замещаясь мягкой рубцовой тканью. Развивающаяся вторичная атрофия сохраняет плотновато-эластическую консистенцию и не имеет рубцовой складчатости.
Таким образом, в клиническом течении очаговой склеродермии различают три стадии: 1) воспалительный отек с наличием эритематозных пятен, 2) уплотнение и 3) атрофию.
Размеры пятен и бляшек варьируют в широких пределах — от небольшой монеты до ладони взрослого и больше. Очаги бляшечной склеродермии чаще всего располагаются на туловище, шее, верхних и нижних конечностях и, реже, на лице. В области лица, особенно на коже лба, локализуется вторая разновидность ограниченной склеродермии — линейная. Эта своеобразная форма заболевания особенно часто наблюдается у детей. Процесс также начинается с эритема- тозного пятна, затем присоединяется стадия отека и уплотнения, а потом наступает атрофия.
Линейная склеродермия может располагаться на коже лба, распространяясь с волосистой части головы на спинку носа, и напоминает рубец от удара саблей (sclerodermia en coup de Sabre). Полосовидное расположение очагов может наблюдаться и на коже туловища, на конечностях по ходу нервных стволов, или зон Геда. Очаги поражения как бляшечной, так и линейной разновидности склеродермии могут располагаться поверхностно и в этих случаях не образуют заметной атрофии, а исчезают бесследно или оставляют слабо выраженную дисхромию. Но в большинстве случаев ограниченная склеродермия, бляшечная и линейная, располагается глубоко и поражает подлежащие ткани, кости, фасции, мышцы, сухожилия с изъязвлением кожи и мутиляциями.
Диффузная, или системная, склеродермия представляет собой заболевание соединительнои ткани и сосудов с поражением кожи, сердца, почек, легких, пищеварительного тракта и других органов. Разделение ограниченной и системной склеродермии условно, так как и при ограниченных формах можно обнаружить те или иные изменения внутренних органов, но все же диффузная (системная) склеродермия отличается своеобразием клиники и течения. Заболевание начинается после охлажд'ения гриппат иди аптины, опоясывающего лишая или сильного нервного потрясения.
Появлению клинических симптомов предшествует продромальный период. Недомогание, озноб, боли в мышцах, суставах, бессонница, диспепсические явления, головные боли, повышение температуры, повышенная утомляемость сочетаются с побледнением и похолоданием кожи лица, кистей и стоп. Вскоре кожа конечностей становится отечной, приобретает беловато-серый оттенок, рисунок ее сглаживается, пушковые волосы выпадают.
Постепенно отек приобретает плотноватую консистенцию, кожа еще больше бледнеет, остается холодной на ощупь, не собирается в складку и не отделяется от подлежащих тканей. Пальцы кистей и стоп заостряются, истончаются, движения их ограничиваются. Кожа местами изъязвляется, мышцы, сухожилия и кости атрофируются, истончаются.
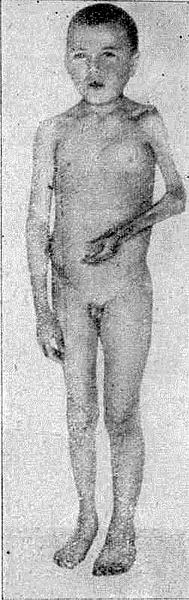
Системная склеродермия
Это явление называется склеродактилией. Вследствие преобладания тонуса сгибателей при атрофии мышц кистей пальцы приобретают согнутое положение и напоминают когти хищных птиц. Кожа и мышцы лица также подвергаются поражению. Вследствие склеротического и атрофического процесса лицо становится амимичным, нос заостряется, как клюв птиц, ротовое отверстие суживается; нередко в процесс вовлекаются и слизистые оболочки рта, щек, а также мышцы языка. Волосы на голове выпадают, кожа лица покрывается значительным количеством телеангиэктазий, иногда изъязвляется.
Три стадии поражения — отек, уплотнение и атрофия— подчеркивают клиническое сходство с ограниченными формами склеродермии. Однако при системной ее форме на первый план даже в продромальном периоде выступают висцеральные поражения легких, мышц, когтей, суставов, желудочно-кишечного тракта, почек и других органов.
Диагноз. Диагностика заболевания в период развития всех проявлений не представляет трудностей благодаря характерному виду очагов поражения. В начальной стадии бляшечной формы, когда имеется воспалительный отек, диагноз весьма сложен и ставится в процессе наблюдения.
Также не представляется возможным провести дифференциальную диагностику в начальной стадии диффузной склеродермии, когда симптомы заболевания напоминают болезнь Рейно. Склеродермия, начинаясь с похолодания, побледнения и посинения пальцев рук и ног, вначале может напоминать болезнь Рейно и дифференцировать эти два заболевания чрезвычайно сложно. Но обычно в процессе наблюдения этот вопрос разрешается, так как при склеродермии начинают появляться участки склерозирования кожи пальцев рук, тыла кистей и лица, а при истинной болезни Рейно кожа не склерозируется и, кроме того, не вовлекается в процесс кожа лица.
Лечение. Проводится индивидуализированно с учетом патогенетических факторов, способствующих развитию болезни. Детям, больным склеродермией, назначаются витамины А, Е и С, способствующие нормализации состояния соединительной ткани. В связи с угнетением активности гиалуро- нидазы широкое применение получил фермент лидаза (через день внутримышечно 'пО’Тб—32 единицы, разведенные в 3—5 мл 0,5—1—2% раствора новокаина, на курс 20—30 инъекций), а также схекловидное тело, со-
Больным системной формой склеродермии назначаются сосудорасширяющие. спазмолити- ческие средства — никотиновая кислота, но-пша, комплекс никотиновой кислоты и но-шпы (никошпа), ангиотрофин, депопадутин, папаверин и никотиновая кислота (панивёрин). У некоторых больных склеродермией констатирован терапевтический эффект от применения синтетических противомалярийных средств. Части больным системной и диссеминированной склеродермией проводится пенициллинотерапия (от 8000000 до 10 000 000—15 000 000 ЕД на курс).
В начальных стадиях заболевания при явлениях воспалительного отека могут назначаться кортикостероидные гормоны — преднизолон, триамцинолон, дексаметазон — в небольших дозах как внутрь, так и местно в очаги поражения интрадермально. Для лечения склеродермии широко используются и физиотерапевтические. методы — ультразвук, ионофорез с лидазой, йодистым калием, ихтиолом, диадинамические токи Бернара, букки-терапия, ультрафиолетовое облучение, диатермия косвенная и местная, сероводородные, радоновые ванны, грязи, озокерито- терапия, массаж и лечебная гимнастика.
Прогноз лри ограниченных формах склеродермии благоприятный. Заболевание заканчивается выздоровлением. Диффузная склеродермия протекает длительно, торпидно. В редких случаях возможен летальный исход. Больные всеми формами склеродермии подлежат диспансеризации.
Склерема и склередема новорожденных
Существует несколько склеродермоподобных заболеваний кожи у новорожденных. Они характеризуются изменением коллагеновых структур, дезорганизацией соединительной ткани и на этом основании относятся также к коллагенозам. Из этой группы дерматозов наиболее распространенными являются склерема и склередема. Этиология и патогенез их неизвестны. Полагают, что основное значение в развитии болезни имеют родовая травма и охлаждение. Чаще заболевают недоношенные и ослабленные дети.
Склерема новорожденных — тяжелое генерализованное поражение кожи, возникающее чаще всего у преждевременно родившихся в первые дни или недели и сопровождающееся уплотнением всего кожного покрова без отека. Индуративный процесс протекает бурно при резко пониженной температуре, общем тяжелом состоянии, с сопутствующими заболеваниями в виде пневмонии, энтерита, врожденного порока сердца или внутричерепных кровоизлияний.
Клиника. Склерема новорожденных проявляется диффузным уплотнением кожи тестоватой консистенции, не оставляющим углубления при надавливании. Границы поражения нечеткие, уплотнение незаметно переходит в здоровую кожу. Начинается процесс симметрично в области ягодиц, бедер или голеней и постепенно распространяется на весь кожный покров. Ладони, подошвы и мошонка не поражаются. Кожа на местах уплотнения застойно-красного цвета, сухая, не собирается в складку, холодна на ощупь и соединена с подлежащими тканями. Движения ребенка затруднены, дыхание нарушается.
Склередема новорожденных отличается от склеремы развитием уплотнения кожи с одновременным ее отеком. Иногда склерему и склередему отдифференцировать трудно, так как они могут встречаться у одного и того же ребенка. Некоторые авторы отмечают, что склередема встречается не только у новорожденных, но в противоположность склереме может возникнуть у грудного ребенка среди полного здоровья в более поздние месяцы его жизни. Кроме того, развитие процесса начинается с кожи живота с последующим довольно быстрым распространением на верхние и нижние конечности. Болезнь возникает после перенесенной инфекции (гриппа, пневмонии).
Клиника. При общем удовлетворительном состоянии ребенка постепенно ограничивается подвижность и появляется болезненность при малейшем движении. Кожа живота уплотнена, напряжена, с резко выраженным отеком; при нажатии длительно остается вдавление. Постепенно уплотнение кожи плотно-тестоватой консистенции распространяется по всему туловищу, верхним и нижним конечностям, поражая ладони и подошвы. Кожа на всем протяжении резко отечна, сглажена, блестяща, с белесовато-цианотичным оттенком, холодна на ощупь, не собирается в складку. Стопы и кисти подушкообразно вздуты. Из-за резкого напряжения и отека кожа этих участков приобретает зеркальный блеск.
Течение болезни доброкачественное. Общее состояние ребенка остается сравнительно удовлетворительным.
Диагноз. Склерема и склередема легко диагностируются на основании клинических симптомов. Диффузная системная склеродермия исключается на основании: отсутствия последовательной стадийности процесса, не свойственной склеродермии быстроты распространения индуративно-отечных явлений; наличия нарушений движения и дыхания с выраженной гипотермией. При склеродермии общее состояние, как правило, мало нарушено. Убедительным доказательством отсутствия склеродермии является грудной возраст ребенка.
Гистопатология. Эпидермис истончен, в дерме — набухшие склерозированные коллагеновые волокна, местами фрагментированные. Соединительнотканные трабекулы отечны, утолщены. Наблюдается дегенерация и кристаллизация жировых долек. По периферии жировых долек обнаруживается незначительный инфильтрат из лимфоцитов, гистиоцитов и фибробластов.
Лечение. Назначаются кортикостероидные гормоны: преднизолон по 5—10 мг в сутки, на курс 80—120 мг, триам- цинолон по 3—5 мг в сутки, на курс 60—100 мг, или декса- метазон по 0,3—0,5 мг в сутки, на курс 10—15 мг, АКТГ-цинк- фосфат по 10—20 единиц внутримышечно через день, на курс 200—300 единиц, тироксин по 0,025—0,03 г 2 раза в день через 2—3 дня в течение 2—3 недель. Одновременно применяются концентрат витамина А, аскорбиновая кислота, рутин, инъекции витамина Е.
В тяжелых случаях подкожно вводятся физиологический раствор и кислород, используются симптоматические средства, стимулирующие дыхание и сердечную деятельность. Необходимо делать систематически теплые ванны, массаж, содержать ребенка в тепле. Питание должно быть полноценным. Пораженные участки смазывают теплым растительным маслом или мазями, кремами, содержащими кортикостероидные гормоны —0,5% преднизолоновая мазь, 2,5% гидрокортизоновая мазь и др.
Прогноз при ограниченных формах благоприятный. Генерализованная склерема часто заканчивается летально. Распространенные формы склередемы протекают более благоприятно и под влиянием применения кортикостероидных гормонов бесследно разрешаются.
